Хгч при многоплодной беременности
Содержание
Как растет уровень ХГЧ при многоплодной беременности. Нормы ХГЧ при многоплодной беременности по неделям

Чтобы узнать, как меняются показатели гормона с увеличением срока беременности двойней (или большим количеством детей), достаточно изучить соответствующую таблицу. В норме уровень ХГЧ планомерно увеличивается каждые 2 — 3 дня. Оценить результаты анализов будущая мама может и сама, однако лучше доверить это дело квалифицированному специалисту.
Гормон ХГЧ представлен связкой альфа и бета единиц. Единица альфа ничем не отличается от других гормонов, в то время как бета неповторима по своей природе и именно на нее ориентируются, расшифровывая анализы мочи и крови. Частичка бета отображает состояние и развитие плода.
В настоящее время в интернете существует так называемый онлайн калькулятор ХГЧ при обычной и многоплодной беременности, который в два счета продемонстрирует динамику изменения показателей вещества по дням от даты оплодотворения (даже внематочного), после подсаживания эмбрионов (ЭКО), а при задержке месячных поможет установить наличие беременности и подтвердить ее срок. Чтобы получить онлайн-ответ, необходимо заполнить 4 поля: в первом и втором указать цифры значений ХГЧ, а в другие два поля внести суммарное число дней после предполагаемого оплодотворения и интервал между первым и вторым анализом.
Тем не менее врачи считают лабораторные методы диагностики более информативными и достоверными. Гинеколог обычно ориентируется на усредненный образец значений гормона. Говорить о четких данных не приходится, поскольку каждая женщина уникальна. Примерная матрица значений ХГЧ сформировалась в результате многолетних исследований и практики.
Гормон ХГЧ при многоплодной беременности: как узнают уровень вещества
В ходе исследования выраженное присутствие специфического вещества в организме матери реально зафиксировать уже на 6 — 10 сутки после зачатия. На ранних сроках беременности количество гормона увеличивается вдвое каждые 2 дня.
Чем больше срок беременности, тем медленнее растет уровень ХГЧ: начиная с уровня 1200 мЕД/мл показатели гормона увеличиваются через каждые 3 — 4 суток, а с уровня 6000 мЕД/мл двойной прирост количества вещества фиксируется через каждые 4 суток.
На сроке беременности 9 — 10 недель концентрация ХГЧ в крови будущей мамы максимальна и с этого момента будет постепенно уменьшаться.
Важно! Показатели ХГЧ при многоплодной беременности завышены пропорционально количеству эмбрионов.Методов определения уровня гормона у беременных несколько:
- диагностика по крови;
- диагностика по моче;
- проверка с помощью теста на беременность.
Так как ХГЧ через систему кровообращения разносится по всему организму, анализ крови показывает наиболее точные результаты. Оптимальная дата для сдачи биоматериала — спустя 5 дней от начала овуляции. Исследование проводят утром натощак. У женщины возьмут 5 мл венозной крови. Сроки получения ответа разные: от нескольких часов до нескольких суток. Анализ мочи в лаборатории достоверен примерно на 97%. Для исследования нужна утренняя порция мочи. Наибольшей популярностью у женщин пользуются тесты на беременность, однако способ анализа мочи на наличие ХГЧ в домашних условиях проигрывает первым двум по точности. Так, по анализу крови обнаружить беременность можно уже на 2 день после зачатия, а при использовании теста — только через неделю.
Показания к анализу на ХГЧ при беременности
Анализ на ХГЧ гинекологи рассматривают как один из наиболее значимых методов диагностики при беременности. Показаний к процедуре несколько:
- Подтверждение успешного оплодотворения.
- Определение примерного срока беременности.
- Выявление аномально протекающей беременности (например, если она внематочная).
- Выявление патологий в развитии плода.
- Предупреждение самопроизвольного прерывания беременности.
- Проверка плода на наличие синдрома Дауна.
Как растет ХГЧ при многоплодной беременности
При многоплодной беременности динамика роста ХГЧ иная. Рождение не одного, а нескольких крошек всегда становится потрясающей неожиданностью для родителей.
Ультразвуковая аппаратура довольно точная, но не настолько чувствительна, чтобы продемонстрировать врачу наличие нескольких зародышей на самом раннем сроке беременности.
Приоткрыть завесу тайны поможет лабораторное исследование крови на специфический гормон.
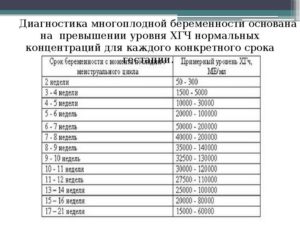
По результатам таких анализов видно, что концентрация ХГЧ при многоплодной беременности по дням увеличивается ускоренными темпами. В этом случае показатели превышают усредненные цифры при обычной беременности в 2, а то и в 3 раза! Например, зародышевые оболочки и плацента будут вырабатывать гормона вдвое больше, если у женщины двойня.
То есть определить концентрацию ХГЧ при многоплодной беременности по неделям очень просто — для этого нужно взять показатели гормона при одноплодной беременности и умножить их на 2 (или на 3, если ожидается тройня).
Когда анализ крови показывает удвоенные значения вещества, которые продолжают увеличиваться в такой же пропорции, врач может поздравить женщину с двумя малышами, даже не прибегая к помощи УЗИ.
Нормы ХГЧ при одноплодной и многоплодной беременности представлены в таблице:
Нормы ХГЧ при многоплодной беременности после ЭКО
Для некоторых пар экстракорпоральное оплодотворение является последним шансом стать родителями. При ЭКО эмбрион искусственно зачинают в пробирке и через некоторое время переносят его в естественную среду — матку.
Женщине подсаживают зародыши в возрасте 3 или 5 дней, следовательно их фактический возраст будет больше срока беременности.
«Трехдневки» уступают «пятидневкам» в размере и приживаются дольше, поэтому их хорион продуцирует ХГЧ медленнее.
Процедура экстракорпорального оплодотворения предполагает одновременную имплантацию нескольких эмбрионов — так значительно повышается вероятность благополучного оплодотворения. Ситуация, когда вместо одного зародыша приживаются два, не единична — таким образом на свет появляются двойни из пробирки. Три эмбриона продолжают развиваться крайне редко.
Динамику роста концентрации ХГЧ начинают проверять в условиях лаборатории спустя 1,5 — 2 недели после переноса эмбрионов в матку. Для начала женщина купит в аптеке и сделает простой тест на беременность.
Этот способ диагностики зафиксирует повышение ХГЧ в крови, чем и подтвердит наличие беременности. Конкретные показатели гормона в организме будущей мамы будут установлены в ходе других методов исследования.
По словам врачей, чтобы получить максимально точные результаты, анализ на ХГЧ после экстракорпорального оплодотворения нужно сдавать каждые 2 — 3 дня.
Отметим один очень важный нюанс: показатели ХГЧ при многоплодной беременности после ЭКО всегда примерно в 1,5 раза выше средних значений гормона при многоплодной беременности, которая наступила естественным путем.Так происходит из-за интенсивной гормональной терапии, которую прошла пациентка клиники для подготовки организма к предстоящему испытанию.
Уровень ХГЧ при многоплодной беременности: отклонения от нормы
Анализируя показатели гормона беременности, специалист делает выводы о жизнеспособности эмбрионов и проверяет, нет ли отклонений в их развитии на данном сроке.
Низкая концентрация ХГЧ при наличии нескольких плодов свидетельствует о следующих патологиях:
- не развивающаяся беременность;
- внематочная имплантация эмбриона;
- плацентарная недостаточность;
- угроза самопроизвольного аборта.
Чрезвычайно высокий уровень ХГЧ говорит о таких особенностях беременности:
- выраженный токсикоз на маленьком сроке;
- токсикоз на почве сахарного диабета матери;
- синдром Дауна у плода;
- генетические отклонения в развитии плода.
Чтобы многоплодная беременность завершилась благополучно, врачи тщательно контролируют ее течение при помощи лабораторных методов исследования. Когда женщина готовится стать мамой сразу для нескольких малышей, ее ожидает длинный список всевозможных анализов. В частности «поведение» хорионического гонадотропина в крови будущей мамы врач отслеживает на протяжении всех 9 месяцев беременности.
Источник: https://beremennuyu.ru/kak-rastet-uroven-hgch-pri-mnogoplodnoj-beremennosti-normy-hgch-pri-mnogoplodnoj-beremennosti-po-nedelyam
ЭКО-двойня: таблица ХГЧ, как проходит многоплодная беременность, роды двойняшек после экстракорпорального оплодотворения
Экстракорпоральное оплодотворение часто воплощает заветную мечту о материнстве с дополнительным бонусом: в результате подсадки двух-трех эмбрионов на свет появляется сразу два малыша. Двойня после ЭКО – явление распространенное, однако вовсе необязательное.
«Двойное» счастье подает сигналы о своем существовании с первых дней развития. Заподозрить, что в матке прижились сразу два эмбриона, можно по сильнейшему токсикозу, который мучительно проявляется в течение дня. А результаты лабораторных анализов после ЭКО на Хгч при двойне будут значительно выше, чем при одноплодной беременности.
Насколько высока вероятность рождения двоих малышей при искусственном зачатии? Почему многие мамочки опасаются многоплодной беременности, а врачи тщательно контролируют ее течение? Обо всем этом и не только расскажем в нашей статье.
Шанс забеременеть двойней после ЭКО
В длительном процессе экстракорпорального оплодотворения подсадка эмбрионов – завершающий этап. Перед ним репродуктологи активно стимулируют яичники женщины, чтобы «добыть» максимум полноценных яйцеклеток. От их количества зависит, сколько эмбрионов можно вырастить.
Эти двойняшки родились после естественного зачатия. А при ЭКО шанс на двойню примерно в 20 раз выше.
Подсадка нескольких эмбрионов – необходимая подстраховка, ведь единственная зигота может и не прижиться.
Поэтому, чтобы избежать неудачи, во время протокола ЭКО определяется, сколько «выращенных» эмбрионов поместить в полость матки женщины. Считается, что пациенткам в возрасте до 35 лет нужно подсаживать две зиготы.
А женщинам, перешагнувшим этот возрастной рубеж, – три эмбриона.
Однако нужно понимать, что ни два, ни три эмбриона, помещенные в матку, не гарантируют наступление беременности. В то же время нередки случаи, когда репродуктологи смогли «добыть» всего одну яйцеклетку. И после подсадки единственной зиготы зачатие успешно состоялось.
Учитывая разницу между обычным зачатием и искусственным оплодотворением, вероятность двойни при ЭКО существенно возрастает. Ведь в матке могут прижиться все подсаженные в нее «жильцы».
И тогда встает вполне закономерный вопрос: после ЭКО чаще рождаются близнецы или двойняшки? Напомним, что двойняшки – малыши, которые не похожи друг на друга. Их появление на свет обусловлено развитием двух яйцеклеток, а нахождение в утробе матери гарантирует наличие «индивидуального дома»: плодного пузыря и плаценты.
А вот появление на свет близняшек существенно отличается. Они появляются из одной яйцеклетки в результате ее деления. Малыши имеют одинаковый набор хромосом, поэтому как две капли воды похожи друг на друга. Им не всегда везет обрести индивидуальную плаценту и плодный пузырь.
Иногда крохам приходится делить один «дом» на двоих.
Процент рожденных двойняшек после ЭКО действительно высокий – около 20% (при естественном зачатии всего 1%) А вот близнецы – явление нечастое даже при искусственном оплодотворении.
Хгч при двойне
По концентрации хорионического гонадотропина человека определяют наличие беременности. Этот гормон вырабатывают оболочки эмбриона, который «внедрился» в маточную стенку и готов к дальнейшему развитию.
Повышенный уровень можно зафиксировать уже на четвертый день после имплантации (а не после подсадки!).
Хорионический гонадотропин обеспечивает питание плода, стимулирует работу желтого тела и выработку прогестерона, который сохраняет развивающуюся беременность.
Значения гормона меняются по мере развития беременности. С каждым днем после успешного зачатия начинает расти ХГЧ. Это значит, что в то время, когда ни один тест на беременность не покажет «полосатые» результаты, кровь на ХГЧ определит беременность.Анализ на ХГЧ после переноса эмбрионов назначается репродуктологом. Результаты исследования сравнивают с нормами, которые существенно отличаются в зависимости от времени, прошедшего после зачатия. Если уровень ХГЧ при беременности слишком мал, то это свидетельствует о том, что имплантация эмбриона в стенку матки не состоялось.
В ЭКО ХГЧ с двойней всегда покажет результаты, которые вдвое больше нормальных показателей. Это явление легко объясняется, ведь гормон нужен не одной, а сразу двум плацентам, которые вырабатывают его в усиленном режиме.
Таблица Хгч при двойне по неделям беременности поможет сориентироваться в правильности предположения о наличии «двойного» счастья.
Не стоит переживать, если результаты ваших клинических анализов имеют расхождения с представленной в таблице информацией.
Помните, что каждая беременность уникальна, поэтому вполне допустимы некоторые отклонения от общепринятых норм. Через три недели после того, как произошла подсадка, женщин обследуют на УЗИ.
Аппаратная методика развеет все сомнения, определив количество развивающихся плодов.
Как выносить двойню после ЭКО
Многоплодная беременность после ЭКО – безусловная радость для будущих родителей. Однако на долю мамы приходятся серьезные испытания. Ведь весь период вынашивания ее организм претерпевает колоссальные нагрузки.
Однояйцевые — это близнецы, разнояйцевые — двойняшки.
В некоторых случаях начиная с первых дней развития плода, когда высокие концентрации ХГЧ «бушуют» в крови женщины, она испытывает сильный и мучительный токсикоз. Помимо этого неприятного симптома беременность двойней после ЭКО может вызвать такие серьезные осложнения со здоровьем будущей мамы:
- Сильная непрекращающаяся рвота;
- Анемия;
- Поздний гестоз;
- Повышенные показатели артериального давления;
- Предлежание плаценты, которая может располагаться очень низко, полностью или частично перекрывая внутренний зев матки;
- Возможны длительные выделения влагалищной крови мажущего характера;
- Многоводие;
- Неправильное расположение плодов;
- Чрезмерная растянутость шейки матки;
- Преждевременные роды недоношенных малышей;
- Отслойка плаценты.
Многоплодная беременность после ЭКО также повышает риск развития патологий у малышей:
- Из-за преждевременных родов крохи могут появиться на свет недоношенными. Следствием этого становится гипоксия, неврологические проблемы, маленькая масса тела, даже ДЦП;
- Многоводие в разы повышает риск развития внутриутробных патологий плода;
- Из-за постоянной нехватки железа у мамы во время беременности малыши рождаются с анемией;
- Трансфузионный синдром – редкое, но опасное осложнение, которое развивается из-за нехватки одному плоду питательных веществ, так как крохи «проживают» в одном плодном яйце, которое разделено перегородкой.
Однако это вовсе не означает, что вы обязательно столкнетесь с этими осложнениями! Сотни многоплодных беременностей после ЭКО прошли абсолютно благополучно и завершились рождением здоровых детей. Чтобы избежать осложнений, женщине нужно вести здоровый образ жизни и регулярно проходить назначенные врачом обследования на каждом этапе вынашивания ребенка.
https://www.youtube.com/watch?v=_3BmCU6hiWE
Первые три месяца после оплодотворения считаются самыми опасными в плане выкидышей. Так как в этот период организм может отторгнуть «внедрившихся» в матку эмбрионов. Весь первый триместр женщина должна проходить лабораторные исследования, чтобы снизить до минимума возможность развития инфекционных или гинекологических заболеваний.
Во втором триместре проводят исследования концентрации гормонов, а также диагностируют состояние околоплодных вод и пуповидной крови. Такая диагностика способна выявить патологические отклонения в развитии плода, чтобы уже в период внутриутробной жизни малышей устранить их.
В последние три месяца до предстоящих родов усилия медиков будут направлены на защиту беременности от преждевременного родоразрешения.
Несмотря на риски и возможное развитие осложнений, будущим мамам не стоит паниковать. При соблюдении всех рекомендаций медиков многоплодная беременность протекает благополучно.Будущей маме нужно правильно питаться, отдавая предпочтение свежей зелени, овощам и фруктам. Вареное мясо, рыба, крупы и молочные продукты должны стать основой ее рациона.
Грамотно составленный распорядок дня и ежедневные прогулки на свежем воздухе помогут наслаждаться своим положением в ожидании «двойного» счастья.
Роды при двойне после ЭКО
Если еще 10 лет назад роды двойни проходили только путем кесарева сечения, так как врачи опасались многочисленных возможных осложнений, то на современном этапе развития медицины операцию используют только при наличии особых показаний.
Кесарево сечение назначается женщинам в таких случаях:
- Возраст пациентки старше 40 лет;
- Бесплодие, которое длилось более 5 лет;
- Некоторые заболевания внутренних органов;
- На протяжении беременности были риски ее прерывания;
- Гестоз;
- Плацентарная недостаточность;
- Неправильное расположение плодов.
Однако роды двойни после ЭКО могут проходить и естественным путем. Если будущая мама молода, не имеет хронических заболеваний и хорошо переносит беременность, она сможет без медицинского вмешательства благополучно родить здоровых малышей.
Источник: https://MyZachatie.ru/vrt/hgch-pri-dvojne-posle-eko.html
Двойня после ЭКО
Присоединяйтесь к нам в социальных сетях! Общайтесь и задавайте свои вопросы нашим специалистам.
Благодаря активному развитию ВРТ сегодня бездетная семья может пополниться сразу двумя детишками, то есть после прохождения одного ЭКО женщина может родить двойню.
ВРТ значительно увеличили частоту возникновения многоплодной беременности. Близнецы встречается с постоянной частотой 4:1000. При решении воспользоваться программой искусственного оплодотворения, пара обсуждает вопрос с врачом о возможности рождения двойни, рисках, возможных осложнениях и противопоказаниях.
Если сравнивать ЭКО с естественным зачатием, то случаи рождаемости разнояйцевых (гетерозиго́тные или дизиго́тные) близнецов составляют 1:80. На это влияют некоторые факторы: возраст беременной, раса, случаи многоплодной беременности у родственников первой линии.
Виды двойни
При многоплодной беременности медики пользуются специальными терминами для обозначения типа близнецов, всего их три:
- Монохориальный моноамниотический тип – общая плацента и один амнион (плодный пузырь с амниотической жидкостью). Характерен для 1% однояйцевых близнецов.
- Монохориальный диамниотический тип – общая плацента и два амниона, между плодами есть перегородка.
- Дихориальный диамниотический тип – у каждого близнеца есть плацента и свой амнион.
При оплодотворении двух яйцеклеток беременность считается разнояйцевой. При оплодотворении одной зиготы и разделении ее на две – беременность считается однояйцевой. Особое значение имеет время разделения яйцеклетки: чем раньше оно состоялось, тем дети более обособлены друг от друга.
При разделении зиготы в первые три дня каждый плод будет иметь отдельную плаценту и две окружающие плодные оболочки.
Если разделение произошло чуть позже, то близнецы будут развиваться в общей плаценте без перегородки или с амниотической оболочкой в перегородке.
При разделении на 13–15 сутки образуются сиамские близнецы (неполное разделение однояйцевых близнецов, сращенных в определенных участках туловища или имеющих один орган на двоих).
- Гомозиготные (однояйцевые) близнецы имеют внешнюю (портретную) схожесть, идентичный генотип, один пол, одну группу крови.
- Гетерозиготные, дизиготные (многояйцевые) близнецы имеют разный генотип, группа крови, пол могут быть как разными, так и одинаковыми, во внешности может быть схожесть, как у обычных братьев и сестер.
Особенности ЭКО
Одним из этапов искусственного оплодотворения при бесплодии является стимуляция гормональными препаратами для получения нескольких яйцеклеток, чтобы повысить вероятность успеха ЭКО. После лабораторного (in vitro) оплодотворения женской гаметы получают не один, а некоторое количество эмбрионов.
При трансплантации двух эмбрионов в маточную полость возможна многоплодная беременность, такая вероятность довольно велика. В большинстве случаев в результате ЭКО с переносом двух эмбрионов развивается многоплодная беременность.
Во многих государствах, как и в Российской Федерации количество эмбрионов, предназначенных для переноса в матку после искусственного оплодотворения регламентируется законодательно.
После трансплантации двух зародышей женщины беременеют в 40–45% случаях, шанс рождения двойняшек составляет 32%.
При переносе одного зародыша беременность наблюдается в 35–38% случаях, шанс рождения двойни – 0,8%.
Но не всем женщинам можно по желанию перенести два эмбриона.
Противопоказаниями к этому являются такие факторы:
- Рост пациентки меньше 160 см, вес – меньше 50 кг. Это связано с тем что для вынашивания многоплодной беременности нужен достаточный объем брюшной полости и запас питательных веществ.
- Истмико-цервикальная недостаточность.
- При прошлых беременностях были угрозы прерывания.
- Предыдущие беременности заканчивались преждевременными родами.
- Выкидыши в анамнезе.
- Рубец на матке после хирургических вмешательств.
- Соматические заболевания, осложнаяющие течение беременности
При естественном зачатии запланировать двойню невозможно. Многие женщины хотят родить двойню, потому что двоих детей придется вынашивать только единожды и рожать нужно будет один раз. Некоторые семьи хотят растить, воспитывать детей одного возраста.
Ученые заметили, что двойняшки рождаются при использовании традиционных вариантов ЭКО, когда отсутствует воздействие на эмбриональную оболочку.
Было отмечено, что количество многоплодных беременностей увеличивалось после отмены комбинированных оральных контрацептивов, если зачатие после этого происходило в течении трех месяцев.
Особенности многоплодной беременности
Вынашивание двойни имеет свою специфику и особенности которые заслуживают отдельного внимания:
- значительные гормональные сдвиги в женском организме по сравнению с одноплодной беременностью;
- дважды увеличенная потребность во всех питательных элементах;
- завышенная нагрузка на костно-мышечный аппарат, другие системы организма беременной;
- вынашивание двойни физически тяжелее, поэтому для женщины важна хорошая физическая форма;
- дети могут иметь разное предлежание (например, затылочное и ягодичное) поэтому роды будут продолжительнее.
Опытные врачи знают, как правильно мониторить состояние женщины, вынашивающей двойню, в каких случаях проводить коррекцию, когда нужна госпитализация в критические сроки беременности, какими максимально безопасными лекарственными средствами поддержать физическое и моральное состояние беременной, какие нагрузки следует исключить полностью, а какие уменьшить.
За женщиной, вынашивающей двойню после ЭКО, наблюдение более скрупулезное. Такие будущие матери чаще сдают различные анализы, проходят ультразвуковую диагностику, тщательнее следят за прибавкой массы, прилагают больше усилий для пополнения запасов микроэлементов, витаминов, минералов чтобы избежать их дефицита.
Признаки многоплодной беременности
На то что женщина носит двойню указывают следующие признаки:
- большой размер матки, не соответствующий гестационным срокам при одном плоде;
- более выраженный ранний токсикоз;
- факт трансплантации двух эмбрионов во время ЭКО;
- информация о многоплодной беременности у близких родственников.
Не всегда характерные симптомы свидетельствуют о наличии близнецов. Так, матка может быть увеличена при многоводии. Наличие двойни подтверждается данными ультразвукового скрининга.
УЗ-диагностика позволяет определить количество эмбрионов, оценить морфологические характеристики, соответствие параметров плодов биологическому возрасту, выявить возможные отклонения эмбриогенеза.
Допплерография позволяет оценить плацентарный кровоток и своевременно выявить возможные риски.
Осложнения
У женщин, вынашивающих близнецов, риски развития возможных осложнений гестации значительно выше, чем у женщин, вынашивающих один плод.
Актуальной проблемой является невынашивание, причиной которого у 6% беременных служит многоводие. Большой объем амниотических вод и два плода приводят к перерастяжению матки.
Поэтому, как правило, при многоплодии роды происходят раньше общепринятых акушерских сроков беременности – в среднем на 36–37 неделе беременности.
Возникновение осложнений связано в основном с огромной физической и стрессовой нагрузкой, которую приходится переносить матери во время беременности.Другие проблемы при многоплодии:
- Недостаточный вес у двойняшек, зачастую сочетающийся с аномалиями эмбриогенеза.
- Пороки развития у разнояйцевой двойни встречаются чаще примерно в два раза, чем у однояйцевых близнецов.
- Нарушения внутриутробного развития связаны с тем, что у материнского организма недостаточно питательных ресурсов для обоих детей.
- ДЦП развивается при внутриутробном дефиците кислорода и осложненных родах.
- Диссоциированное развитие – состояние при котором развитие одного плода происходит быстрее, чем второго.
- Синдром фето-фетальной гемотрансфузии – состояние при котором один плод питается за счет другого, результатом может быть гибель обоих плодов, что обусловлено это наличием одной пуповины и неравномерным распределением крови и питательных веществ.
- Гибель одного зародыша (синдром исчезнувшего близнеца) при котором погибший эмбрион «рассасывается», а оставшийся развивается нормально.
- Антенатальная гибель плода, а для оставшегося ребенка – высокая вероятность недоношенности.
- Гетеротопическая (внематочная) беременность, когда один плод находится в матке, другой – вне матки (брюшине, фаллопиевой трубе), очень редкое осложнение.
- Близнец-паразит (ишиопаг) – редкий феномен, характеризующийся поглощением менее развитого зародыша более развитым, в организме которого внутри или снаружи полностью или частично и находится недоразвитый близнец-паразит. Некоторые ученые считают ишиопаг одним из вида сиамских близнецов.
- Гестоз проявляется высоким артериальным давлением, отечностью, судорогами, нарушением функции почек, гестационным сахарным диабетом. Гестоз является грозным осложнением беременности.
Врач акушер- гинеколог и другие профильные специалисты, ведущие беременную с двойней после ЭКО обязательно предупреждают женщину обо всех возможных рисках, связанных с вынашиванием двух плодов. По показаниям осуществляется селективная редукция – удаление одного плода на 10–12-недельном сроке, чтобы родился один здоровый ребенок.
Родовспоможение
При двойне не редко проводится оперативное родоразрешение- кесарево сечение. Помимо специалистов, которые будут вести роды, при родоразрешении присутствует врач-неонатолог.
Показания к хирургическому родоразрешению:
- тазовое предлежание двух плодов;
- тазовое или поперечное предлежание первого ребенка;
- гестоз;
- кислородная недостаточность (гипоксия) у плодов;
- наличие крупных плодов;
- неготовность родовых путей к родовой деятельности;
- нарушение внутриутробного развития;
- другие осложнения, делающие физиологические роды рискованными для жизни матери или детей.
Кесарево сечение может быть проведено в срочном порядке при угрозе здоровью и жизни беременной, и двойне.
Врачебные рекомендации
Женщине, носящей близнецов после ЭКО, придется менять привычный образ жизни, больше беречь себя, внимательнее прислушиваться к внутренним ощущениям, чаще посещать специалистов, сдавать анализы. Но это жизненно необходимо для предотвращения осложнений, нормального развития и рождения обоих здоровых детей, а также для сохранения собственного здоровья.
Общие рекомендации для беременных двойней:
- Ограничение, а при необходимости исключение физической активности.
- Дневной отдых после 20-недельного срока.
- Отказ от спортивных занятий, если нет противопоказаний, то заменить их пешими прогулками.
- Посещать врача в плановом порядке и при любых незначительных подозрениях на проблемы.
- Исключить необоснованные диеты, полноценно питаться. Суточное потребление на каждый плод должен составлять 300 ккал.
- Исключить вредные привычки.
- Избегать стрессов, негативных эмоций, необоснованных переживаний, переутомлений, переохлаждений.
- Избегать общественных мест в эпидемический период.
- Дородовая госпитализация, с целью определения сроков и методов родоразрешения.
Декретный отпуск при многоплодной беременности составляет 84 дня (с 28-й недели), послеродовый – 110 дней, при осложнениях – еще плюс 16 дней.
Источник: https://AltraVita-IVF.ru/stati/dvojnya.html
Гормоны при вынашивании двойни
Уровень ХГЧ при многоплодной беременности высокий. Такие показатели обусловлены наличием нескольких детских мест-хорионов. При отслеживании хода развития плода врач постоянно проводит исследование данного гормона.
По количеству этого вещества можно установить, какие изменения происходят с эмбрионом, имеются ли какие-либо отклонения беременности. Именно по этой причине анализ крови берется несколько раз в процессе вынашивания.
Характеристики гормона
ХГЧ — это хорионический гонадотропин, вырабатываемый хорионом. После слияния половых клеток партнеров происходит формирование бластоцисты. Она постепенно передвигается по стенке фаллопиевой трубы в сторону маточной полости. В матке бластоциста оседает в эндометриальную ткань.
При внедрении цисты в эндометрий происходит незначительное травмирование стенки органа. На этом участке плодное яйцо сливается с клетками матки. Участок заселяется тканью, вырабатывающей гормон.
Хорион выполняет питательную и защитную функцию. С постепенным развитием плода ткань формирует детское место — плаценту. Обе ткани вырабатывают вещества, относящиеся к группе гонадотропинов. Под их влиянием эмбрион способен правильно развиваться и сохранять свою жизнеспособность.
Гонадотропин имеет два составляющих. Первая часть вырабатывается гипофизом. Именно из-за этой особенности вещество в минимальном количестве может обнаруживаться в крови у мужчин. Вторая часть обнаруживается только в организме беременной женщины. По ее наличию врач делает выводы о прекрасном состоянии женщины.
В первые дни после зачатия хорион выводит гормон в кровяное русло. Такая особенность связана с большим количеством кровеносных сосудов, питающих матку.
После нескольких дней хорионический гонадотропин начинает поступать в мочу. Зная эту особенность организма, женщина может узнать о беременности до начала очередного менструального цикла. Через неделю можно сдать анализ.
Если же пациентка обладает терпением, используется специальный тест.
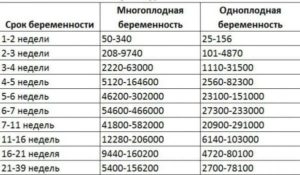
Анализ позволяет специалисту судить о состоянии беременности, возможных патологиях зачатия и количестве плодов. При многоплодном вынашивании уровень ХГЧ превышает нормы в несколько раз. Чем больше количество плодов, тем выше объем гормона.
Способы выявления зачатия
Обнаружить положительное зачатие можно различными способами. Гормон выявляется следующими способами:
- сдача кровяной жидкости;
- исследование мочи;
- домашнее тестирование.
Не всегда женщина должна ждать предполагаемой задержки. Такое условие необходимо при экстракорпоральном оплодотворении и искусственной инсеминации.
После подсадки лабораторного материала врач проводит первое исследование через неделю. Кровь в этот период содержит некоторое количество гормона. Судить о наступлении беременности можно по уровню ХГЧ.
У небеременной женщины показатели не превышают пяти единиц. Если же зачатие произошло, ХГЧ составляет 10 ЕД и более.
Исследование по моче осуществляется в редких случаях. В моче гонадотропин появляется на второй неделе после внедрения яйцеклетки в матку. Данный способ больше используется в домашних условиях.Самостоятельно женщина может провести домашнее тестирование. С этой целью в аптеке необходимо приобрести специальный тест. Он реагирует на гормон в моче. При наличии беременности на тесте появляется две красные полоски.
Современные медицинские производители разработали электронный прибор. Он показывает предполагаемое количество недель. Но стоит учитывать наличие многоплодного зачатия. В этом случае на ранних сроках тест покажет длительный промежуток времени. Если женщина точно знает, когда произошло зачатие, а тест показывает более большой срок, появляется возможность многоплодного зачатия.
Не всегда тест выдает правильный результат. Существует множество причин, когда полоска ошибается. В этом случае не стоит впадать в отчаяние. Нужно посетить лабораторию и сдать анализ крови. Только по нему можно делать выводы о своем состоянии.
Количество вещества в организме
Уровень ХГЧ постоянно изменяется. Первые изменения наблюдаются через день после выработки вещества. Уровень удваивается каждые двое суток. Активный рост наблюдается до окончания первого триместра. Эта особенность учитывается и при вычислении характеристик вынашивания.
При многоплодной беременности количество гонадотропина не укладывается в нормы предлагаемых таблиц. Уровень превышает нормы в 2–3 раза.
Не следует переживать, если гормон не вписывается в предлагаемые границы. Все женщины индивидуальны. Вынашивание также проходит у всех по-разному. Если объем гормона значительно отклоняется от норм, врач проводит несколько дополнительных обследований.
Причины отклонения от норм
При любой беременности уровень ХГЧ различен. Но не всегда вынашивание проходит правильно. Существует несколько причин патологического прекращения роста гонадотропина. Рассматриваются следующие возможные проблемы:
- замирание развития плода;
- отслойка плодного яйца;
- неправильное закрепление эмбриона;
- нарушение гормонального фона;
- анэмбриония.
В последние годы многие гинекологи отмечают рост замерших беременностей. Остановка роста плода в большинстве случаев не имеет явных причин. Установить, почему произошла гибель эмбриона, удается редко. При этом плод развивается нормально в течение нескольких недель. Уровень ХГЧ продолжает нормально расти.
На одном из обследований обнаруживается отсутствие прироста гонадотропина. Через несколько дней женщина сдает повторный анализ. Если уровень гонадотропина понизился, специалист проводит ультразвуковое диагностирование. На аппарате нужно отследить сердцебиение плода.
Если оно не выявляется, назначается процедура абортирования.
Отслойка плодного яйца также относится к причинам низкого ХГЧ. Данная патология сопровождается постепенным отторжением хориона от маточной стенки. При этом наблюдается повреждение мелких кровеносных сосудов. По ним гонадотропин перестает попадать в кровеносное русло.
Уровень вещества продолжает увеличиваться, но медленнее. Обнаружить патологию можно самостоятельно. Пациентка должна внимательно следить за цервикальными выделениями. При отслойке у вагинальной слизи появляется примесь крови. У отдельных пациенток появляется боль в животе.
Частой причиной низкого ХГЧ является неправильное закрепление плодного яйца. В норме оплодотворение происходит в полости фаллопиевой трубы. После зачатия зигота перемещается в матку. Но по ряду определенных причин правильный процесс развития беременности нарушается.
Наблюдается такое явление при спаечном поражении труб, наличии рубцовой ткани и воспаления. Оплодотворенная яйцеклетка остается в фаллопиевой трубе. Цистобласта внедряется в ворсистую ткань органа.
Образование хориона сопровождается появлением небольшого количества ХГЧ. Уровень гонадотропина увеличивается медленно. Если во время обследования обнаруживается данная проблема, необходимо срочное ультразвуковое диагностирование.
Позднее выявление внематочной беременности чревато разрывом трубы и потерей репродуктивной способности.
Дополнительные факторы
Хорионический гонадотропин относится к естественным гормонам гипофиза. Изменение работы гормональной системы также негативно воздействует на его количество. Уменьшение продуцирования прогестерона приводит к сбою деятельности хориона. Объем ХГЧ увеличивается медленно. Для диагностирования этой патологии необходимо сдать развернутый анализ крови на гормоны.
Также распространенной на сегодняшний день проблемой является анэмбриония. Недуг характеризуется отсутствием эмбриона в оболочке плодного яйца. В первые дни после оплодотворения все процессы протекают правильно. На пятой неделе обнаруживается прекращение роста гонадотропина.
В этот же период врач проводит первое исследование сердцебиения плода. На экране не просматривается сердце. Также нет затемнения в полости плодного яйца. Для подтверждения диагноза нужно посетить специалиста несколько раз. Не следует торопиться с прерыванием беременности.
Рекомендуется пройти повторный осмотр у другого врача.Если ХГЧ прекращает увеличиваться, нужно незамедлительно посетить медицинский центр. Только врач может поставить правильный диагноз и определить точную причину патологии.
Причины высоких показателей
У отдельных пациенток уровень гормона превышает нормы. Такое явление также имеет ряд причин. Часто высокий ХГЧ при многоплодной беременности. Но существуют и другие причины активного роста гормона. Специалисты делают предположение о наличии следующих проблем:
- эндокринное поражение организма;
- развитие синдрома Дауна у плода;
- неправильное установление сроков зачатия;
- сильное токсическое поражение на ранних сроках.
Если причина не заключается в многоплодном вынашивании, исследуется состояние эндокринной системы. Причина может заключаться в наличии скрытой формы сахарного диабета. Данное заболевание обнаруживается из-за резкой перестройки гормональной системы. У многих пациенток болезнь исчезает самостоятельно после родов. При скрытом диабете ХГЧ может менять свое количество резко.
Пугающим диагнозом является предполагаемый синдром Дауна. Данное предположение врач делает после первого скрининга. Если уровень ХГЧ резко повысился при одноплодном вынашивании, необходимо пройти ряд дополнительных обследований. Только при сопоставлении нескольких данных врач ставит точный диагноз.
Высокий ХГЧ может наблюдаться и при неправильном установлении сроков беременности. Зачатие происходит только в овуляцию. Если овуляция произошла сразу после менструации, количество вещества будет высоким к моменту очередного цикла. Многие гинекологи ставят дату предполагаемого зачатия со слов пациентки. Установить точные сроки можно только с помощью ультразвукового обследования.
Виновником высокого ХГЧ является и ранний токсикоз. Обычное токсическое поражение на уровень гонадотропина не влияет. Патологический рост наблюдается при сильном токсикозе.
Он сопровождается обезвоживанием организма и изменением характеристик кровяной жидкости. Именно из-за загущения крови уровень ХГЧ возрастает. Стоит отметить, что сильный токсикоз наблюдается у небольшого количества беременных женщин.
Наибольший процент вероятности развития этой проблемы приходится на многоплодное вынашивание.
Ошибочные результаты обследования
Высокий ХГЧ не всегда является признаком многоплодного зачатия. Наличие этого вещества может указывать на наличие следующих процессов:
- первые недели после прерывания беременности;
- развитие онкологических новообразований;
- подготовка к экстракорпоральному оплодотворению или стимуляция.
Гонадотропин может сохраняться в крови женщины, перенесшей аборт, в течение нескольких недель. Если кровь берется в первом цикле после прерывания беременности, уровень вещества может иметь высокие показатели. Постепенно уровень гормона начинает снижаться. После первых самостоятельных месячных гонадотропин полностью устраняется из организма.
Ложный положительный результат также может стать признаком наличия онкологического новообразования. Онкологическая опухоль способна вырабатывать гормоны, сходные по структуре с гонадотропином.
Именно по этой причине при шуточном использовании теста мужчинами появляется положительный результат. Если человек случайно обнаружил положительный ответ теста на беременность без зачатия, нужно обратиться за консультацией к врачу-онкологу.
Он проведет специальное обследование, позволяющее определить локализацию опухоли.
Распространенной причиной наличия ХГЧ в организме без беременности является подготовка к экстракорпоральному оплодотворению или стимуляция деятельности яичников. Для обеих процедур специалисты включают активную деятельность яичников.
Первоначально вводится лекарственное вещество, стимулирующее рост множества фолликулов. К моменту созревания нескольких фолликулов врач вводит в организм препарат, содержащий человеческий гонадотропин. Он помогает стенкам фолликула разорваться. После овуляции или подсадки проводится поддерживающая терапия.
Она осуществляется с помощью лекарственных средств, содержащих прогестерон.
Из-за использования дополнительных доз ХГЧ врачи не рекомендуют делать тест на беременность в течение трех недель. Если тестирование осуществляется раньше, женщина может получить ложный положительный результат. Чтобы избежать разочарования, следует проводить исследование только с разрешения наблюдающего специалиста.
Вынашивание нескольких плодов требует сил от женщины. Если беременность сопровождается ранним токсикозом, быстрым появлением симптоматики, возможной причиной является наличие многоплодного вынашивания. Чтобы подтвердить многоплодную беременность, необходимо сдать анализ крови на уровень ХГЧ. Он поможет определить, как развивается эмбрион, количество плодов, наличие патологий.
Источник: https://JdemBaby.com/pregnancy/analyzes/uroven-hgch-pri-mnogoplodnoj-beremennosti.html


