На каком сроке можно определить патологии плода
Содержание
Какие патологии плода может выявить УЗИ
УЗ-диагностику беременным женщинам проводят трижды. Но если возникает необходимость, врач может назначить дополнительное исследование для подтверждения или исключения диагноза.
На каждом из плановых УЗИ доктор смотрит как выглядит плод. Соответствует ли голова, ноги, руки, живот, нос тому этапу развития, на котором находится малыш. На более поздних сроках врач выявляет какие органы развиты правильно: сердце, желудок, печень и пр.
Узи до 12 недель
УЗИ беременности на ранненем сроке
Иногда делают Узи до 12 недель. Показано это в следующих случаях:
- Отягощенный акушерский и гинекологический анамнез. То есть, если в прошлом были случаи выкидышей, невынашивания беременности, подозрение на «замершую» беременность и пр.
- Осложнения в ходе текущей беременности (кровотечения, острая боль в животе)
- Беременность, которая наступила после ЭКО
- Если в ходе предыдущей беременности были выявлены патологии плода (синдром Дауна или иные трисомии, гидроцефалия и пр.)
Также до 12 недель УЗИ могут делать женщинам с подозрением на гематому. Возникает гематома при воздействии вредных факторов на беременную матку (инфекции, гестоз). Гематома бывает:
- Ретрохориальной.
- Ретроплацентарной.
Различаются эти гематомы только моментом их образования. Если гематома образовалась еще без сформированной плаценты, то она называется ретрохориальной.
На ранних сроках беременности маленькая гематома, как правило, не вызывает болей в животе и выявляется на УЗИ. Но бывает, что и на ранних сроках гематома больших размеров, это опасно прерыванием беременности.
На поздних сроках гематома негативно влияет на плод – ведет к гипоксии, уменьшению плода в размерах. Раннее выявление и не большие размеры гематомы помогут излечится и родить здорового доношенного ребенка.
Лечение гематомы, в основном, требует помещения в стационар.
Что можно выявить в первом триместре?
Во время первого УЗИ можно определить риск развития синдрома Дауна и некоторых других хромосомных патологий. Самое главное, чтобы плод был определенного размера.
Измеряется КТР (копчиково-теменной размер), он должен быть не меньше 45 мм, но и не больше 84 мм.
Если плод будет слишком маленький или наоборот большой, то будет невозможно трактовать такой показатель как толщина воротникового пространства или зоны (ТВП).
На скрининге первого триместра можно выявить некоторые хромосомные заболевания плодаТолщина воротниковой зоны – это толщина всех тканей в области шеи. В норме этот показатель не превышает 2,7 мм, а среднее значение 1,6 мм. Если размер воротниковой зоны больше 3 мм, то вероятность наличия синдрома Дауна у плода очень большая.
Безусловно, один показатель не дает права выставить такой серьезный диагноз. Беременной женщине показано пройти еще ряд обследований, в том числе биохимическое исследование крови, амниоцентез. Важное значение в подтверждении наличия у плода болезни Дауна имеет возраст беременной.
Если женщина старше 35 лет, то риск рождения ребенка с синдромом Дауна заметно увеличивается.
При подозрении на синдром Дауна у плода проводят дополнительное измерение структур головного мозга (если толщина воротниковой зоны в норме, то эти измерения могут не производиться). Мозжечок при болезни Дауна уменьшен в размере, также как и лобная доля. Также, при данном синдроме УЗИ выявляет укорочение лобно-таламического расстояния.
Нос при синдроме Дауна уплощен и укорочен, также кость над носом имеет седловидную форму. Связано это с развитием костей носа. При данной патологии нос окостеневает с некоторым замедлением, в связи с этим на первых УЗИ сонолог может просто не увидеть нос. Конечно, при дальнейшем развитии нос появляется, но он уменьшается в размере и несколько деформируется.
В фетометрию на сроке 12 недель входит измерение размеров отдельных органов и частей тела. Размер головы (бипариетальный размер) равен 21 мм, длина бедра примерно 8 мм. Кроме того, оценивают окружность живота и головы, длину плеча.
Подозрение на пороки, которые нашли на УЗИ в 12 недель, не во всех случаях подтверждается при дальнейшем обследовании. Но если на этом сроке были подозрения на наличие синдрома Дауна, то при последующих УЗИ врач более детально и пристально будет изучать параметры плода.
Второе плановое УЗИ
Скрининг второго триместра беременности
Его проводят в сроке 20-22 недели беременности. К этому сроку структуры ребенка развиты и видны гораздо лучше. Уже можно оценить строение отдельных органов и выявить их патологию.
Сердце плода к этому сроку полностью сформировано, как и почки с лоханками. Наличие пороков сердца с одновременным расширением почечных лоханок должно натолкнуть на мысль о наличии синдрома Дауна.
В этом сроке опытный доктор заметит изменения носа, характерные для болезни Дауна. Нос расширен вместе с переносицей.
Жкт на узи
желудок малыша также более сформирован к этому сроку и обязательно должен иметь полость. иногда случается, что полость не визуализируется или наоборот наблюдается ее расширение. иногда это может быть только случайность – плод принял определенное положение, плохой уз-датчик, а иногда отсутствие или расширение полости в желудке может говорить о серьезных патологиях плода.
для начала специалисту нужно убедиться в том, что желудок есть. т.к. иногда возможно развитие такого порока, как диафрагмальная грыжа, при котором желудок перемещается из брюшной полости в грудную. если желудок на правильном месте, то нужно проследить его связь с пищеводом и кишкой.
при атрезии пищевода полость желудка не выявляют. если же возникает проблема в пилорическом отделе (отдел желудка перед тонкой кишкой), то полость может содержать гиперэхогенные включения и быть даже расширенной.
различного рода включения в желудке плода следует дифференцировать с опухолью. иногда плод внутриутробно может заглотить кровь, что на узи также будет заметно.но подобные ситуации редко приводят к увеличению полости желудка, она все равно остается относительно маленькой.
стоит отметить, что нормальные размеры желудка достаточно вариабельны. вследствие этого заметить расширение полости, либо увеличение всего желудка определить проблематично. нужно оценить окружность живота и соотнести ее с другими параметрами.
тонкая кишка во втором триместре у плода также хорошо сформирована. она должна быть примерно одинакового диаметра и не содержать гиперэхогенных включений.
если на узи выявлены включения высокой плотности – это может быть признаком некоторых патологий, которые позже подтвердятся у новорожденного.
синдром мекониевого илеуса (гиперэхогенные включения в кишке) может быть признаком генетической патологии (муковисцидоз, синдром дауна, трисомия по 18 и 13 хромосоме).
исследование головного мозга
ультразвуковое исследование головного мозга плода
при втором скрининговом узи можно произвести оценку структур головного мозга уже более детально. к 22 неделям хорошо сформированы желудочки головного мозга. увеличение их размеров называется вентрикуломегалия.
многие специалисты изначально называют это гидроцефалией. но понятие гидроцефалия включает в себя еще и повышение внутричерепного давления и увеличенный размер головы. в норме при поперечном измерении боковых желудочков размер должен быть до 10 мм.
но в разных источниках размеры несколько варьируют.
гидроцефалию можно подозревать, если у плода выявлены генетические патологии (например, синдром дауна). также велика вероятность гидроцефалии у плода, если мать перенесла некоторые инфекции во время беременности. например, токсоплазмоз, вирус герпеса, краснухи вызывают множественные патологии плода, в том числе и гидроцефалиюесли специалист выставил вентрикуломегалию на втором плановом узи, то в 30 недель можно говорить о гидроцефалии.
также на втором узи доктор может посмотреть лицо плода. в этом сроке оно полностью сформировано – нос и губы напоминают таковые у новорожденных. при наличии расщелины между носом и губой врач также ее разглядит. расщелины могут быть с одной стороны носа или с обеих. иногда такой порок сочетается с расщелиной верхнего неба. прочие патологии носа на узи в этом сроке не видны.
узи в 30 недель
На третьем плановом УЗИ возможно подтверждение или исключение ранее выставленных диагнозов. Так, например, можно проследить весь отел ЖКТ до прямой кишки. Иногда, содержимое толстой кишки содержит гиперэхогенные включения – это вариант нормы. Просвет тонкой кишки маленький по отношению к толстой кишке.
Голова не должна быть больше нормы, иначе это будет свидетельством гидроцефалии. Конечно, одного размера головы для постановки диагноза гидроцефалия недостаточно, еще должны быть увеличены желудочки. А если развилась наружная гидроцефалия, то увеличивается субарахноидальное пространство.
Диагностика гипоксии
При нормальном течении беременности УЗИ в 30 недель является последним перед родами. Третье УЗИ часто проводят с применением доплера. Это необходимо, чтобы провести оценку кровотока в плаценте и выявить гипоксию.
Кроме доплерометрии в выявлении гипоксии поможет общая картина на УЗИ – плод маленький и активно шевелится. Анализ КТГ также важен для диагностики гипоксии. При кислородном голодании сердце ребенка бьется слишком медленно (в движении до 130 ударов, в покое до 110).
При гипоксии ребенок пытается найти себе место и шевелится слишком интенсивно, что может привести к обвитию пуповиной.
Чем опасно обвитие пуповиной?
Достаточно часто на этом УЗИ врач обнаруживает обвитие пуповиной вокруг головы, а точнее шеи плода. В некоторых случаях к моменту родов малыш шевелится и еще несколько раз поворачивается внутриутробно и «распутывается».
Если пережатие пуповины отсутствует, и на ней нет узлов, то само обвитие не доставляет плоду дискомфорта, он развивается и растет хорошо.
И если в родах не возникло проблем (врач вовремя освободил голову от пуповины), то обвитие также не повод для беспокойства.
Волноваться стоит только если возникло тугое обвитие пуповиной. В этом случае нарушается кровоток между мамой и ребенком. Тугое обвитие пуповиной может быть изолированным, а может сочетаться с еще одним обвитием (одно вокруг шеи, второе вокруг головы, живота или иной части тела). При этом сама пуповина укорачивается и ограничивает подвижность плода.
Бывают случаи многократного обвития пуповиной вокруг шеи ребенка. Такой вариант не очень благоприятный, но если не вызывает гипоксии, то может завершиться рождением здорового малыша.
Самый же неблагоприятный исход при обвитии пуповиной и вызванной этим гипоксии – это ДЦП и прочие неврологические нарушения новорожденного.
Причины ДЦП
- Гипоксия до или во время родов.
- Вес недоношенного ребенка меньше 2000 г.
- Внутриутробные инфекции и прочие тератогены (лекарства).
Семейная пара планирует беременность
Предотвратить развитие ДЦП можно только профилактически – планирование беременности, отказ от приема вредных лекарств, отсутствие стрессовых ситуаций. В новых научных исследованиях все больше выявляют генетическую предрасположенность к ДЦП.
Следует отметить, что такой диагноз, как ДЦП выставляют только после 1 года. А до этого малыш живет с энцефалопатией новорожденного. ДЦП ставят после года, т.к. для этого диагноза нужны некоторые клинические проявления, которые нужно отследить в течение первых 12 месяцев жизни.
Для подтверждения ДЦП проводят еще ряд обследований: ЭЭГ, КТ головы и др. Родители ребенка должны внимательно следить за развитием малыша, чтобы увидеть признаки развития ДЦП или его отсутствия. Сколько времени после родов пройдет, чтобы развилась клиника доподлинно не известно.
Большинство патологий плода диагностируются на УЗИ. Именно поэтому УЗ-диагностика включена в скрининг.Источник: https://diagnostinfo.ru/uzi/akusherstvo/patologii-ploda-pri-beremennosti.html
Узи при беременности. узи плода. выявление возможных пороков развития плода
Существуют различные методы для изучения функционального и анатомического состояния плода во время беременности, ведущим среди них по праву считается УЗИ плода.
Благодаря ультразвуковому исследованию можно подтвердить факт беременности, установить ее срок и определить пол ребенка.
Но главное — УЗИ позволяет следить за развитием эмбриона в утробе матери и своевременно диагностировать пороки развития плода.
В «МедикСити» представлено диагностическое оборудование экспертного класса. Новейший ультразвуковой сканер Voluson 10 – это настоящий прорыв в акушерстве и гинекологии.
Система Voluson 10 позволяет с высокой точностью диагностировать врожденные аномалии и пороки развития плода (такие, как пороки сердца, заячья губа и т.д.).
Исследования проводят высококвалифицированные врачи акушеры-гинекологи с огромным опытом работы в данной сфере, доктора и кандидаты медицинских наук.
УЗИ при беременности дает женщине возможность увидеть черты лица своего еще не родившегося малыша, рассмотреть его ножки и ручки, услышать, как бьется его сердце. Кстати, сердцебиение плода на УЗИ можно услышать уже на 5-6 неделях беременности.
Согласно приказу Министерства здравоохранения Российской Федерации №457 от 28 декабря 2000 года, в обязательное обследование беременных женщин наряду с проведением биохимического скрининга (анализ крови на содержание специфических белков) входит УЗИ, которое проводится на сроке 11-13 недель, а также 2 морфологических УЗИ во втором и третьем триместрах. Всего за период беременности проводится трехкратное скрининговое УЗ-обследование.
Кроме того, врач, который ведет вашу беременность, может назначить вам УЗИ по другим показаниям. Первый комбинированный скрининг направлен на определение пороков развития плода на УЗИ на ранних сроках беременности.
В какие сроки проводится узи плода?
Плановое УЗИ при беременности проводят в следующие сроки:
- первое УЗИ плода проводят в 11-13 недель;
- второе УЗИ при беременности — в 20-24 недели;
- третье — в 32-34 недели.
Первое УЗИ плода дает лечащему врачу-гинекологу начальную информацию о внутриутробном развитии ребенка (его жизнеспособность, вероятность пороков развития плода, способность матери к вынашиванию).
Особое внимание обращается на такие параметры, как толщина воротниковой области, формирование носовой кости, частота сердечных сокращений и копчико-теменной размер (КТР).
Значительные отклонения в числовых показателях наряду с результатами исследования крови позволяют делать выводы о наличии аномалии развития плода. Так, например, при Синдроме Дауна в большинстве случаев у плода не видно носовой кости на сроке 10-14 недель, или заметно утолщение «шейной складки».
При Синдроме Эдвардса наблюдается тенденция к урежению частоты биений сердца, не видно костей носа, а вместо 2 артерий пуповины визуализируется только одна.
При появлении серьезных пороков развития плода на сроке до 14 недель применяется медикаментозное прерывание беременности.
Второе УЗИ при беременности проводится с целью исключения пороков развития плода. На втором пренатальном УЗ-обследовании врач-гинеколог проверяет, соответствует ли срок беременности размерам плода.
Оцениваются длина конечностей ребенка с обеих сторон, объемы головы, груди, живота, размеры внутренних органов и проч.
В этот период также важно не упустить аномалии в развитии сердечно-сосудистой системы, почек и мочевого пузыря, желудка, кишечника, позвоночника.
Кроме того, во время УЗИ-скрининга при беременности оценивается состояние шейки матки и стенок матки, придатков, расположение плаценты, ее толщина, структура, количество сосудов в пуповине и др.
Третье УЗИ при беременности является ключевым. Именно в этот период оценивается степень развития плода и его соответствие физическим и функциональным нормам на данный период беременности. Чрезвычайно важным представляется выявление поздних пороков развития плода.
Отклонения от нормы в 1-2 недели не всегда являются признаком отставания плода в развитии. Поэтому будущим мамам ни в коем случае не стоит самостоятельно интерпретировать результаты УЗИ и паниковать, если малыш немного не дотягивает до общепризнанных показателей.Доверьтесь специалистам, которые наблюдают вашу беременность на всем протяжении. Если на УЗИ обнаружена внутриутробная задержка в развитии плода, проводятся дополнительные исследования (определение сердцебиения плода и кровотока в матке, в сосудах эмбриона, пуповины).
Также проводится анализ состояния единой системы «матка-плацента-плод». Особое внимание уделяется развитию плаценты — месту ее прикрепления, толщине и степени зрелости.
После двадцатой недели беременности на третьем плановом скрининге, иногда и раньше, становится возможным определить пол по УЗИ плода. Точность в определении пола — около 90%.
Протокол УЗИ при беременности
Расшифровка ультразвуковой диагностики при беременности выявляет параметры развития плода в утробе матери на разных сроках. Показатели УЗИ по неделям беременности включают в себя следующие данные:
- HC — окружность головы ребенка;
- FL — длина кости бедра;
- BPD — размер между висками (бипариетальный диаметр);
- СRL — длина эмбриона от темени до копчика (этот параметр дает возможность определить по УЗИ срок беременности).
При расшифровке УЗИ по неделям беременности можно выявить следующие пороки развития плода:
- грыжа спинного мозга, которая угрожает нормальному развитию спинного и головного мозга;
- порок сердца;
- скопление спинномозговой жидкости в черепе;
- отсутствие головного мозга (этот порок может привести к прекращению беременности);
- сращивание двенадцатиперстной кишки;
- задержка умственного развития ребенка (Синдром Дауна).
В каких случаях необходимо пройти дополнительные УЗИ плода:
- при появлении боли внизу живота;
- после перенесенной бактериальной или вирусной инфекции;
- если женщина не чувствует шевеления плода после 20-й недели;
- при кровянистых и иных выделениях из половых путей;
- если началась преждевременная родовая деятельность;
- если появились схватки на сроке 36-40 недель, а УЗИ плода проводилось в 1-ом или 2-ом триместре.
Иногда рекомендуется проводить УЗИ плода более часто, раз в 3-4 недели. Для этого существуют следующие показания:
- короткая шейка матки;
- предлежание плаценты или низкое ее крепление;
- гестоз (осложнение при беременности: отеки, повышенное давление, судороги, белок в моче);
- ретроплацентарная гематома (появление кровоизлияния при отслойке от плаценты плодного яйца на поздних сроках беременности, после 16 недель).
Также более часто проводят УЗИ при беременности при раскрытом внутреннем зеве. Внутренний зев находится на границе матки и церквикального канала, если он открыт, то могут произойти преждевременные роды. Чтобы этого избежать, на шейку матки накладывают швы или скобы.
3D-УЗИ при беременности
3D-УЗИ плода — современная высокоинформативная диагностика, позволяющая получить детальное изображение плода в 3-х проекциях.
С помощью 3D-УЗИ можно обследовать внутриутробные пороки развития плода, например, дефекты позвоночника, формирования конечностей, лицевых костей. Данная диагностика используется с применением ультразвукового сканера, создающего 3D-УЗИ изображение.
Как и традиционное ультразвуковое исследование, 3D-УЗИ при беременности позволяет определить срок беременности, количество эмбрионов, количество околоплодных вод, толщину и место крепления плаценты и т.
д. Однако 3D-УЗИ дает будущим родителям дополнительную возможность получить первые фото своего малыша, рассмотреть его головку, ручки, ножки, оценить, на кого больше похож малыш — на маму или на папу.
4D-УЗИ плода
4D-УЗИ при беременности — это еще более усложненный вид диагностики, предоставляющий трехмерную картинку плода в движении в реальном времени. По сути это исследование можно сравнить с видеосъемкой плода, произведенной через брюшную стенку матери при помощи ультразвука. Благодаря 4D-УЗИ плода можно увидеть, как малыш двигается, зевает, улыбается.
УЗИ-скрининг при беременности
В стандартное обследование входят только плановые УЗИ плода, скрининговые обследования проводятся по назначению врача, при наличии хромосомной патологии (а также других серьезных пороков развития плода) или по настоянию будущей мамы, желающей больше узнать о здоровье своего ребенка.
Внеплановые или частые УЗИ показаны тем женщинам, которые попали в так называемую «группу риска» по следующим причинам:
- прием опасных для плода препаратов;
- выкидыши, «замершая» беременность или рождение мертвого ребенка в прошлом;
- вирусные или инфекционные заболевания в первом триместре;
- возраст будущей матери старше 35 лет, а отца — старше 40 лет;
- наличие в роду наследственных аномалий развития плода.
Первый комбинированный скрининг включает в себя 2 этапа: лабораторный анализ крови и УЗИ плода. Остальные 2 скрининга преследуют цель оценить морфологическую анатомию плода, в связи с чем это обследование называют морфологическим УЗИ.
На нашем сайте вы можете получить более подробную информацию о ведении беременности.
Источник: https://www.mediccity.ru/directions/503
Узи плода: расшифровка, патологии, определение синдрома дауна
Ультразвуковая диагностика плода (УЗИ) определяет состояние плода и состояние системы «матка-плацента-плод». С ее помощью можно выявить аномалии развития и патологию ребенка в утробе матери.
Сколько исследований назначается?
По плану обследования беременной женщины положено провести 3 скрининговых УЗИ плода. Целевое назначение каждой процедуры зависит от срока его проведения.
Основные скрининги проводятся:
- На сроке 10-14 недель – оценивается состояние плода, плаценты, определяется место ее прикрепления, проводится УЗИ сердца плода.
- На сроке с 20 по 24 неделю – исключаются/обнаруживаются пороки развития.
Также можно оценить состояние плаценты, повторно подтвердить место ее прикрепления, выяснить количество околоплодных вод, оценить состояние пуповины, качество кровоснабжения плода, определить размеры малыша, их соответствие нормативам, изучить работу и строение сердца будущего ребенка.
- На сроке 32-34 недели определяется примерный вес плода на момент родов, оцениваются его размеры и их соответствие родовым путям матери, оценивается качество кровоснабжения плода и его состояние.
Во время беременности проводят несколько видов УЗ-исследований:
- стандартное;
- допплерометрия;
- 3-х мерное 3D УЗИ;
- 4-х мерное 4D УЗИ.
Допплерография применяется для обследования сердца плода и его кровоснабжения, занимает не более 10 минут. Это безопасный и достаточно достоверный метод, который выявляет:
- аномалии развития сердца (пороки, пролапсы и т.д.);
- аномалии магистральных сосудов;
- плацентарные патологии.
При выявлении некоторых аномалий может быть применена процедура 3D и 4D УЗ-исследование. Это более длительная процедура, занимает от 30 до 50 минут.
3D УЗ-исследование создает трехмерное изображение плода и позволяет проводить более точную диагностику пороков и аномалий развития ребенка в утробе матери. Позволяет сделать его снимок, увидеть гримаски лица.
4D УЗ-обследование – это объёмное изображение, на котором виден малыш в режиме реального времени с возможностью подробно изучить работу его органов и записать двигательную активность.
УЗИ 3д и 4д позволяет с высокой степенью четкости увидеть изображение малыша, его движения и даже гримасы. Однако основная задача такого исследования — выявлять пороки на ранних стадиях, более точно производить фетометрические замеры
Анализ показателей УЗ-диагностики плода
Расшифровка данных УЗ-исследования проводится специалистом. Им же сравниваются полученные данные с нормами. Нормы вариативны и зависят от срока гестации (беременности).
Расшифровка проводится при помощи сравнения полученной информации с данными фетометрических таблиц, в которых указаны нормы для плода понедельно, и их возможные отклонения.
Какие же основные параметры учитываются следующие при расшифровке? Это следующие данные:
- окружность головки;
- бипариетальный размер;
- размер от темени до крестца;
- длины трубчатых костей.
При расшифровке данных УЗ-обследования ребенка в утробе матери учитывается количество околоплодной жидкости. Уменьшение/увеличение количества вод – это признак патологии (нарушение работы сердца, почек, инфекционного процесса).
Также огромное значение придается обследованию пуповины, ее состояния, количеству сосудов пуповины (в норме это две артерии и вена), так как наличие двух, а не трех сосудов пуповины может говорить о серьезном генетическом заболевании.
Пуповина – это связующее звено между плацентой и плодом, его питающая система. При нарушении функционального состояния пуповины требуется наблюдения, а в тяжелых случаях немедленное вмешательство, иначе плод может погибнуть.
Кроме того, УЗ-диагностика позволяет определить, не обвивает ли пуповина малыша, так как это приводит к гипоксии плода и препятствует естественному родоразрешению.
Также врач может сообщить половую принадлежность ребенка. После 20-ти недельного срока пол определяется с достаточно большой (около 90%) достоверностью. Иногда кольца пуповины принимаются за пенис, что приводит к ошибке. Пол может быть уточнен при последующей УЗ-диагностике.
Значительное внимание врач-диагност на УЗИ уделяет изучению характеристик пуповины: этот орган является связующим звеном между женщиной и будущим ребенком
Аномалии, выявляемые с помощью УЗИ
По данным, полученным методом УЗИ, можно судить о дефектах развития или их отсутствии. Благодаря ультразвуковым исследованиям появилась возможность снизить рождаемость детей с серьезными аномалиями. Например, дети с трисомией 21-й хромосомы (синдром Дауна) рождаются с частотой 1:1100 при выявлении 1:700. Это одно из самых распространенных заболеваний такого рода.
Однако синдромом Дауна выявляемые патологии не ограничиваются. К сожалению, существует еще целый ряд серьезных аномалий, которые нужно своевременно обнаруживать. Какие же это аномалии? К ним относятся:
- трисомии (синдром Патау, синдром Эдвардса, синдром Дауна);
- триплодия – утроение набора хромосом, вследствие чего плод имеет множество аномалий развития;
- омфалоцеле – грыжа эмбриональная, в результате ее образования печень, кишечник и ряд других органов располагаются в грыжевом мешке за пределами брюшины;
- генетические аномалии Брахмана-Ланге и Смита-Опица;
- дефекты развития нервной трубки плода (менинго-, энцефало-, менингомиелоцеле и прочее).
Все эти патологии очень серьезны, сопровождаются тяжелыми пороками развития — физическими и интеллектуальными, часть из них ведет к нежизнеспособности ребенка. В любом случае, такая патология приводит к рождению очень больного малыша. Встречаются такие аномалии от 1:700 до 1:30000 случаев. В группу риска можно отнести родителей:
- чей возраст более 35 лет;
- имеющих в роду членов семьи с подобными отклонениями;
- подвергшихся воздействию экологически загрязненной среды (радиоактивное облучение, некоторые химические препараты и т.п.);
- имеющих дурные привычки, перешедшие в зависимость (алкоголизм, курение, наркомания).
Женщины, вынашивающие ребенка в возрасте старше 35 лет больше рискуют столкнуться с выявлением генетических аномалий плода. Тем не менее, это не должно стать поводом к отказу от зачатия. Достаточно вынашивать ребенка под контролем врача и вовремя посещать исследования
Особенности диагностики болезни Дауна
Основная патология, которую можно выявить методом УЗ-диагностики на сроке с 12 по 14 неделю называется синдром Дауна. Основными характеристиками, заставляющими заподозрить синдром Дауна, являются: толщина воротникового пространства (ТВП) и сглаженность лицевых костей черепа.
ТВП — диагностически значимый признак не только для выявления болезни Дауна, но и для других генетических аномалий. ТВП – пространство между внутренней поверхностью кожных покровов плода и мягкими тканями шеи.
По его увеличению вместе с отсутствием носовой кости и сглаженностью черт лица можно судить о возможности наличия синдрома Дауна у плода. Изменение ТВП не абсолютный показатель хромосомной патологии, а констатация ее возможности и сигнал для дальнейшего обследования.
Соотношение величины ТВП и частоты хромосомных аномалий таково:
- 3 мм – заболевания встречаются в 7% случаев;
- 4 мм – заболевания встречаются в 27% случаев;
- 5 мм – заболевания встречаются в 53% случаев.
При выявлении признаков генетической аномалии и, прежде всего синдрома Дауна, проводятся дополнительные исследования. К таким исследованиям относятся:
- определение уровня β-ХГЧ и РАРР-А (специальный анализ крови);
- амниоцентез – получение проб околоплодных вод;
- кордоцентез – получение проб крови из пуповины;
- биопсия ворсин хориона.
Все методы, кроме первого, инвазивны, опасны для матери и плода, но дают достоверную информацию о наличии генетических аномалий и, прежде всего, болезни Дауна. Решение о применении этих процедур принимает беременная женщина. С учетом советов врача-генетика и акушера, ведущего беременность.
Источник: https://UziMetod.com/prenatal/rasshifrovka-uzi-ploda.html
На каком сроке можно узнать о патологии плода. horoshayaberemennost.ru
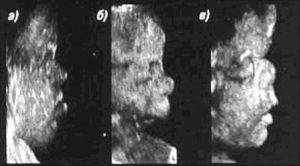
Как ни печально, но, по данным медицинской статистики, около 5% здоровых родителей подвергаются опасности родить детей с нарушениями психического или физического развития. Можно ли узнать о патологиях плода заранее? Всегда ли диагноз «патология плода» является приговором еще не рожденному крохе?
На каких сроках беременности можно узнать о патологии плода?
Скрининговые исследования крови проводятся:
- на 11-13 неделях — «Двойной тест». Он анализирует 2 белковых показателя крови, по которым можно судить о риске проявления у ребенка таких хромосомных нарушений, как синдром Дауна и синдром Эдвардса.
- на 14-15 неделях — «Тройной тест». Он, помимо вышеозвученных синдромов, может прогнозировать наличие дефектов нервной трубки.
При расчете риска патологий ОБЯЗАТЕЛЬНО должны учитываться: многоплодная беременность, ЭКО, вес женщины, сахарный диабет, наличие простудных заболеваний на момент сдачи анализа, курение. Все эти факторы могут сильно завышать показатели риска.
Скрининговые исследования лишь определяют ВЕРОЯТНОСТЬ появления хромосомных нарушений! При положительных показателях, необходимо проведение дополнительного обследования: УЗИ, биопсии хориона, амиоцентеза, кордоцентеза.
УЗИ на 11-14 неделях беременности может выявить явные патологии развития и некоторые изменения, свидетельствующие о хромосомных нарушениях плода.
УЗИ на 20-22 неделях диагностирует пороки развития внутренних органов.
Внимание! Если УЗИ показало наличие отклонений, необходимо перепроверить диагноз у 2-3 врачей во избежание ошибки!
Биопсия хориона — анализ клеток плаценты. Проводится на 8-12 неделях. Амниоцентез — цитогенетический анализ амниотической жидкости. Проводится на 16-24 неделях. Самый безопасный из инвазивных методов исследования. Риск осложнений после него не превышает 1%. Кордоцентез — пункция пуповины плода. Осуществляется на 22-25 неделях.
Если ребенок с патологией
Врачи рекомендуют делать аборт или вызывать преждевременные роды только в том случае, если патология плода несовместима с жизнью. Большая часть патологий не требует прерывания беременности. Уровень современной медицины позволяет «исправлять» многие пороки развития после появления малыша на свет.
Если Вы узнали, что у ребенка патология, совместимая с жизнью, постарайтесь собрать как можно больше информации о характере нарушений и о том, в каких лечебных учреждения Вам смогут помочь.
К примеру, сейчас возможно оперативное устранение даже сложных врожденных пороков сердца в течение нескольких дней после рождения ребенка. После операции малыши растут и развиваются так же, как и их здоровые сверстники.Часть физических нарушений может проходить сама по мере роста ребенка, часть требует лечения или оперативного вмешательства. Так что надежда есть всегда!
Рекомендуем прочесть: Если задержка 4 дня месячных
Анализы на патологию плода. Диагностика патологий плода
Во время нахождения малыша в утробе матери, женщина подвергается массе исследований. Стоит отметить, что некоторые анализы на патологию плода позволяют выявить массу заболеваний, которые не лечатся.
Именно об этом и пойдет речь в данной статье. Вы узнаете, каким образом проводится диагностика патологии плода при беременности (анализы и дополнительные исследования).
Также выясните, какими в норме должны быть результаты того или иного обследования.
Анализы на патологию плода
Почти каждые две недели будущей маме приходится сдавать анализы: кровь, мочу, мазок на флору и другие. Однако данные исследования никак не показывают состояние малыша. Анализы на патологию плода сдаются в определенные периоды, установленные медициной. Начальное исследование проводится в первом триместре.
Оно включает в себя анализ крови на патологию плода и ультразвуковую диагностику. Далее, исследование показано только тем женщинам, у которых первые результаты были не очень хорошие. Стоит отметить, что это касается только исследования крови.
Ультразвуковая диагностика (анализ на патологию плода) осуществляется во втором и третьем триместрах.
Кому назначается исследование
Сдать анализ на хромосомные патологии плода в первом триместре может по желанию каждая будущая мама. Однако есть категории женщин, которым данная диагностика назначается без их желания. К таким группам лиц относятся следующие:
- женщины, чей возраст более 35 лет;
- если родители — кровные родственники;
- те будущие мамы, у которых уже были патологические беременности или преждевременные роды;
- женщины, у которых есть дети с различными генетическими патологиями;
- будущие мамы с долгой угрозой прерывания беременности или те, кому пришлось принимать запрещенные препараты.
Безусловно, вы можете оспорить решение врача и отказаться от таких исследований. Однако этого делать не рекомендуется. В протвном случае малыш может родиться с некоторыми отклонениями.
Многие беременные женщины избегают подобных анализов. Если вы уверены, что ни при каком исходе событий не будете прерывать беременность, то смело пишите отказ от диагностики.
Однако перед этим взвесьте все за и против.
Рекомендуем прочесть: Сделала узи 4 неделе беременности
Когда проводится диагностика патологий плода
Итак, вам уже известно, что исследование проводится в первом триместре. Сдача анализа может быть осуществлена в срок с 10 до 14 недель беременности. Однако многие медики настаивают на том, чтобы в 12 недель была проведена диагностика, чтобы выяснилось, есть ли патология развития плода. Причины (анализы показывают положительный результат) и диагнозы выясняются несколько позже.
Если на первом исследовании крови был получен положительный результат, то проводят дополнительное исследование на сроке с 16 до 18 недель. Также данный анализ может быть проведен некоторым группам женщин при их собственном желании.
Ультразвуковая диагностика на выявление патологий проводится в 11-13 недель, 19-23 недели, 32-35 недель.
Что позволяет выявить исследование
Анализ на патологию плода (расшифровка будет представлена далее) позволяет выявить вероятность следующих заболеваний у малыша:
- Синдромы Эдвардса и Дауна.
- Синдром Патау и де Ланге.
- Нарушения в работе и строении сердечной системы.
- Различные дефекты нервной трубки.
Помните, что результат анализа не является окончательным диагнозом. Расшифровка должна быть проведена генетиком. Только после консультации со специалистом можно говорить о наличии или отсутствии вероятности патологии у младенца.
Исследование крови на патологии
Перед диагностикой необходима некоторая подготовка. За несколько дней рекомендуется отказаться от жирной пищи, копченных колбасных и мясных изделий, а также большого количества специй и соли.
Также нужно исключить из рациона возможные аллергены: шоколад, яйца, цитрусовые плоды, красные овощи и фрукты. Непосредственно в день забора материала стоит отказаться от любого приема пищи.
Пить воду можно не позднее, чем за четыре часа до забора крови.
Сдать анализы на патологию плода довольно просто. Вам нужно лишь оголить локтевой сгиб руки и расслабиться. Лаборант проведет забор крови и отпустит вас домой.
Как проводится анализ крови?
Медики внимательно исследуют полученный материал. При этом учитывается возраст женщины, вес и рост. Лаборанты изучают хромосомы, которые находятся в крови. При некоторых отклонениях от норм результат заносится в компьютер. После этого вычислительная техника выдает заключение, в котором прописана вероятность той или иной болезни.
При первом скрининге диагностика проводится на двух гомонах. Позже, во втором триместре, лаборанты исследуют от трех до пяти веществ. В срок от двух до четырех недель будущая мама может получить готовые анализы на патологию плода. Норма при этом всегда указывается на бланке. Рядом же выводится полученный результат.
Анализ на патологию плода: норма, расшифровка
Как уж говорилось выше, заключительный диагноз может поставить только врач–генетик. Однако расшифровку результата может предоставить и ваш гинеколог. Каковы же нормы результатов анализов? Все зависит от срока беременности и уровня хорионического гонадотропина в крови женщины на момент исследования.
С помощью найдено страниц — 738191
Оно поможет в случае чего выявить пороки развитияплода, в частности синдром Дауна.
Например, с помощью УЗИ можновыявить различные патологииразвития ребенка, синдром Дауна и прочие болезни.Поэтому его достаточно часто используют в акушерстве, так как там наиболее важно вовремя выявитьпатологию у плода и предпринять необходимые меры. УЗИ при беременности назначают в определенныесроки, потому
Цитомегаловирусная инфекция оказывает влияние на развитиеплода, может привести к развитию врожденной патологии.
В некоторых случаях симптомы врожденной цитомегаловирусной инфекции у ребенка можноопределить уже на поздних сроках.
Уже начиная с первого исследования можноопределить сердцебиение плода.
Следовательно, узи плода на раннем сроке крайне полезно для выявления патологий на первоначальной стадии.
Этот очень информативный косвенный признак (или «маркер») более грубой, например хромосомной, патологииплода.
Скрининг-диагностика: накакомсроке делать? Если вы хотите проверить, нет ли у вашего плодакаких-то патологий (среди которых может
Существует несколько методов диагностики, помогающих выявитьпатологию в развитии малыша уже на маленьком срокебеременности
Уточните пожалуйста накакомсроке вам определяли АФП? Вероятность развития синдрома Дауна повысилась, однако риск остается минимальным.Рекомендуется повторно сделать УЗИ на сроке 18-20 недель для исключения развитияпатологииплода.
Первое УЗИ помогает определитьсрокбеременности, дату предполагаемых родов, позволит выявить грубые аномалии развитияплода (отсутствие органов, хромосомную патологию), отслойку плаценты.
Замершая беременность представляет собой патологиюбеременности, об опасности которой многие женщины даже и не предполагают.
Очень часто первыми симптомами замершей беременности на ранних срокахможно.
Источники: http://www.medzhencentre.ru/kalendar/5-mesyac/patologii-ploda/http://.ru/article/180023/analizyi-na-patologiyu-ploda-diagnostika-patologiy-plodahttp://zubila-drug.narod.ru/berem/l/21.html
Источник: https://horoshayaberemennost.ru/4-nedeli/na-kakom-sroke-mozhno-uznat-o-patologii-ploda


