Структура плаценты неоднородная за счет расширения мвп
Содержание
Структура плаценты неоднородная за счет расширения мвп

Главное, как функционирует плацента. Что касается неоднородности плаценты… Компенсаторные возможности плаценты велики. Структура плаценты с расширением МВП (межворсинчатые пространства).
Полное восстановление неоднородной структуры плаценты невозможно. Здравствуйте. Это показание к тщательному наблюдению беременности.
В ходе такого исследования будущей матери может быть поставлен диагноз – неоднородная структура плаценты.
Плацента является ценнейшим органом женского организма во время беременности. В большинстве случаев неоднородная структура эмбрионального органа не должна быть поводом для беспокойства, т.к. является нормой. Окончательное формирование плаценты приходится на 16 неделю беременности, после чего вплоть до тридцатой недели ее структура должна находиться неизменной.
Ждем ваших вопросов и рекомендаций:
Неоднородная структура детского места с кальцинатами. На более поздних сроках (после 37 недели) наличие кальцинатов не представляют какой-либо угрозы для беременности, т.к. это связанно с естественным старением плаценты.
Ребенок соответствует сроку, значит, плацента справляется со своими функциями. Здравствуйте. 3 ст. степень зрелости плаценты до срока доношенной беременности по старым, традиционным данным рассматривали, как настораживающий признак.
Структура плаценты увеличена до 35-40 мм,структура не однородная с гипер эхогенными включениями,степень зрелости вторая. Ставят угрозу преждевременных родов и перезревание плаценты.
Добрый день! Пожалуйста, подскажите, была на узи на сроке 12.2 и 12.5 дней. на 1м узи написали все показатели в норме, а на 2м все в норме, кроме структуры хориона. Структура хориона-изменена.Может ли структура измениться в дальнейшем в лучшую сторону?
Здравствуйте. Лечить любые изменения хориона ли, плаценты ли нельзя. Добрый день! Первый скриннинг на сроке 13 недель показал изменение структуры хориона в одной трети.
Была отслойка на сроке 6 недель, может ли это быть последствием? Она может «выглядеть» плохо на УЗИ и справляться со своими задачами (ребенок не отстает в развитии, доплер нормальный, после 30 нед КТГ в порядке…).
Дело в том, что в 31,5 недель при УЗИ поставили тазовое предлежание ножное ( до 30 недель ребенок был в головном ) и тенденцию к маловодию.
Врачи ультразвуковой диагностики постоянно подвергаются искушению интерпретировать увиденные изменения в плаценте сточки зрения морфологии ткани и в большинстве случаев ошибаются.
Помимо кальциноза плаценты, еще одним очень распространенным диагностическим заблуждением является обнаружение в поздние сроки беременности так называемых кист плаценты.
Однако было доказано, что интервелезный тромбоз и инфаркт плаценты при обычном течении беременности имеют место у 25-30% беременных.
По периферии плаценты оно ограничено краевым синусом, который имеет вид неравномерной щели диаметром от 0,5 до 1,5 см. Краевой синус возникает на 12-14 нед беременности. Он представляет собой пространство между наружным краем плаценты, гладким хорионом и децидуальной оболочкой.
Этот метод позволяет своевременно обнаружить какие-либо отклонения в развитии эмбрионального органа. Основными причинами таких нарушений может стать наличие в организме роженицы какой-либо инфекции или последствия употребления спиртных напитков, анемия, курение и т.д. МВП называется место в эмбриональном органе, где между роженицей и плодом происходит обмен веществ.Интересное: Больно при шевелении плода
23 недели сделали контрольное УЗИ, ребенок развивается по сроку, НО — единичные кальцинаты (угрожаемая по ХПН) и (что вообще повергло в ужас) — две петли пуповины в проекции шейной борозды.
На вашем сроке ребенок маленький, места очень много и он еще сотни раз повернется, перевернется. УЗИ — достаточно субъективный метод исследования. Этот вывод всего лишь восклицательный знак рядом с вашей беременностью. Здравствуйте. Пока что ничего страшного, думаю. Далее будут наблюдать — не будет ли отставать в размерах плод, какое количество будет вод, какой толщины плацента…
Толщина плаценты 40 мм. Написано , что нормальная . Насторожило то , что структура плаценты неоднородная, гиперэхогенные включения.
Как правило, кальцинаты выявляют в плаценте после 33 недели беременности (в 50% случаев).
Эхографически он выявляется только после 16-20 нед беременности в виде гипо- или анэхогенных структур незначительных размеров (до 5 мм), расположенных по периферии плаценты.
Плацента: норма и патологии
Плацента выполняет во время беременности множество важнейших функций. Прежде всего, она осуществляет газообмен, транспортируя к плоду кислород и выводя углекислый газ.
Через плаценту же плод получает необходимые ему для развития питательные вещества и избавляется от продуктов жизнедеятельности. Плацентарный барьер защищает ребенка от вирусов, бактерий.
Наконец, плацента выполняет функции эндокринной системы для плода.
На какие особенности этого органа будут обращать внимание врачи при ультразвуковом исследовании? Мы уже рассказывали о степенях зрелости плаценты и проблемах с ее расположением.
Напомним, что обычно детское место прикрепляется к задней стенке матки, и развивается по определенной схеме, обеспечивая на каждом этапе все потребности плода. К 36 неделе плацента достигает своей полной зрелости, и начинается ее старение.
К концу беременности в норме плацента имеет диаметр 15-18 см, а ее толщина составляет 2-4 см.Еще одним вопросом, который будет интересовать врачей, является толщина и структура плаценты. Об этих показателях и пойдет речь в сегодняшней статье.
Структура плаценты
До 16 недель детское место только формируется, поэтому неоднородная структура плаценты не является особым поводом для беспокойства.
После этого срока до 30 недель в норме плацента не должна изменяться, пока не начнется процесс ее созревания.
Однако в некоторых случаях врачи говорят о неоднородной структуре плаценты – ее повышенной эхогенности и обнаружении различных включений. Это может свидетельствовать о нарушении ее нормального функционирования.
Одной из распространенных особенностей изменения структуры является расширение МВП – межворсинчатых пространств в эмбриональном органе. Это место предназначено для обмена веществ между матерью и плодом.
Когда появляется необходимость в увеличении площади этого обмена, соответственно, расширяются и МВП.
Это явление не приводит к возникновению фетоплацентарной недостаточности, и обычно не требует дополнительных исследований.
Интересное: Можно ли кроликам давать ботву от кормовой свеклы
Еще один вариант неоднородности структуры – включение в нее кальцинатов. Они могут препятствовать эмбриональному органу нормально функционировать. Однако незадолго до родов, начиная с 37 недели, наличие кальцинатов является нормой и говорит о старении плаценты.
Толщина плаценты
Этот параметр обязательно исследуется врачом после 20 недель беременности. В норме плацента имеет толщину, соответствующую сроку беременности – например, 20 мм в 20 недель, 25 мм – в 25 недель и так далее.
Эти значения являются приблизительными и могут иметь вариации.
Но если толщина плаценты сильно не соответствует сроку беременности – например, 30 мм в 20 недель, это свидетельствует об определенных проблемах с ее функционированием.
Когда толщина детского места слишком мала, речь идет о его гипоплазии, а когда слишком велика – о гиперплазии плаценты. Небольшая толщина – вовсе не редкость, и особых проблем она не приносит.
Серьезно на плод может повлиять только значительное уменьшение толщины и размеров эмбрионального органа.Вес и телосложение женщины тоже имеют значение – у миниатюрных женщин и размер плаценты может быть меньше.
Утолщение плаценты может происходить по ряду причин:
- Гестоз у беременной женщины;
- Вирусные инфекции;
- Половые инфекции (хламидиоз, уреаплазма, токсоплазма и др.);
- Сахарный диабет у матери;
- Резус-конфликт матери и плода;
- Низкий гемоглобин и анемия у беременной.
Утолщение плаценты является серьезной проблемой, которая может привести даже к прерыванию беременности. Поэтому необходим мониторинг за состоянием плода и своевременное лечение.
Чем опасна гиперплазия плаценты? Она слишком быстро растет и преждевременно созревает и состаривается. На поверхности образуются кальцинаты, а структура становится неоднородной. Плод не получает достаточного количества кислорода и питательных веществ, испытывает гипоксию. Гормональная функция плаценты также нарушается, что может привести к преждевременным родам.
Если у женщины выявлено утолщение плаценты, за состоянием ребенка врачи будут следить с помощью кардиотокографии и допплерографии. Возможно, потребуется лечение, направленное на восстановление нормального кровоснабжения плода.
Неоднородная структура плаценты с расширенными МВП
Список сообщений топика «Неоднородная структура плаценты с расширенными МВП» форума Беременность > Беременность
Все права на материалы, размещенные на сайте, защищены законодательством об авторском праве и смежных правах и не могут быть воспроизведены или каким либо образом использованы без письменного разрешения правообладателя и проставления активной ссылки на главную страницу портала Ева.Ру (www.eva.ru) рядом с использованными материалами.
За содержание рекламных материалов редакция ответственности не несет. Свидетельство о регистрации СМИ Эл № ФС77-36354 от 22 мая 2009 г. v.3.4.168
Мы в соцсетях
Наш сайт использует файлы cookies, чтобы улучшить работу и повысить эффективность сайта. Отключение файлов cookie может привести к неполадкам при работе с сайтом. Продолжая использование сайта, вы соглашаетесь с использованием нами файлов cookies.
Источники: http://operatyvaser5.ru/struktura-placenty-na-uzi/http://www.gestacya.ru/placenta-norma-i-patologii/http://eva.ru/static/forums/53/2007_9/1078941.html
Источник: https://rojaismelo.ru/lechenie-detej/struktura-platsenty-neodnorodnaya-za-schet-rasshireniya-mvp
Причины и лечение неоднородной структуры плаценты. Структура плаценты неоднородная за счет расширения мвп
Что значит неоднородная структура плаценты? В процессе вынашивания ребенка плацента меняет структуру и характеризуется степенью зрелости на определенном сроке. Бывает и такое, что вторая стадия зрелости наступает раньше 34 недели. Это не свидетельствует о беспокойном развитии беременности.
Структура. Состояние органа прослеживается отчетливо на 12 неделе. Однородная структура плаценты характеризуется гладким хоральным покрытием. Показатель относится к нулевой степени и свидетельствует о гомогенности.
Толщина. С помощью ультразвукового обследования определяется толщина органа. До 32 недель она увеличивается и в норме составляет не более 30 мм. Стремительное утолщение или наоборот уменьшение свидетельствует о процессе преждевременного старения органа. Причинами являются: не соответствие резус-фактора, развитие инфекционного заболевания, сахарный диабет женщины.
Показателями неоднородности могут быть включения различной природы, участки эхонегативного состояния. Они свидетельствуют о нарушении в функционировании плацентарного органа. Неоднородная плацента с гиперэхогенными включениями говорит о серьезных нарушениях, которые влияют на развитие ребенка.
При осмотре уделяют большое внимание толщине плаценты на 20 неделе беременности. Нормальный показатель составляет от 1,5 см до 5 см. Если плацентарный орган тонкий и составляет менее 1,5 см, то существует риск недоразвитости плода. Но это явление встречается достаточно редко.
Диагностика
Процедура УЗИ – важный этап контроля состояния организма в период беременности. Диагностика позволяет обнаружить формирование и скопление кальцинатов, опухолей и угрозу отслоения.
Степени неоднородности:
- 1 степень. Однородность заметно утрачивается. Появляются характерные изменения в структуре;
- 2 степень. Формирование участков, похожие на запятую;
- 3 степень. Значительно усиливается процесс отложения солей на мертвых частях тканей. Происходит кальцификация.
В процессе прохождения УЗИ, с точностью до миллиметра, определяется место крепления плаценты в матке. Начиная с 10 недели, врач фиксирует факт расположения плода. Третья по счету процедура осмотра показывает этап развития ребенка и выявляет начальные патологии.
https://www.youtube.com/watch?v=fI0oEDQ1fEw
Метод ультразвукового обследования позволяет выявить не только изменения эмбрионального органа, но и определить толщину, точное расположение, стадию зрелости. Так как итоговое развитие складывается на 16 недели вынашивания, то вплоть до 8 месяца структура не должна меняться.
Практика проведения осмотра УЗИ включает случаи расширения межворсинчатого пространства. МВП – пространство в эмбриональном органе, где происходит метаболизм между матерью и плодом. По мере роста ребенка объем потребляемых питательных веществ увеличивается.
Своевременная диагностика позволяет обнаружить кальцинаты на мертвых тканях. Это обычное явление, связанное с естественным старением эмбрионального органа. Врач держит под контролем объем формирования солей.
После 33 недели вынашивания количество кальцинатов может резко увеличиться. Скорость роста и развития ребенка должна соответствовать степени изношенности плаценты. Только в этом случае беспокоиться не стоит.
Причины и симптомы
Основными причинами неоднородности плаценты могут быть инфекционные болезни, даже те что были ранее, либо негативные последствия употребления алкоголя в большом количестве и курение.
Это приводит к нарушению притока крови от матери до ребенка. Наступает кислородное голодание плода или замирание процесса беременности. Яркий симптом – изменение в шевелении ребенка внутри.
Отказ от курения и алкоголя снижает риск возникновения дефекта плаценты
Если изменения, происходящие в строении, обнаруживаются врачом на 30 неделе, этот факт является нормой в развитии. Главное условие – отсутствие серьезных отклонений у плода.
Причины неоднородности, это чаще всего совокупность неправильных действий матери, включая нервные переживания. Чем комфортнее, спокойнее будет матери, тем лучше самочувствие будущего младенца.Психоэмоциональное состояние определяет состояние женского организма.
Следует воздерживаться от контактов с больными людьми, так как можно заразиться инфекционным заболеванием. А это ещё один негативный фактор ведущий к неправильному развитию структуры.
20 — 27 неделя. Неоднородная структура плаценты в 20 недель – распространённое явление среди мам. В случае негативного изменения состояния органа, процедура УЗИ сразу сообщит о начальной стадии патологии. Плацента может оставаться неоднородной до 27 недели, после достигнутого срока она нормализуется. Не стоит впадать в панику, каждый индивидуальный организм со своими особенностями развития.
30-32 неделя. По достижению срока в 30 недель структура органа должна стать однородной. Если на сроке 30-32 недели структура остается неоднородной, то это свидетельствует о наличии патологии в женском организме. Неоднородная плацента на 32 неделе говорит о серьезной патологии, протекающей в организме.
Лечение и роды
Полное восстановление однородности с помощью лекарств невозможно. Отсутствие стресса и беспокойств оказывает благоприятное воздействие на весь период беременности.
Неоднородная плацента при беременности напрямую связана с гипоплазией и гиперплазией. Врач назначает прием лекарственных препаратов для улучшения тонуса матки, кровообращения и надлежащей доставки кислорода плоду. Как дополнительный метод – здоровый образ жизни и отказ от вредных привычек. Прохождение УЗИ до наступления срока родов также необходимый аспект контроля состояния здоровья.
Лечение неоднородности плаценты:
- исключение стрессов и депрессии;
- снижение тонуса, гипоксии;
- терапия заболеваний: гипоплазии и гиперплазии;
- родоразрешение.
Женщине следует строго соблюдать рекомендации врача и принимать лекарственные препараты, если они были назначены. Контроль за развитием плода должен проходить на всех этапах вынашивания. Если соблюдать правила и вести здоровый образ жизни, то опасаться за будущего ребёнка и роды не стоит.
Тактика ведения родов при плацентарной недостаточности назначается лечащим врачом исходя из состояния организма женщины. Преждевременное старение плацентарного органа – ненормальный показатель, который внушает опасения даже врачу. При правильном лечении проблема исправима.
Как проходит лечение кальциноза плаценты
Излечить саму плаценту невозможно, поэтому чтобы остановить развитие кальциноза лечатся его причины: инфекционные или неинфекционные заболевания, гестоз п прочие.То есть лечение и подбор медикаментов зависят от того, каким именно заболеванием вызван кальциноз.
После устранения причины преждевременное формирование кальцинатов прекращается.
Опасность
Опасно ли наличие кальциевых отложений? – вопрос, интересующий всех женщин, у которых они обнаружены. Особенно волнует он женщин, желающих в скором времени забеременеть.
Мы уже поняли, что возникновение таких отложений самостоятельным заболеванием не являются, но свидетельствуют о наличии или результате воспалительного процесса в матке. Для определения состояния женского организма в результате возникновения кальцинатов, необходимо дополнительное обследование. Определить нужно первопричину возникновения таких образований.
Уже после дополнительной диагностики станет понятно, является ли это угрозой для репродуктивного здоровья женщины. Часто на обычном УЗИ кальцинаты в детородном органе путают с полипами. Полипы угрожают женщине постоянными кровотечениями и патологиями беременности.
Матка у будущей мамы должна естественно растягиваться. Но с кальциевыми образованиями она лишена такой возможности, изменения размера этого органа будут сопровождаться болевыми ощущениями. Но также существуют данные о нормальном течении беременности с наличием подобных образований. Каждый случай индивидуален, и должен быть под наблюдением врача.
Причины появления кальцинатов
Возникновение кальцинатов является естественным этапом старения плаценты. Этот физиологический процесс характеризуется уменьшением размеров органа и появлением очагов отложения солей.
Чем больше срок беременности, тем чаще на отдельных участках плаценты случаются инфаркты.
Нарушение кровотока в органе приводит к усиленному образованию кальцинатов, которые и определяются на УЗИ как гиперэхогенные включения различных размеров.
Совсем другое дело, когда признаки старения плаценты появляются раньше времени. Если степень зрелости плаценты не соответствует сроку беременности, говорят о ее преждевременном старении. Структура плаценты меняется, и в ней появляются множественные кальцинаты, которых в этот период быть не должно. Почему так происходит?Причины преждевременного возникновения кальцинатов в плаценте:
- вредные привычки матери (курение);
- хронические заболевания женщины;
- внутриутробные инфекции;
- тяжелое течение гестоза;
- заболевания свертывающей системы крови.
Признаки кальцификации
На начальных этапах распознать патологию крайне сложно в связи с ее бессимптомным течением. Однако некоторые виды имеют достаточно выраженную клиническую картину.
При системном виде кальциноза или при поражении кожных покровов, суставов, эпидермис покрывается небольшими пузырьками, изменения структуры и окраса не наблюдается. По мере прогрессирования патологии кальциевые конгломераты разрастаются и становятся более плотными на ощупь, изменяют свой окрас. Возможно образование свищей.
Источник: https://pro-acne.ru/o-beremennosti/neodnorodnaya-struktura-platsenty.html
Причины и лечение неоднородной структуры плаценты
Что значит неоднородная структура плаценты? В процессе вынашивания ребенка плацента меняет структуру и характеризуется степенью зрелости на определенном сроке. Бывает и такое, что вторая стадия зрелости наступает раньше 34 недели. Это не свидетельствует о беспокойном развитии беременности.
Структура. Состояние органа прослеживается отчетливо на 12 неделе. Однородная структура плаценты характеризуется гладким хоральным покрытием. Показатель относится к нулевой степени и свидетельствует о гомогенности.
Толщина. С помощью ультразвукового обследования определяется толщина органа. До 32 недель она увеличивается и в норме составляет не более 30 мм. Стремительное утолщение или наоборот уменьшение свидетельствует о процессе преждевременного старения органа. Причинами являются: не соответствие резус-фактора, развитие инфекционного заболевания, сахарный диабет женщины.
Показателями неоднородности могут быть включения различной природы, участки эхонегативного состояния. Они свидетельствуют о нарушении в функционировании плацентарного органа. Неоднородная плацента с гиперэхогенными включениями говорит о серьезных нарушениях, которые влияют на развитие ребенка.
При осмотре уделяют большое внимание толщине плаценты на 20 неделе беременности. Нормальный показатель составляет от 1,5 см до 5 см. Если плацентарный орган тонкий и составляет менее 1,5 см, то существует риск недоразвитости плода. Но это явление встречается достаточно редко.
Гипоплазия плаценты у будущей мамы
Плацента это эмбриональный орган, который формируется только в период беременности и служит для доставки к плоду необходимое количество кислорода и питательных веществ. С ее помощью происходит поддержка жизнедеятельности малыша в утробе матери и благополучное его развитие.
Рост плаценты продолжается в период всей беременности до тридцать седьмой недели, после чего она может незначительно уменьшиться в своих размерах.
В это время ее диаметр будет составлять примерно 180 мм, а толщина стенок плаценты будет около 30 мм, тогда как весить эмбриональный орган будет в пределах 600 грамм.
Снабжение плода всем необходимым для развития происходит с помощью пуповины (состоит из одной вены и двух артерий), которая соединяет его и плаценту.
Помимо обеспечения ребенка необходимыми веществами плацента выполняет также защитную функцию, оберегая малыша от всевозможных вирусов, инфекций, бактерий.
Однако, как и любой другой орган человеческого организма, плацента подвергается различным повреждениям, которые несут опасность для внутриутробного развития ребенка. Одним из таких нарушений является гипоплазия (уменьшение) плаценты.
Виды и причины гипоплазии плаценты
Гипоплазия плаценты указывает на несоответствие толщины «детского места» сроку беременности. Во время гипоплазии размеры плаценты становятся меньше, чем должны быть. Это способствует замедлению развития плода, что в свою очередь может привести к серьезным осложнениям во время родов. В медицине различают такие виды гипоплазии плаценты:
Причиной появления первичной гипоплазии плаценты является наличие у плода генетических отклонений. Стоит отметить, что этот вид заболевания встречается довольно редко, он практически не изучен учеными и не поддается лечению.
Вторичная гипоплазия явление более частой и происходит в результате недостаточного кровотока в сосудах эмбрионального органа, а также наличия у роженицы позднего токсикоза, атеросклероза или гипертонии, инфекционных заболеваний. Данный вид гипоплазии вполне излечим, если болезнь своевременно диагностировать.Стоит отметить, что в группу риска входят будущие мамы, которые в период беременности принимают наркотические средства, употребляют алкоголь или курят.
Что представляет собой плодный пузырь
Орган включает в себя плодные оболочки и плаценту, заполнен амниотической жидкостью, формируется сразу после того, как зародыш закрепляется в матке. На протяжении всей беременности он окружает и защищает развивающийся организм.
Внутренняя часть (амнион) расположена со стороны плода, состоит из эпителиальной и соединительной ткани. Амнион играет основную роль в выведении продуктов распада, секретирует и резорбцирует амниотическую жидкость.
Хорион – средняя оболочка, в которой находится большое количество кровеносных сосудов. С его помощью плод получает через кровь питательные вещества и кислород для дыхания. Трофобласт – один из составляющих гладкого хориона, продуцирующий гормон, сохраняющий беременность (хорионический гонадотропин).
Наружная оболочка органа называется децидуальной или базальной. Основная функция децидуальной оболочки – защитная, но еще она участвует в обмене жидкостей между матерью и ребенком, а в первые дни зародыша насыщает его питательными веществами.
Пролабирование плодного пузыря
При такой патологии, как истмико-цервикальная недостаточность, несвоевременное размягчение и расширение шейки матки, может произойти пролабирование плодного яйца, то есть выпирание плодных оболочек в шейку матки.
Это очень опасно преждевременными родами и выкидышем, поскольку давящий плод вместе с маткой, плацентой и амниотической жидкостью стимулируют цервикальный канал к его полному раскрытию и излитию околоплодных вод.
Еще одна опасность в том, что при возникновении воспалительного процесса во влагалище инфекция переходит на плодный пузырь.Причинами, приводящими к истмико-цервикальной недостаточности (ИЦН), обычно являются:
- избыток мужского гормона или нехватка прогестерона в женском организме;
- многоплодная беременность;
- рубцы на матке после пережитых ранее травм, абортов;
- пороки развития матки.
Диагностировать патологию самим очень сложно. Одним из симптомов может быть подтекание вод, но это уже будет говорить о наличии необратимого процесса, когда беременность очень сложно сохранить.
Чтобы не доводить до критического состояния, обязательно необходимо посещать все гинекологические осмотры и кабинеты УЗИ.
При малейших подозрениях на ИЦН (наличие факторов, способствующих развитию болезни, тяжесть и дискомфорт во влагалище, нижней части живота) обратитесь к врачу за помощью и регулярно проходите все обследования.
Источник: https://yazdorov.win/ginekologiya/prichiny-i-lechenie-neodnorodnoj-struktury-platsenty.html
Неоднородная структура плаценты
Плацента – важный орган женского организма, который способствует транспортировке питательных веществ плоду и обеспечивает достаточным количеством кислорода. Итоговое формирование органа происходит на 6 неделе беременности, поэтому неоднородная структура плаценты не должна беспокоить маму.
Нормы и отклонения
Что значит неоднородная структура плаценты? В процессе вынашивания ребенка плацента меняет структуру и характеризуется степенью зрелости на определенном сроке. Бывает и такое, что вторая стадия зрелости наступает раньше 34 недели. Это не свидетельствует о беспокойном развитии беременности.
Структура. Состояние органа прослеживается отчетливо на 12 неделе. Однородная структура плаценты характеризуется гладким хоральным покрытием. Показатель относится к нулевой степени и свидетельствует о гомогенности.
Толщина. С помощью ультразвукового обследования определяется толщина органа. До 32 недель она увеличивается и в норме составляет не более 30 мм. Стремительное утолщение или наоборот уменьшение свидетельствует о процессе преждевременного старения органа. Причинами являются: не соответствие резус-фактора, развитие инфекционного заболевания, сахарный диабет женщины.
Показателями неоднородности могут быть включения различной природы, участки эхонегативного состояния. Они свидетельствуют о нарушении в функционировании плацентарного органа. Неоднородная плацента с гиперэхогенными включениями говорит о серьезных нарушениях, которые влияют на развитие ребенка.
При осмотре уделяют большое внимание толщине плаценты на 20 неделе беременности. Нормальный показатель составляет от 1,5 см до 5 см. Если плацентарный орган тонкий и составляет менее 1,5 см, то существует риск недоразвитости плода. Но это явление встречается достаточно редко.
Кальцинаты
Кальцинаты – солевые образования, которые откладываются на участках отмерших тканях органа. Плацентарный орган содержит множественные кровеносные сосуды. По ним происходит транспортировка жизненноважных веществ к будущему ребенку. В случае спазма сосуда или выхода из строя, приводит к отмиранию участка. На мертвых участках ткани образуются кальциевые солевые отложения.
К отложению кальцинатов в плаценте могут привести:
- патологический процесс матки;
- анемия в тяжелой стадии;
- гестоз и его проявления;
- инфекция и болезни хронического характера;
- болезни, полученные половым путем;
- вредные привычки.
Для того чтобы беременность протекала положительно, требуется периодическое прохождение осмотра у врача. Современным способом наблюдения процесса выступает ультразвуковой метод, то есть УЗИ. С его помощью выявляется патология на ранних сроках и обнаружение кальцинатов на участках.
Симптомы. В случае единичного отложения кальцинатов, женщина не почувствует дискомфорта. Это не навредит будущему ребенку. Если на отмерших тканях формируются множественные очаги солевых отложений, это серьезно вредит плоду.
При сильном явлении женщина замечает изменение характера поведения ребёнка внутри. Он становится слишком активным или наоборот затихает. Нарушенная работа приводит к невыполнению надлежащих функций жизнеобеспечения. Ребенок не дополучает кислород.
В тяжелых случаях наступает гибель плода внутри женского организма.
Лечение. Полностью удалить солевые отложения внутри организма невозможно. Для начала врач устанавливает конкретную причину появления солей и пытается ликвидировать возможность рецидива. Если соли были замечены на позднем периоде беременности, а их количество мало, то назначаются периодические обследования роженицы.Врач контролирует ситуацию с помощью УЗИ, наблюдает за неоднородной плацентой с кальцинатами. Осмотр выявляет большое количество очагов солей, но при этом функционирование плацентарного органа может проходить без нарушений.
Если плод продолжает получать необходимые жизненные вещества, то прием терапевтических препаратов не требуется.
Осложнения. В случае выявления нарушения функций, если страдает плод от того что недополучает кислород и питание, врач назначает соответствующее лечение. Оно включает прием лекарственных препаратов, которые нормализуют кровообращение, а также витамины. Дополнительными лекарственными средствами в лечении являются стимуляторы метаболического процесса.
Требуется пристальное наблюдение за структурой плаценты во время беременности. Также не стоит забывать про нормальное, комфортное развитие плода внутри организма матери. По его поведению, самочувствию делаются выводы о нормальном процессе вынашивания.
Источник: https://rozhau.ru/podgotovka/neodnorodnaya-struktura-placenty/
Неоднородная плацента — опасно ли?
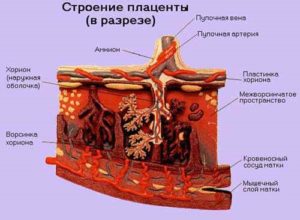
Плацентой называют детское место (послед), соединяющий организм матери и ребенка. Кровеносными сосудами послед прикреплена к телу матки, с помощью пуповины она соединяется с телом ребенка. Внутри пуповины расположены 2 артерии, по которым от плода к плаценте поступает кровь. И 1 вена, которая служит для транспортировки кислорода и питательных веществ от плаценты к плоду.
Послед выполняет определенные функции в течение всей беременности:
- Газообмен (доставка кислорода плоду). Молекулы кислорода через кровь матери поступают к плоду, углекислый газ транспортируется в обратном направлении.
- Доставка питательных веществ ребенку: вода, витамины, электролиты. Выведение продуктов метаболизма плода через кровь матери.
- Производство гормонов для поддержания беременности и лактации.
- Функция иммунной защиты плода. Плацента пропускает через себя материнские антитела, которые формируют иммунную защиту ребенка.
Детское место развивается вместе с ребенком и выходит из матки следом за рождением малыша.
Рождение плаценты
Через 5-40 минут после рождения ребенка рождается послед. Сокращения матки приводят к уменьшению плацентарной площадки, к которой была прикреплено детское место. После нескольких схваток плацента отслаивается от стенки матки, и акушер просит роженицу слегка потужиться. Плацента рождается безболезненно и достаточно быстро.
После извлечения последа врач внимательно осматривает его. Если обнаруживается нарушение целостности последа, это может значить, что в полости матки остались кусочки плодных оболочек. Их необходимо в срочном порядке удалить из полости матки, чтобы не допустить развитие воспалительного процесса. Ручное обследование матки проводят под наркозом.
По тому, как выглядит послед можно судить о течении беременности. Инфекционные или воспалительные процессы будут видны по состоянию детского места. Это важная информация для неонатологов и педиатров, которые следят за здоровьем новорожденного.
Неоднородная структура плаценты
От состояния плаценты сильно зависит то, как будет протекать беременность и роды. Она же ответственна за снабжение плода питательными веществами, кислородом. Поэтому врачи регулярно обследуют этот орган, чтобы вовремя выявить возможные его аномалии.
Для этого применяют ультразвуковую диагностику. С ее помощью врачи определяют расположение детского места, его толщину, степень зрелости. В итоге немало женщин, ожидающих малыша, узнают о том, что их структура плаценты неоднородна.
Стоит ли беспокоиться
- Чаще всего первой реакцией на такое заключение является замешательство и опасения, что это скверно скажется на состоянии ребенка. Ведь именно детское место защищает его от различных инфекций, вырабатывает гормоны, необходимые для его роста и развития. Без нее доступ кислорода в кровь плода будет невозможен.
Однако волноваться не надо – в ряде случаев неоднородная плацента считается вполне нормальной.
- Этот орган окончательно формируется к 16 неделе беременности. Вплоть до 30 недели ее структура не меняется. Если в этот период врач обнаружит в ней какие-то включения, эхонегативные участки, это может быть поводом для серьезного беспокойства.
В этом случае неоднородная структура плаценты нередко свидетельствует о нарушении ее нормального функционирования.
При их наличии неоднородная плацента может привести к серьезным последствиям для плода. Нередко из-за всевозможных образований в ней нарушается кровоток между матерью и ребенком. Когда эмбрион начинает получать меньше кислорода, его развитие замедляется. Гипоксия может спровоцировать даже замирание беременности.
По их результатам маме будущего малыша нередко назначают курс лечения. В особо тяжелых ситуациях он проходит под наблюдением врача в стационаре.
Причем полностью изменить неоднородную плаценту невозможно. Но препараты, улучшающие кровообращение, нормализующие приток кислорода к тканям и снимающие тонус матки, просто необходимы.
Так что слушайтесь своего лечащего врача, меньше беспокойтесь и больше отдыхайте. И всегда следите за своим здоровьем, по возможности избегая инфекций, как до беременности, так и во время нее.
Послед – описание и строение органа
Послед (детское место) – это эмбриональный орган, который существует только в период вынашивания ребёнка. Это очень важный орган, который обеспечивает питание, дыхание и нормальное развитие эмбриона.
Кроме того, послед защищает ребёнка от разного рода вредного воздействия. Вопрос, о том, как выглядит послед, интересует многих.
Внешне орган напоминает лепёшку, а внутри него находится мембрана, которая соединяет кровеносную систему матери и эмбриона.
Состав последа:•Плацента•Пуповина
•Мембрана (водная, ворсистая, децидуальная).
Ворсинки хориона, прикреплённые к матке, формируют плаценту. Плацента со всеми оболочками – это и есть послед. Плацента имеет 2 поверхности: наружную и внутреннюю. Наружная (материнская) примыкает к стенке матки, состоит она из долек (от 15 до 20 штук), которые сверху покрыты серой мембраной. Каждую дольку пронизывают ворсинки, через которые проходят сосуды.
Внутренняя (плодовая) поверхность прилегает к плодному яйцу, а сверху её окутывает водная мембрана. Плодовую поверхность покрывают кровеносные сосуды, которые устремляются к корню пупочного каната, прикреплённого в центре внутренней поверхности плаценты.
Изнутри матка покрыта 3 оболочками: материнская (децидуальная), плодовая (хорион), внутренняя (амнион). Внутри амниона находится околоплодная жидкость, в которой плавает эмбрион. Водная оболочка обволакивает плаценту и пупочный канат. Плодовая и водная оболочки отделены друг от друга.
Пупочный канат соединяет эмбрион с плацентой. Через пуповину проходят 2 пупочные артерии, по которым течёт венозная кровь и крупная вена, транспортирующая кислород и питательные вещества к плоду. Вокруг сосудов находиться зародышевая ткань (вартоновый студень), которая защищает их от сдавливания тканями.Источник: https://zdorovo.live/ginekologiya/neodnorodnaya-platsenta-opasno-li.html