Сколько пуповина должна иметь сосудов при беременности
Содержание
Сколько сосудов должна иметь пуповина в норме и что означает наличие единственной артерии? Чем опасна единственная артерия пуповины при беременности
Пуповина представляет собой длинный и очень прочный орган, который одним своим концом соединяется с пупочным отверстием плода, а другим — с плацентой.
Длина пуповинного канатика — от 50 до 70 сантиметров и даже больше, именно она позволяет малышу нормально двигаться в матке, совершать перевороты.
Более короткая пуповина осложняет протекание беременности и опасна в родовом процессе, поскольку ее натяжение в момент рождения малыша может вызвать отрыв и отслойку большого участка плаценты прежде времени.
Толщина пуповины около 2 сантиметров, она прочная и выдерживает существенные нагрузки, по своей структуре напоминая прочную резину.
В норме пуповина имеет 3 сосуда. Они расположены внутри канатика. Пупочных артерий — две. Они идут от внутренних подвздошных сосудов.
Две пупочных артерии выполняют транспортную функцию — несут к плаценте кровь малыша, насыщенную углекислым газом и продуктами обмена веществ.
Плацента помогает вывести ставшие ненужными вещества в кровь матери, чтобы потом они покинули ее организм традиционным путем — с мочой, потом.
Пупочная вена в структуре пуповина одна. Изначально, на ранних стадиях развития плода, их тоже две, но одна потом облитерируется. Задача пупочной вены — нести к малышу кровь, обогащенную кислородом, витаминами, минеральными веществами.
На 20 неделе беременности скорость кровотока по ним равна почти 35 миллилитрам в минуту.
По мере увеличения срока беременности кровоток становится более интенсивным, и к предполагаемому дню родов его скорость составляет уже 230-240 мл в минуту.
Рассчитать срок беременностиУкажите первый день последней менструации12345678910111213141516171819202122232425262728293031ЯнваряФевраляМартаАпреляМаяИюняИюляАвгустаСентябряОктябряНоябряДекабря20192018Рассчитать
Методы исследования
Исследование строения пуповины на ранних сроках беременности обычно не производится, поскольку возможности изучить ее детальное строение до второго триместра возможности нет.
С 7 недели беременности теоретически можно увидеть саму пуповину, точнее, установить факт ее присутствия, определить место ее прикрепления, увидеть признаки пульсации в ней (обычно этот ритм полностью соответствует ритму биения сердца малыша).
Позднее на УЗИ можно установить и другие важные детали — длину пуповинного канатика, форму прикрепления к плаценте, возможное обвитие в области шеи.
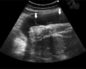
Чтобы получить данные о количестве сосудов и скорости кровотока по ним, делают так называемое УЗИ с доплером (УЗДГ).
Даже если обвития пуповиной на обычном УЗИ установить не удалось, доплерометрия обязательно обнаружит его по определенным нарушениям кровотока.
На УЗДГ будет установлено точное количество сосудов в пуповине, индекс резистентности сосудов и другие важные математические параметры. Если в строении пуповины имеются отклонения: она короткая — менее 30 сантиметров, длинная – более метра, прикрепленная не к центральной части плаценты, в ней меньшее количество сосудов, женщине будет рекомендовано пройти дополнительное обследование.
Причины отклонений
Наиболее распространенное отклонение — единственная артерия в пуповине. Это не означает, что сосуд один. Просто из двух артерий присутствует только одна.
Таким образом, диагноз «единственная артерия в пуповине» подразумевает, что сосудов все-таки два — вена и одна артерия. По вене к малышу движется обогащенная питательными веществами кровь, а по артерии загрязненная продуктами метаболизма кровь покидает детский организм.
В принципе, одна артерия справляется с поставленной задачей, но испытывает при этом существенные перегрузки.
Причиной аномального строения пуповины часто является сахарный диабет мамы, а также наличие у нее хронических заболеваний почек, сердца, печени.
Повлиять на закладку структур пуповины могут и другие неблагоприятные факторы – вредные привычки, инфекционные заболевания, венерические болезни, грипп или ОРВИ на ранних сроках беременности, а также причины неясной этимологии, определить которые не представляется возможным.
Симптомов эта аномалия не имеет, на ход беременности не влияет, и в 95% случаев позволяет женщине вполне нормально доносить свою кроху до положенного срока и родить ребенка. В единственном числе артерия может быть заложена изначально, а может остаться единственной в результате аплазии второй артерии уже в ходе вынашивания малыша.
Единственная артерия может быть обусловлена генетической предрасположенностью (мама или папа малыша во время беременности развивались с такой патологией), а также в отдельных случаях наличие единственной артерии может говорить о хромосомных аномалиях у плода или о врожденных пороках развития его дыхательной системы, кишечника, сердца или почек.Именно поэтому при обнаружении одной артерии вместо двух, положенных по норме, врачи более внимательно изучают малыша на предмет возможных пороков и отклонений в развитии и формировании — проводят экспертное УЗИ, рекомендуют инвазивную диагностику или неинвазивный пренатальный тест ДНК, который способен по клеткам крови плода в кровотоке матери определить ДНК малыша и возможные патологии хромосомного толка.
В группе риска по развитию синдрома единственной артерии пуповины — женщины с диагностированным многоводием и многоплодной беременностью, с тяжелым ранним токсикозом, патологиями плаценты, ожирением. При подтверждении факта наличия единственной артерии в пуповинном канатике женщине ни в коем случае не будут рекомендовать прерывание беременности, медицинских показаний для этого нет.
Если дополнительные исследования покажут, что ребенок здоров, то беременную будут наблюдать в штатном режиме, правда, им придется чаще делать УЗИ с доплером для оценки кровотока, а на поздних сроках — и КТГ для оценки состояния плода.
При выявлении нарушений в единственной артерии (нулевой диастолический кровоток, ретроградный кровоток) будет принято решение о проведении экстренного кесарева сечения, чтобы спасти малыша от гибели в результате нехватки кислорода и питательных веществ.
Ведение беременности при наличии единственной артерии пуповины
Наиболее важными моментами при наличии синдрома единственной пупочной артерии считаются:
- Постоянный динамический контроль течения беременности акушером – гинекологом.
- Полное обследование беременной и плода при первичном обнаружении патологии.
- Необходимые дополнительные инструментальные исследования: дополнительное УЗИ на 28 неделе и плановое обследование на 32-34 неделе беременности; доплерометрия.
- При любых патологических изменениях состояния будущей мамы, нарушениях кровотока в сосудах пуповины или определении признаков задержки внутриутробного развития плода рекомендуется нахождение беременной в стационаре под круглосуточным наблюдением специалистов.
Ребенок, который родился с такой патологией, требует тщательного наблюдения для своевременной диагностики возможных отклонений
Что означает давление 100 на 70?
Артериальное давление (АД) – сила действия крови на сосуды эластического и мышечно-эластического типа. Оно зависит от мощности сердечного выброса, объема циркулирующей крови и сопротивления сосудистой стенки.
Наибольшая сила выброса непосредственно рядом с сердцем, т. е. в аорте. Чуть ниже артериальное давление в подключичных, плечевых артериях. Чем дальше сосуды от сердца, тем ниже в них давление.
Стандартно его измеряют на плечевых артериях, классификация показателей АД учитывает силу действия крови на стенки именно этих сосудов.Левая плечевая артерия к сердцу ближе, чем правая, поэтому АД слева на несколько мм выше, чем справа. Это нормально. Ненормальна большая разница в показателях, которая говорит об обструкции одной из них. Ненормально также, когда цифры артериального давления выше или ниже общепринятых стандартов. О гипертонии написано много. Остановимся на гипотонии.
Нормальные показатели артериального давления:
- Дети до 3 лет – до 100/60–70 мм рт. ст.
- Дети от 3 до 15 лет – 100/60–70 мм рт. ст.
- Дети от 15 до 18 лет и взрослые до 20 лет – 110/70 мм рт. ст.
- Возраст от 20 до 30 лет – 120/80 мм рт. ст.
- Возраст от 30 до 40 лет – 130/90 мм рт. ст.
- Возраст от 40 до 60 лет – 140/90 мм рт. ст.
- Возраст старше 60 лет – несколько выше 140/90 мм рт. ст.
Это усредненные показатели. Величина артериального давления индивидуальна для каждого. До 40 лет у женщин средние цифры несколько выше, чем у мужчин. После 40 лет статистика меняется: средние нормальные показатели АД у мужчин больше, чем у женщин.
Исключение составляют спортсмены и взрослые люди, длительно занимающиеся спортом. Постоянные физические нагрузки способствуют гипероксигенации внутренних органов. Во время тренировок пульс и АД повышаются, в состоянии покоя гипотензия является нормой.
Пониженное артериальное давление и у наследственных гипотоников. Снижение АД случается в местности с разреженным воздухом (горы) или жарким климатом. Это физиологическая гипотония.
Физиологической, но требующей коррекции, гипотонией может начинаться I триместр беременности, что обусловлено действием гормонов на гладкую мускулатуру.
В первую очередь влияние хориального гонадотропина направлено на мышечную оболочку матки, так как повышенный ее тонус может привести к выкидышу.
Гормоны, циркулирующие в крови, действуют и на гладкие мышечные волокна других структур организма: сосуды, стенки желудочно-кишечного тракта, бронхов, мочевой системы.
Для взрослых от 20 до 60 лет 100/70 – гипотония легкой степени. Это патологическое снижение АД. Оно может быть острым, хроническим или с явлениями выраженного ортостатического синдрома. При стойкой легкой гипотонии необходима консультация врача, который выявит причины и назначит соответствующее лечение:
- Этиология патологической гипотензии:
- Хроническая усталость.
- Обезвоживание.
- Алиментарное голодание, анорексия, авитаминоз.
- Продолжительные стрессовые ситуации.
- II и III триместр беременности.
- Передозировка гипотензивных или побочные эффекты некоторых препаратов.
- Явные заболевания, сопровождающиеся гипотонией:
- патология щитовидной железы со снижением функции;
- заболевания других эндокринных органов;
- интоксикация;
- инфекция;
- сердечная слабость;
- аллергическая реакция;
- кровопотеря;
- анемия;
- гемобластоз;
- нейроциркуляторная дистония: нестойкая и стойкая гипотония (гипотоническая болезнь);
- травмы и последствия травм головы;
- патология ЖКТ с потерей большого количества жидкости;
- последствия перенесенных в детском возрасте гипотрофии или инфекции;
- профпатология (вибрация, шум, перегрев, радиация).
Гипотония легкой степени не является смертельной, но может сигнализировать о начале перечисленных выше состояний.
«Привычное» артериальное давление
Важно! В пожилом возрасте существует понятие «привычного» давления, при котором люди чувствуют себя комфортно. Зачастую оно намного выше нормальных показателей.
Коррекцию АД в этом возрасте проводят с осторожностью, так как головной мозг и миокард привыкают к своему, индивидуальному.
100/70 для гипертоников может привести к ишемии жизненно важных органов, что закончится инсультом или инфарктом миокарда.
АД в детском возрасте
В возрасте от 3 до 15 лет физиологическое систолическое давление 100 мм рт. ст., диастолическое – 60–70 мм рт. ст. Для детей до 3 лет такие показатели являются гипертонией.
Причиной могут быть переутомление, заболевания почек, эндокринных желез, интоксикация. Для измерения АД у детей используют детский тонометр, который есть не у каждого.
При появлении симптомов гипотонии необходимо комплексное обследование ребенка у педиатра. Какие же симптомы свидетельствуют о гипотонии?
Не каждый ребенок четко сформулирует жалобы, на основании которых можно заподозрить низкое давление. При изменении поведения детей необходимо внимательное наблюдение.Дети-гипотоники сонливы, капризны, раздражительны, быстро утомляемы, часто мерзнут, у них холодные пальцы рук и ног.
Будь у ребенка возможность рассказать, что его беспокоит, он перечислил бы жалобы, которые встречаются у взрослых.
Симптомы сниженного АД у взрослых:
- Слабость.
- Головокружение.
- Мигренозные головные боли, сопровождающиеся тошнотой, рвотой, зависящие от перемены погоды, магнитных бурь.
- Постоянные сердечные боли с ощущением сердцебиения и перебоев.
- Потемнение в глазах, мушки перед глазами.
- Повышенная утомляемость.
- Зябкость, похолодание пальцев рук и ног, кончика носа, ушей.
- Парестезии кожи конечностей (онемение, «мурашки»).
- Приступы холодного и липкого потоотделения.
- Частая и непродуктивная зевота.
- Сонливость.
- Психоэмоциональная неустойчивость.
- Ортостатический коллапс с обмороком.
- Длительное низкое давление иногда приводит к нарушению овариально-менструального цикла или к половой дисфункции.
Источник: https://GolovaNeBoli.ru/krov/pupovina-imeet-3-ili-2-sosuda-chto-eto-znachit-edinstvennaya-arteriya-pri-beremennosti-normy-i-raspolozhenie-indeks-rezistentnosti.html
Сколько пуповина должна иметь сосудов при беременности: продукты, профилактика, рекомендации, что это такое
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Миокардиодистрофия – специфическое сердечное заболевание невоспалительного происхождения, которое характеризуется нарушением обменных процессов в миоцитах, сердечной мышце, изменениями сократительной возможности сердца, развитием сердечной недостаточности. Код этому заболеванию по Международной классификации болезней (МКБ)10 пересмотра (мкб10) не присвоен.
- Причины возникновения
- Классификация заболевания
- Клиническая картина
- Диагностика
- Лечение
- Рецепты народной медицины
- Профилактика
Данное заболевание хорошо поддается лечению при своевременной и качественной диагностике.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причины возникновения
Миокардиодистрофия, как самостоятельное заболевание возникает очень редко, в основном это вторичная патология. Все причины миокардиодистрофии, которые способствуют нарушению трофики сердца можно условно разделить на две группы:
- сердечные — миокардиты, кардиомиопатии;
- несердечные — интоксикации, анемия (код мкб 10- d64.9), нарушения метаболизма, инфекционные заболевания, в результате действия внешних факторов, типа радиации, перегревания, невесомости и другие.
Одной из причин возникновения миокардиодистрофии является миокардит
Под действием всех вышеперечисленных причин, клетки сердечной мышцы испытывают недостаток питательных веществ, кислорода, интоксикацию от продуктов обмена. В результате клетки активной ткани сердца гибнут, а их замещает грубая рубцовая ткань. Соответственно угнетаются функции сердечной мышцы:
- сокращение;
- автоматизм;
- проводимость;
- возбудимость.
В результате этих патологических процессов происходит нарушение циркуляции крови в организме, от которой страдают все органы и системы человеческого организма.
Классификация заболевания
Кардиологи выделяют несколько видов дистрофии сердца:
- гипертрофическая;
- дилатационная;
- рестриктивная.
Гипертрофированное сердце — это один из видов дистрофии органа
По степени тяжести заболевания:
- Компенсация – гемодинамика поддерживается на нормальном уровне, в сердечных тканях обнаруживают адренозависимые отклонения реполяризации;
- Субкомпенсация — при дозированной физической нагрузке напряжены механизмы гемодинамики, умеренно выраженная дистрофия миокарда;
- Декомпенсация – при дозированной физической нагрузке наблюдаются выраженные отклонения гемодинамики, стойкие нарушения реполяризации, резкое снижение сократительной функции сердечной мышцы.
Классификация миокардиодистрофии в зависимости от патогенеза:
- первичная миокардиодистрофия – причина заболевания не установлена;
- вторичная миокардиодистрофия — возникает на фоне другого заболевания, в виде осложнения.
В зависимости от заболевания, вызвавшего дистрофию сердца:
- Дисгормональная дистрофия возникает у мужчин и женщин, и связанна с нарушением выработки половых гормонов. Данное заболевание сопровождается повышенной утомляемостью, нарушением сна, постоянной жаждой и резким снижением веса, а также болью в области сердца ноющего и колющего характера.
- Тонзиллогенная миокардиодистрофия — осложнение тонзиллита, которое сопровождается нарушением выносливости, аритмией, ноющей сердечной болью.
- Алкогольная миокардиодистрофия – развивается в результате длительной (хронической) алкогольной интоксикации. Этанол разрушает мембраны сердечных клеток, снижая количество калия и жирных кислот в ней. Гипокалиемия всегда сопровождается аритмией, одышкой. Причем боль в области сердца практически отсутствует.
- Диабетическая сердечная дистрофия (код E10-E14+ с общим четвертым знаком .5) – встречается при сахарном диабете I типа, сопровождается диабетической патологией коронарных сосудов, стенокардией.
- Анемическая миокардиодистрофия – часто встречается при беременности (код O99.4). В большинстве случаев на поздних строках беременности к ней присоединяется поздний токсикоз. Но, акушеры утверждают, что миокардиодистрофия при беременности не является показанием к ее прерыванию.
Клиническая картина
На ранней стадии заболевания, миокардиодистрофия не дает о себе знать и протекает бессимптомно. При отсутствии адекватного лечения возможно развитие сердечной недостаточности, которая может иметь летальный исход. Поэтому необходимо в срочном порядке обратиться к кардиологу при возникновении первых тревожных симптомов:
- одышка и учащенное сердцебиение, возникающее при малейшей физической нагрузке;
- повышенная утомляемость и слабость;
- дискомфорт, который ощущается в левой половине грудной клетки;
- приступы ночного и вечернего кашля с большим количеством отделяемой мокроты.
В зависимости от причины и вида заболевания, симптомы миокардиодистрофии могут отличаться.
Диагностика
Клиническая картина этого заболевания очень схожа с симптомами других кардиологических заболеваний. Поэтому ставить диагноз должен высококвалифицированный кардиолог, проведя ряд диагностических процедур:
- рентгенографическое исследование;
- ЭКГ;
- эхокардиографию;
- фонокардиографию;
- общий и биохимический анализ крови;
- УЗИ;
- МРТ и КТ.
Прорывом в диагностике миокардиодистрофии считают ядерно-магнитно-резонансную томографию.
В организм человека будут вводить радиоактивный фосфор, содержание которого будут изучать в клетках сердечной мышцы.
Самым достоверным инструментальным методом диагностики является биопсия миокарда, но этот вид диагностики не приветствуется кардиологами. Причиной этого является высокая вероятность развития осложнений после процедуры.
Схема биопсии сердца
Лечение
Лечение миокардиодистрофии зависит от тяжести и степени тяжести заболевания с учетом индивидуальных особенностей организма пациента. Именно поэтому, курс лечения должен назначаться высококвалифицированным врачом кардиологом. Стандартный курс терапии имеет несколько направлений:
- коррекция и лечение основного заболевания;
- витаминотерапия;
- общеукрепляющая терапия;
- седативные препараты;
- стимуляция обменных процессов в миокарде.
При нарастающей сердечной недостаточности необходимо назначение диуретиков, препаратов калия и сердечных гликозидов.
Помимо лекарственных препаратов необходимо изменить образ жизни:
- сбалансированное натуральное питание;
- высокая физическая активность;
- отказ от курения;
- исключение алкоголя;
- полноценный здоровый сон;
- избегание стрессов.
Рецепты народной медицины
При эффективности медикаментозного лечения, не стоит отрицать эффект от лечения народными средствами. Но только по рекомендации лечащего врача, ни в коем случае не по совету соседки.
При миокардиодистрофии лечение народными средствами сводится к приему легких успокаивающих чаев на основе мяты, мелиссы, пустырника. При отечности помогут почечные мочегонные сборы.
Но все препараты должны назначаться лечащим врачом!
Профилактика
К профилактическим мероприятиям относятся:
- здоровое витаминизированное питание;
- полноценный сон и отдых;
- отказ от вредных привычек;
- при занятиях спортом нагрузка должна соответствовать возрасту и подготовке;
- все эндокринные, инфекционные и сердечные заболевания должны вовремя лечиться под контролем врача.
Источник: http://porok.lechenie-gipertoniya.ru/narodnyie-sredstva/skolko-pupovina-dolzhna-imet-sosudov-pri-beremennosti/
Сколько сосудов должно быть в пуповине при беременности
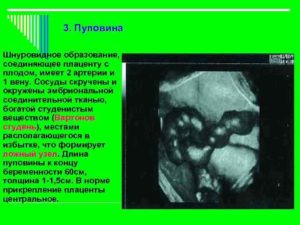
На 21-й неделе беременности будущая мама должна пройти допплерометрию сосудов пуповины. Это исследование проводится с целью выявления числа сосудов пуповины и получения математических показателей тока крови по ним. Необходимо оно для выявления возможных патологий протекания беременности и развития плода.
Часто бывает, что прохождение этого обследования сопровождается сильными переживаниями будущей мамочки.
К сожалению, врачи имеют обыкновение молчаливо вручить пациенту (в нашем случае — пациентке) заключение с сухими цифрами, ничего не объяснив.
Приходится женщине самостоятельно искать ответы на вопросы: а сколько, собственно, сосудов должна иметь пуповина и как они должны работать, эти сосуды пуповины. Попытаемся объяснить максимально доступно.
Количество сосудов в пуповине
Пуповина представляет собой своего рода «канат», соединяющий организм матери и плод, а точнее, их кровеносные системы. В норме пуповина имеет 3 сосуда: 1 вену и 2 артерии.
По вене обогащенная кислородом кровь с питательными веществами из организма матери через плаценту поступает в кровеносную систему ребенка, а по артериям кровь с продуктами жизнедеятельности будущего малыша отправляется к плаценте и далее в материнский организм.
Какие бывают отклонения от нормы?
В 0,5% одноплодных и в 5% многоплодных беременностей врачи ставят диагноз «ЕАП» (единственная артерия пуповины). Это означает, что в данном случае пуповина имеет 2 сосуда вместо 3-х.
Отсутствие одной артерии бывает либо изначальным, либо развившимся в течение беременности (т.е. она была, но атрофировалась и перестала выполнять свою функцию). Диабет у беременной многократно увеличивает возможность возникновения ЕАП.
Большинство медиков считают, что ЕАП может являться маркером (признаком) хромосомных аномалий. В этом случае необходимо расширение пренатального обследования, с целью выявления врожденных пороков развития.
Это означает, что если, помимо ЕАП, узи-обследование показало наличие каких-либо врожденных пороков или аномалий развития плода, существует вероятность (около 30%), что плод имеет хромосомную аномалию. При подозрении на хромосомную аномалию важно в течение беременности неоднократно проводить допплеровское исследование кровотока в артерии пуповины.
Измерение показателей скорости кровотока в артерии пуповины с точностью 76-100% позволяет предсказать наличие или отсутствие отклонений развития плода.
В большинстве же (60-90% беременностей) случаев ЕАП является изолированным дефектом (не сопровождается другими отклонениями), и это не опасно. Конечно, нагрузка на единственный сосуд больше, чем на два, но и одна артерия обычно хорошо справляется со своей функцией.Только в 14-15% случаев наличие единственной артерии увеличивает риск рождения маловесного ребенка.
Не оказывает ЕАП существенного влияния и на родовой процесс. Если ведущий роды врач и акушерка информированы о существующем дефекте, поводов для беспокойства нет. Можете быть уверены, что квалифицированным врачом будет выбрана правильная тактика ведения родов, которая обеспечит безопасность матери и малыша и благополучный исход родов.
Пуповина имеет 3 сосуда
На 21-й неделе беременности будущая мама должна пройти допплерометрию сосудов пуповины. Это исследование проводится с целью выявления числа сосудов пуповины и получения математических показателей тока крови по ним. Необходимо оно для выявления возможных патологий протекания беременности и развития плода.
Часто бывает, что прохождение этого обследования сопровождается сильными переживаниями будущей мамочки.
К сожалению, врачи имеют обыкновение молчаливо вручить пациенту (в нашем случае — пациентке) заключение с сухими цифрами, ничего не объяснив.
Приходится женщине самостоятельно искать ответы на вопросы: а сколько, собственно, сосудов должна иметь пуповина и как они должны работать, эти сосуды пуповины. Попытаемся объяснить максимально доступно.
Пуповина: сколько сосудов она должна иметь и чем опасны аномалии?
Допплерометрия сосудов пуповины – это обязательное клиническое обследование, которое входит в УЗИ на 20-21 акушерской неделе.
Это безболезненная неинвазивная процедура, которая при помощи современного медицинского оборудования определяет количество сосудов пуповины и интенсивность кровообращения, требуемого для нормальной жизнедеятельности плода.
Если выявить проблему характерной зоны, то в будущем патологии внутриутробного периода можно предотвратить.
Строение пуповины
Вопрос, сколько сосудов должна иметь пуповина, актуален для беременных женщин, которые раньше об этом не задумывались.
Прежде чем на него ответить, стоит напомнить, что пуповина стала тем самым «соединяющим звеном», которое расположено между «детским местом» и плодом.
В реальности она внешне напоминает канат, а длина определена сроком беременности; чаще всего варьирует в пределах 50 – 70 см.
При нормальных условиях количество сосудов в пуповине достигает трех, причем два из них берут начало у внутренних подвздошных артерий. Их конечная цель – транспортировка крови с углекислым газом и продуктами жизнедеятельности плода к «детскому месту». Уже очищенная от продуктов интоксикации кровь вновь в достаточном количестве поступает к плоду, нормализуя кровоснабжение печени.Рекомендуем прочесть: Выкидыш на 3 неделе беременности
Так что ответ на вопрос, сколько сосудов в пуповине, очевиден – 3: 1 вена и 2 артерии. Поскольку роль двух артерий уже определена, остается только добавить, что по вене из организма матери к плоду в достаточном количестве поступают питательные и полезные вещества, требуемые для его жизнедеятельности и планомерного развития.
Поскольку сосуды в пуповине часто переплетены между собой, требуется выполнение допплерометрии, что позволит определить реальное состояние связи матери и ребенка.
Некоторые будущие мамочки ошибочно полагают, что хватит только обычного УЗИ для определения патологий и пороков плода, если таковые присутствуют в детском организме.
На самом деле это не так, поскольку на экране аппарата УЗИ может виднеться только пупочное обвитие плода, а строение самой пуповины по-прежнему остается загадкой. Вот и требуется более подробное клиническое обследование.
Потенциальная угроза
Теперь понятно, сколько сосудов в пуповине, норма определена, но что делать, если преобладающая клиническая картина заметно отличается? Часто допплерометрия показывает наличие двух сосудов, что является уже патологией и вредит внутриутробному развитию плода. Чаще всего такое явление имеет место в тех случаях, когда беременная женщина больна сахарным диабетом или имеет другое хроническое заболевание организма.
Ответ на вопрос, опасно ли иметь 2 сосуда в пуповине, однозначно утвердительный, влечет к серьезным врожденным недугам, с которыми новорожденный и родители столкнутся уже в первые дни жизни. Также не стоит исключать хромосомные нарушения, которые окончательному выздоровлению не подлежат.
Однако преждевременную панику лучше не начинать во вред ребенку, требуется подробное клиническое обследование.
Если же эта аномалия не объясняется обширными внутриутробными патологиями, имеет обособленный характер и физиологическое происхождение, то у женщины есть шанс выносить и благополучно родить здорового ребенка.
На артерию приходится повышенная нагрузка, но этот сосуд способен с ней справиться. Перед родами важно сообщить акушеру о преобладающей угрозе здоровья, и тогда проблем при естественном родоразрешении возникнуть не должно.
Клинический исход нарушенного числа сосудов пуповины благоприятный только в том случае, если обнаружить проблему раньше симптоматики и действовать согласно предписанным врачебным рекомендациям.
Источники: http://www.baby.ru/community/view/22562/forum/post/149110475/http://womanadvice.ru/pupovina-imeet-3-sosudahttp://vpolozhenii.com/pupovina-skolko-sosudov-ona-dolzhna-imet-i-chem-opasny-anomalii/
Источник: https://horoshayaberemennost.ru/3-nedeli/skolko-sosudov-dolzhno-byt-v-pupovine-pri-beremennosti
Пуповина с тремя сосудами при беременности

Во время беременности плод тесно связан с матерью при помощи особого образования — пуповины. Через него он получает все необходимое для жизни и развития — кислород и питательные вещества.
Многие беременные женщины во время прохождения ультразвукового исследования узнают, что пуповина имеет 3 сосуда. Они начинают переживать и задаваться вопросом: «Нормально ли это?» В данной статье мы ответим на него и расскажем все про пуповину, в том числе и про ее возможные патологии. Надеемся, эта информация окажется полезной для вас.
Что такое пуповина? Каково ее строение?
Пуповина (иначе — пупочный канатик) — это специальное образование, соединяющее плод и детское место и позволяющее осуществлять фетоплацентарное кровообращение. Внешне она напоминает спирально скрученный жгут или шнур и имеет голубовато-серый цвет.
В конце третьего триместра пуповина достигает 50-60 см в длину, а ее диаметр у пупочного кольца равняется 1-2 см. Хотя могут наблюдаться и значительные отклонения от средних значений в ту или иную сторону. Вот так выглядит пуповина. Фото это демонстрирует.
Один конец пупочного канатика прикрепляется к плаценте, а второй — к ребенку в области пупочного кольца. К детскому месту он может присоединяться в разных местах, в том числе по центру, сбоку или с края. Редко пуповина может прикрепляться к оболочкам, на некотором расстоянии от края плаценты.
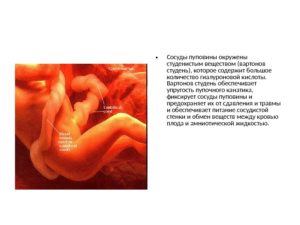
В этом случае ее сосуды достигают детского места, проходя между оболочками. На всем протяжении пупочный канатик имеет изгибы, вдавления и выпуклости, возникающие из-за особенностей строения. В норме пуповина имеет 3 сосуда, из них два — это пупочные артерии, а один — тонкостенная, с широким просветом пупочная вена.Вдоль них располагаются нервные волокна. Нервы и сосуды пупочного канатика окружаются особой желеобразной соединительной тканью, которая называется вартонов студень. Она выполняет защитную функцию, предотвращая сдавливание артерий.
Пуповина снаружи покрыта амнионом, который не доходя 0,5-1 см до пупка, трансформируется в кожу плода.
Артерии и вена пуповины. Каковы их функции?
Итак, мы узнали, что в норме пуповина имеет 3 сосуда. Две пупочные артерии берут свое начало от внутренних подвздошных артерий.
Пуповина у новорожденного. Что происходит с ней после рождения малыша?
После появления на свет пуповина у новорожденного пережимается зажимом, а затем пересекается.
На оставшуюся часть пупочного канатика, прилежащую к пупочной области ребенка, накладывают лигатуру или металлическую скобу Роговина.
Спустя некоторое время скобу снимают, а остаток пуповины удаляют отсечением, отступив 2-3 см от перевязочного места. Около пупочного кольца накладывают марлевую салфетку.
Методы исследования состояния пуповины
В целом, состояние пуповины и ее возможные патологии обнаружить во время беременности достаточно затруднительно. Как правило, проводят ультразвуковую диагностику, которая позволяет выявить обвитие пупочного канатика вокруг шеи, конечностей и туловища плода, а также ее предлежание.
При помощи фонокардиографии и аускультации могут быть выявлены не только пороки сердца, но и шум сосудов пуповины, который появляется в связи с обвитием туловища или шеи ребенка.
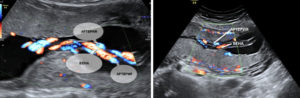
Также врачи могут использовать метод цветового картирования, при котором хорошо просматриваются все пуповинные артерии, вена и допплерометрия, позволяющая оценить, в том числе, и состояние маточно-плацентарного кровотока. При влагалищном исследовании выявляется выпадение петель пуповины.
После рождения последа осматривают плаценту и пупочный канатик и при необходимости отправляют материал на гистологическое исследование.
Патологии пуповины. Обвитие
Наиболее часто в клинической практике встречаются такие патологии, как обвитие пуповины вокруг шеи, тела и конечностей плода и значительное укорочение пупочного канатика. Абсолютно короткая (менее 40 см) пуповина не дает ребенку нормально двигаться, что приводит к его неправильному положению в матке.
В период родов она чрезмерно натягивается, вследствие чего в пуповинных сосудах нарушается кровоток. Она препятствует продвижению плода по родовым путям, что может привести к его гипоксии. Иногда происходит разрыв короткой пуповины или ее сосудов, что может стать причиной гибели ребенка.
Обвитие может возникнуть при любой длине пуповины. Оно может быть различным — однократным или многократным, тугим или нетугим, изолированным или комбинированным. Тугой многократный обхват шеи или туловища ребенка нарушает кровообращение, приводит к нехватке кислорода и грозит преждевременной отслойкой детского места.В таком случае роженице предлагают способ родоразрешения при помощи операции кесарева сечения.
Аномалии строения пуповины
Мы знаем, что в норме имеет пуповина 3 сосуда. Но иногда встречаются аномалии количества вен и артерий. 5% многоплодных беременностей и около 1% одноплодных осложняются патологией строения пупочного канатика, который имеет всего лишь два кровеносных сосуда (одна артерия и одна вена) вместо трех.
Причина возникновения данной аномалии строения пуповины до сих пор не выявлена. Отсутствие одной пуповинной артерии ухудщает фетоплацентарное кровообращение. Это может привести к различным врожденным дефектам плода, в том числе порокам сердца, нарушению работы мочеполовой системы и ЦНС малыша. Крайне редко встречается аплазия, то есть полное отсутствие пуповины.
В этом случае плод напрямую соединяется с плацентой и его развитие серьезно нарушается.
Источник: http://davleniya.net/davlenie/pupovina-s-tremja-sosudami-pri-beremennosti.html
Пуповина имеет 3 сосуда: что это значит? Сколько сосудов должна иметь пуповина?
Во время беременности плод тесно связан с матерью при помощи особого образования — пуповины. Через него он получает все необходимое для жизни и развития — кислород и питательные вещества.
Многие беременные женщины во время прохождения ультразвукового исследования узнают, что пуповина имеет 3 сосуда. Они начинают переживать и задаваться вопросом: «Нормально ли это?» В данной статье мы ответим на него и расскажем все про пуповину, в том числе и про ее возможные патологии. Надеемся, эта информация окажется полезной для вас.
Вместо заключения
Итак, мы рассмотрели, сколько сосудов должна иметь пуповина. Кроме того, мы узнали, как исследуется ее состояние во время беременности и после родов и как обнаруживаются патологии ее строения. Надеемся, теперь вы знаете, что в норме пуповина имеет 3 сосуда — две артерии и одну вену. Они выполняют важную функцию транспортировки крови к ребенку и от него к плаценте.
Источник: https://autogear.ru/article/143/466/pupovina-imeet-sosuda-chto-eto-znachit-skolko-sosudov-doljna-imet-pupovina/
Сколько сосудов в пуповине
Обычно будущие мамочки не задумываются о том, сколько сосудов в пуповине, пока не пройдут плановое ультразвуковое обследование во втором триместре. Тогда и возникают вопросы: почему доктор написал в заключении «единственная артерия пуповины» и чем это грозит, а сколько вообще должно быть в пуповине сосудов.
Пуповина — это самостоятельный орган, который начинает формироваться на второй неделе беременности и соединяет маму с малышом до появления его на свет. Одним концом пуповина прикрепляется к плаценте, в основном к центральной её части, а другим — к животику ребёнка.
По внешнему виду пуповина напоминает канатик. В конце беременности пуповина имеет длину 50-70 сантиметров, толщину — около двух сантиметров.
На любом сроке в пуповине должно быть три сосуда: две артерии и одна вена. Вена переносит питательные вещества и кислород из плаценты к ребёнку, а две артерии забирают углекислый газ и продукты метаболизма будущего малыша.
Известно, что примерно 1% беременностей отмечается двумя сосудами в пуповине, то есть одна артерия отсутствует.
Два сосуда в пуповине
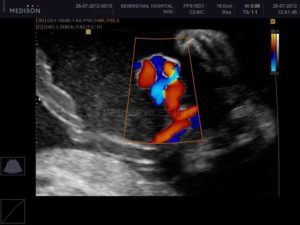
Два сосуда в пуповине обычно обнаруживается во время второго триместра. Изредка положение ребёнка затрудняет диагностику и патология может быть выявлена позднее. Хорошо видно количество сосудов пуповины на доплеровском исследовании, артерии и вены обозначены на мониторе разным цветом.
Науке неизвестно, что именно вызывает формирование двух сосудов в пуповине вместо трёх. Однако известны факторы, повышающие риск этой патологии. Чаще единственная артерия пуповины (ЕАП) бывает при многоплодной беременности, у женщин старше 40 лет, в также у подростков и у диабетиков.
Обнаружение двух сосудов в пуповине может быть как вариантом нормы, так и признаком патологии. Большинство детей оказывается здоровыми, но такая беременность требует более тщательного наблюдения.
Чтобы контролировать кровообращение в пуповине и сосудах плода и убедиться, что малышу хватает питания и кислорода, УЗИ с доплером назначаются чаще, чем при обычной беременности.
Два сосуда пуповины: последствия
Так как пуповина участвует в кровообращении плода, при отсутствии одной артерии повышен риск преждевременных родов и рождения детей с более низким весом. Однако это не обязательно так, в большинстве случаев одна артерия компенсирует недостающую и плод развивается нормально.
Так как пуповина, почки и сердце внутриутробно развиваются в одно и то же время, наличие двух сосудов в пуповине повышает риск пороков развития этих органов.
По этой причине если обнаружено два сосуда в пуповине, рекомендуется провести тщательное анатомическое УЗИ у специалиста перинатолога, а в некоторых случаях и эхокардиографию плода. Эхокардиография плода — это детальное ультразвуковое исследование сердца будущего ребёнка на специальном аппарате УЗИ, которое проводится с 18-20 недели беременности.
Если по УЗИ всё в норме, то такая беременность обычно протекает нормально и рождается здоровый ребёнок. Если есть отклонения в развитии плода, то может быть рекомендован забор околоплодных вод для проведения генетического анализа. См. «Амниоцентез: суть, сроки, риски».
Два сосуда в пуповине встречается при синдроме Эдвардса, хромосомной аномалии, при которой ребёнок погибает либо ещё внутриутробно, либо в первые годы жизни. Повышенную вероятность синдрома Эдвардса показывает генетический скрининг, также такой плод имеет пороки развития, которые возможно обнаружить на УЗИ.
Стоит отметить, что наличие двух сосудов пуповины нередко наблюдается у одного из плодов при двойне, но в этом случае ЕАП редко сопровождается пороками развития.
Единственная артерия пуповины не является показанием к кесареву, если не обнаружено других отклонений, роды обычно проходят естественным образом.
Что делать, если у вас обнаружили единственную артерию пуповины? Важно знать: большинство деток, пуповина которых имела два сосуда вместо трёх, рождаются здоровыми. Кроме того, бывают и ошибки при УЗИ, когда два сосуда могут быть трактованы как один.При обнаружении двух сосудов пуповины первое, что надо сделать — провести УЗИ с доплером, чтобы исключить ошибку. Если патология подтвердится, то нужно пройти детальное анатомическое УЗИ, а возможно и эхокардиографию.
Если отклонений не выявлено, можно спокойно вынашивать беременность, только вовремя приходить на осмотры врача и проходить назначенные им обследования.
Источник: https://nashy-detky.com.ua/beremennost/skolko-sosudov-v-pupovine.php