Сколько отходит наркоз в спину
Содержание
Что необходимо знать о спинальной анестезии
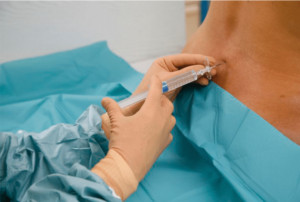
Болезненные обследования и операции в наше время проводят под анестезией («выключением боли»).
Все существующие методы обезболивания призваны облегчить это ужасное для больного испытание, связанное с хирургическим вторжением в организм.
Современные методы обезболивания (в том числе и местного обезболивания) достаточно сложны, и поэтому выполняются врачами-анестезиологами, прошедшими специальные обучение и подготовку.
За обезболивание и поддержание жизненно важных функций (прежде всего, дыхания и кровообращения) во время операции отвечает врач анестезиолог. Образно говоря, врач-анестезиолог – Ваш «ангел-хранитель» на время операции.
Для обезболивания во время операции (болезненных манипуляциях) применяются различные методы анестезии (обезболивания):
- Наркоз (общая анестезия) выключает сознание и болевую чувствительность во всем теле. Во время наркоза от начала и до его окончания Вы находитесь в спокойном сноподобном состоянии.
- Регионарное обезболивание. Местная анестезия устраняет болевое ощущение в определенных участках (регионах) тела и непосредственно в области операции. Сознание при этом, как правило, сохранено.
При некоторых операциях вместо общего обезболивания может использоваться спинальная анестезия.
Что такое спинальная анестезия?
При спинальной анестезии на некоторое время выключаются проводящие боль нервы в определенных областях. Для этого обезболивающее лекарство вводится в определенном месте позвоночника вблизи этих нервов. Укол при этом, как правило, не дает неприятных ощущений, так как место пункции перед этим обезболено.
Как выполняется спинальная анестезия?
- Вы можете обсудить более детально, как проводится спинальная анестезия (по Вашему желанию) с анестезиологом до начала операции, также Вы можете ознакомиться с фотографиями техники спинальной анестезии.
- Для выполнения данной процедуры используют одно из положений пациента — сидя или лежа на боку.
- Выбор необходимого для выполнения спинальной анестезии положения производит врач-анестезиолог. Анестезиолог и его ассистент объяснят Вам, как принять необходимое положение тела.
- Для быстрого и безопасного выполнения данного вида обезболивания просим Вас не двигаться и не менять положение тела во время во время манипуляций врача.
- После обработки места инъекции специальным дезинфицирующим раствором (что ощущается как прикосновение чем-то холодным) врач делает обезболивающий укол места пункции.
- Затем выполняется сама манипуляция.
Что я буду чувствовать?
- Обычно проведение спинальной анестезии не сопровождается неприятными ощущениями и занимает 10 – 15 минут.
- После того как выполнена спинальная анестезия и введено обезболивающее лекарство, Вы можете ощутить легкое покалывание в ногах (подошвы стоп, голени), чувство «разливающегося» тепла. Это нормально. И этих ощущений боятся, не следует.
Затем может появиться (но не обязательно) ощущение, что Ваши ноги стали тяжелыми и «непослушными». Вслед за этими ощущениями пропадает ощущение боли при прикосновении острыми предметами в области, где планируется выполнять операцию.
- В некоторых случаях при выполнении спинальной анестезии Вы можете ощутить некоторое болезненное покалывание, которое некоторые пациенты описывают, как «током чуть-чуть стрельнуло». Если такое случилось, скажите об этом врачу-анестезиологу, не изменяя положение тела и не поворачивая головы.
Почему спинальная анестезия?
Преимущества данного вида обезболивания:
- Уменьшается количество теряемой во время операции крови.
- Меньше риск развития таких осложнений после операции, как тромбообразование, тромбоэмболия легочной артерии.
- Меньше, связанные с операцией, нежелательные эффекты и анестезией на сердце и легкие.
- Отсутствие боли по окончании операции.
- Отсутствие слабости, чувства тошноты, рвоты.
- Нет таких жестких ограничений по приему напитков и пищи в послеоперационном периоде.
- При спинальной анестезии Вы можете общаться с анестезиологом и хирургом до, во время и после операции.
По Вашему желанию, врач-анестезиолог может вызвать у Вас сноподобное состояние, введя дополнительно лекарства в вену. Но Мы не рекомендуем использовать эту возможность.
Когда может понадобиться общее обезболивание?
Однако в некоторых случаях, несмотря на выполненную спинальную анестезию, может потребоваться проведение общего обезболивания (наркоза):
- Если Ваш анестезиолог считает, что полученный уровень обезболивания не достаточен для выполнения операции
- Спинальная анестезия «не работает»
- Операция оказалась более сложной, чем ожидалось
По окончанию спинальной анестезии
Полное восстановление чувствительности в Вашем теле происходит в течение от 1,5 – до 4 часов (зависит от типа применяемого обезболивающего препарата).
Попросите окружающих, медперсонал помочь Вам при первой попытке встать по окончании анестезии в первые сутки (возможно головокружение).
Через 30 – 60 минут по окончанию операции Вы можете пить напитки, вечером принимать легко усвояемую пищу — по согласованию с врачом-хирургом.
Побочные эффекты и нежелательные реакции
Регионарное обезболивание, как правило, меньше действует на организм, чем общая анестезия. Осложнения при выполнении спинальной анестезии крайне редки. При обезболивании риск развития осложнений зависит от конкретного случая. Имеет значения тип и тяжесть заболевания, а также сопутствующие заболевания, общее состояние, возраст, вредные привычки.
Все мероприятия в анестезиологии (например, инфузии («капельницы»), переливания крови, установка катетера в центральную вену, и последующее лечение в отделении интенсивной терапии и т.д.) несут в себе риск. Но риск развития осложнений не означает, что осложнения обязательно наступят.
Когда мы переходим через дорогу, у нас есть риск попасть под машину, но не все пешеходы попадают в дорожно-транспортные происшествия.
Возможные нежелательные эффекты и осложнения:
Головная боль – по окончании операции и анестезии Вы начинаете активно двигаться. Это может спровоцировать головную боль. Этот нежелательный эффект отмечается в ≈ 1 % случаев. В большинстве случаев головная боль проходит в течение суток.
Если у Вас в послеоперационном периоде появилась головная боль – попросите медсестру измерить Вам артериальное давление. Если артериальное давление в пределах Вашего обычного – Мы рекомендуем: постельный режим, обильное питье (можно чай, кофе).
Если головная боль очень сильная (что встречается очень редко) – обратитесь к медперсоналу.
Снижение артериального давления – связано с непосредственными эффектами спинальной анестезии, длится очень короткое время, устраняется внутривенным введением растворов, обильным питьем. Наблюдается у ≈1 % пациентов.
Задержка мочеиспускания — в некоторых случаях, чаще у мужчин может наблюдаться некоторые трудности с мочеиспусканием в первые сутки после операции. Этот нежелательный эффект обычно не требует никакого лечения. Если Вы испытываете серьезные трудности с мочеиспусканием – обратитесь к постовой медсестре.
Боль в месте инъекции (в спине) – Обычно не требует лечения. Проходит в течение первых суток. (≈1 % случаев). При этом может помочь прием парацетамола, диклофенака. Если боль очень сильная – обратитесь к медперсоналу.
Неврологические расстройства – потеря чувствительности, чувство покалывания, стойкая мышечная слабость сохраняющиеся более суток встречаются очень редко (менее чем 1 из 5000).
Обратите внимание!
- Запрещается что-либо есть, пить за 6-8 часов до операции!
- Запрещается курить за 6 часов до операции!
- Перед операцией удалите съемные зубные протезы и контактные линзы. Если у Вас есть глазные протезы, обязательно предупредите об этом врача анестезиолога!
- Не наносите косметику и не красьте ногти перед операцией.
- Снимите серьги, кольца, цепочки, другие украшения и парики!
- Для верующих разрешается оставить простой нательный крестик на тесьме (не на цепочке).
Несоблюдение этих правил значительно увеличивает риск развития возможных осложнений.
Просим Вас сообщать Вашему врачу-анестезиологу обо всех Ваших хронических заболеваниях, перенесенных операциях, травмах, аллергических реакциях, непереносимости каких-либо лекарственных средств, о принимаемых Вами в последнее время лекарствах. Данная информация может быть очень полезной для предупреждения возможных осложнений во время анестезии.
Накануне операции желательно погулять на свежем воздухе, отдохнуть, успокоиться и постараться выспаться.
Источник: https://onarkoze.ru/vidy-anestezii/spinalnaja-anestezija.html
Спинальная анестезия (спинномозговой наркоз): последствия после, боли
Спинальная анестезия — один из самых часто применяемых способов обезболивания для проведения операции в нижней части туловища. Можно сказать, что сам спинномозговой наркоз является своего рода операцией, так как подразумевает введение анестезирующих веществ через специальную иглу в позвоночной столб.
Многие пациенты страшатся данного способа обезболивания из-за возможных побочных эффектов. К счастью, осложнения после спинной анестезии встречаются сравнительно редко и обычно проходящие. Причем проходят они обычно сами, не требуя никакого лечения.
Что такое спинальная анестезия?
Что из себя представляет спинальная анестезия?
Это одна из методик предоперационного местного обезболивания, при которой анестезирующий препарат вводиться с помощью люмбальной пункции через иглу в субарахноидальное пространство позвоночника.
Проведение спинального наркоза
Устранение боли обеспечивается за счет блокирования проходимости импульсов в районе корешков нервных сплетений спинного мозга. Техника проведения спинальной анестезии может показаться весьма сложной и небезопасной, но на деле вероятность опасных последствий у такой техники анестезирования меньше, чем при применении общего наркоза.
Вопрос о том, что лучше: общая анестезия или локальная через люмбальную пункцию, не стоит. Каждая методика применяется в определенных ситуациях, для которых она и предназначена. Но объективно спинальная анестезия и безопаснее, и дешевле и имеет гладкий период «отхода» от наркоза.
к меню ↑
Когда применяется?
Действие спинальной анестезии достаточно мощное, а сама процедура хотя и сравнительно безопасна, но не лишена возможных осложнений. Поэтому применять ее нужно строго по показаниям, а там, где возможно, заменять более простыми и безопасными методиками (например, инъекцией местного анестетика подкожно).
Область проведения спинальной и эпидуральной анестезии
Спинальная анестезия делается при следующих ситуациях:
- Необходимость хирургического вмешательства в органах, располагающихся ниже уровня пупка.
- Проведение гинекологических операций у женщин или урологических манипуляций для мужчин.
- Необходимость в оперировании нижних конечностей (например, лечение варикоза или тромбофлебитов).
- Оперативное вмешательство на промежности.
- Устранение болей во время родов или кесарева сечения.
- В виде альтернативы иным способам обезболивания, если они не подходят из-за противопоказаний, имеющихся у конкретного пациента.
к меню ↑
Противопоказания
Спинальная анестезия имеет ряд относительных (обычно временных или таких, которые можно игнорировать) и абсолютных (чаще пожизненных, игнорировать нельзя) противопоказаний.
Спинальная анестезия разрешена при беременности
К абсолютным противопоказаниям относят:
- отказ пациента от процедуры;
- отсутствие нужных условий и/или оснащения для мониторинга за состоянием организма роженицы, во время анестезии и последующих хирургических манипуляций;
- наличие коагулопатии, лечение с помощью антикоагулянтов (непрямыми антикоагулянтами, низкомолекулярным гепарином) в течении последних 10-12 часов;
- инфекционные процессы в той области, где должна проводиться пункция;
- наличие у пациента внутричерепного повышения давления (гипертензии);
- наличие у пациента полной AV-блокады сердца, выраженный аортальный стеноз и других тяжелых заболеваний сердца.
к меню ↑
Отличия от эпидуральной анестезии
Спинальная анестезия напоминает эпидуральную анестезию: процедуры проводятся в одном месте месте. Но, несмотря на общую схожесть, две эти процедуры имеют существенные различия между собой.
Иглы для спинальной анестезии
Чем отличается эпидуральная анестезия от спинальной? Главные отличия вот в чем:
- В обоих случаях используется практически одинаковый набор для пункции, однако в случае со спинальной анестезией используется более тонкая игла для пункции.
- Доза анестезирующего препарата для спинальной анестезии намного меньше, чем в случае с эпидуральной. Кроме того, анестетик вводится ниже уровня спинного мозга в область, содержащую ликвор (спинномозговую жидкость).
Также следует учесть, что практически мгновенно после введения препарата в субдуральное пространство развивается чувство онемения ниже укола.
к меню ↑
Отличия от общей анестезии
Главные отличия спинальной анестезии от общей (наркоза) – меньшая вероятность осложнений после процедуры и более быстрое восстановление самочувствия. Также требований к проведению спинального наркоза меньше, чем к проведению общего.
Какой-либо гарантии от осложнений спинальной анестезии нет, но осложнения возникают при данной методике в несколько раз реже, чем при общем наркозе (особенно фатальные осложнения). Восстановление пациента происходит быстрее, и он уже в первые сутки после процедуры может самостоятельно передвигаться по палате.
Набор для спинальной анестезии
Такое возможно и в случае с общим наркозом, однако чаще пациенты перенесшие общий наркоз первые сутки «недееспособны» и нуждаются в длительном сне. Кроме того, после общего наркоза часто развивается тошнота, депрессия и нарушения когнитивных функций (временная забывчивость, невозможность сосредоточиться, апатия).
к меню ↑
Преимущества и недостатки метода
Как и всякая другая медицинская процедура, спинальная анестезия имеет ряд преимуществ и недостатков. Сразу нужно заметить, что преимуществ гораздо больше, нежели «промахов» процедуры.
Плюсы спинальной анестезии:
- болеутоляющий эффект достигается мгновенно;
- при обезболивании роженицы во время родов или кесарева сечения медикаменты не поступают в организм ребенка;
- техника проведения методики значительно проще, чем в случае эпидурального обезболивания;
- нет вероятности развития проблем с дыханием (вводимые анестетики не влияют на дыхательный центр);
- применяется гораздо меньшая дозировка анестетиков, чем при эпидуральном обезболивании.
Схема проведения спинальной анестезии
Минусы спинальной анестезии:
- во время процедуры возможно падение артериального давления, а после нее пациенты нередко жалуются, что болят ноги и/или появляются головные боли;
- обезболивающий эффект ограничен по времени, так как невозможно провести «дозаправку» во время операции (в отличие от эпидуральной методики);
- после процедуры может несколько недель сильно болеть спина в районе прокола (пункции).
к меню ↑
Как делается спинальная анестезия?
Как долго и как делают спинальную анестезию? Начать нужно с того, куда именно вводят лекарственные препараты. Вводит их врач в субарахноидальное пространство спинного мозга, так как именно здесь локализуются нервные ответвления, блокировка которых предотвращает болевые ощущения.
В большинстве случаев пункционный прокол делают между 2 и 5 поясничными позвонками. Предпочтительным местом является пространство между 2 и 3 позвонками. На итоговый выбор места прокола влияет анамнез пациента, в частности наличие болезней позвоночника, предыдущих операций на нем или травм.
Подготовка к проведению спинальной анестезии
Сколько по времени длится проведение спинального обезболивания? Обычно эта процедура занимает не более 15 минут.
к меню ↑
Что чувствует пациент?
Больно ли во время проведения спинальной анестезии? Частый вопрос пациентов, которым предстоит данная процедура. На самом деле в большинстве случаев особо болезненных ощущений во время процедуры пациент не испытывает.
Возможен легкий дискомфорт, который достаточно быстро (в течение нескольких минут) полностью проходит. После проведения спинального обезболивания ощущается покалывание в ногах.
Несмотря на то, что это вполне обычное состояние, расскажите о своих ощущениях анестезиологу, даже в том случае, если с легкостью можете их терпеть. Обращаясь к специалисту, не меняйте положения тела и не поворачивайте голову: во время манипуляции вы должны оставаться неподвижными.
к меню ↑
После спинальной анестезии: самочувствие, ощущения
После процедуры возможны различные дискомфортные ощущения. Большое количество пациентов жалуется на то, что первое время болит голова или спина. Как правило, боли умеренные, и не требуют принятия медикаментозных средств.
Иглы для спинальной анестезии при беременности
Полное восстановление чувствительности после процедуры происходит примерно через 2-4 часа после ее проведения. Конкретные сроки зависят от того, какой именно анестетик применялся (лидокаин, наропин, маркаин и так далее).
Когда можно вставать пациенту – решает наблюдающий врач. Самостоятельные попытки встать чреваты последствиями, поэтому принимая такое решение пациент должен предварительно спросить разрешения у врача.И на будущее нужно следовать всем рекомендациям врача, дабы избежать или минимизировать риски послеоперационных осложнений (связанных как с самой операцией, так и с проведенной анестезией).
к меню ↑
Возможные последствия
Обычно спинальная анестезия проходит достаточно гладко и без каких-либо осложнений. Тем не менее, риск развития побочных эффектов все же есть.
Чаще всего наблюдаются следующие нежелательные явления:
- Головные и спинные боли, боли в нижних конечностях (шанс развития – около 1%). Проходят обычно самостоятельно, без необходимости в приеме медикаментов.
- Падение артериального давления (шанс развития – около 1%). Эффект устраняют с помощью введения специальных препаратов внутривенно и обильным питьем.
- Задержка мочеиспускания (шанс развития – менее 1%). Не требует никакого лечения, проходит в течении суток самостоятельно.
- Неврологические расстройства (нарушения чувствительности, онемение, мышечные слабости или судороги). Возникают очень редкое (примерно в 0,01% случаев). Тактика их лечения зависит от тяжести и определенных нюансов, поэтому заблаговременно расписать тактику действий не представляется возможным.
Источник: https://osankino.ru/operacii/spinalnaya-anesteziya-spinnomozgovaya.html
Спинальная анестезия: самое важное о популярном обезболивании
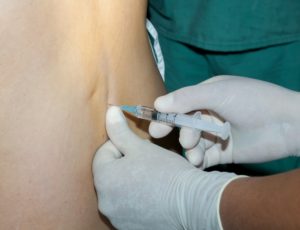
Один из часто применяемых видов обезболивания при операциях в нижней части тела пациента – это спинальная анестезия.
Так называется вид наркоза, позволяющий осуществлять хирургическое вмешательство ниже уровня пупка человеку, который в это время находится в сознании. Такой наркоз требует от врача-анестезиолога наличия опыта и компетентности.
Техника его проведения представляет собой процедуру, при которой с помощью специальной иглы в спинномозговой канал вводится анестезирующее вещество.
Спинальная анестезия – это методика, помогающая воздействовать на нервные корешки спинного мозга. Она полностью блокирует передачу нервных импульсов, поэтому пациенту во время оперативного лечения не больно.
Наркоз обеспечивается введением анестетика в позвоночник (в субарахноидальное пространство), что дает больному ощущение комфорта во время оперативного вмешательства.
Благодаря наркозу пациент избавляется от состояния паники и страха.
Анестезиолог проводит обезболивание
Показания для применения анестезии обширны, но делать ее можно только после тщательной подготовки больного и с его согласия.
Методика введения лекарственного вещества в позвоночник нуждается в сборе подробного анамнеза перед началом операции.
Только грамотная подготовка к процедуре сделает наркоз безопасным и надежным, исключив вероятность осложнений как во время его проведения, так и после него.
Особенности
Техника проведения спинномозговой анестезии отличается от других подобных процедур тем, что в ней используются ультратонкие иглы длиной около 130 мм, а диаметром меньше 1 мм.
Кроме того, спинальная анестезия делается чуть ниже уровня спинного мозга пациента.
Препарат, блокирующий нервные корешки, берется в небольшой дозе и направляется непосредственно в точку спинномозгового канала, где концентрируется спинномозговая жидкость.
Спинальная анестезия, как и любой другой наркоз, имеет как показания к применению, так и противопоказания. Делать вывод о том, назначать ли больному такой вид обезболивания, должен специалист-анестезиолог.
Воздействие на позвоночник можно осуществлять только после сбора полных сведений о состоянии здоровья пациента (физического и психического).
Обязательной является и правильная подготовка к данной операции, ответственность, за которую ложится на плечи больного.
Важно понимать, что не только врачи, но и больные вносят свою лепту в успех лечения. Если имеются показания для спинальной анестезии, пациент обязан подготовиться к процедуре с учетом требований и советов анестезиолога.Положение иглы при спинальной анестезии
Основная задача этого вида обезболивания – введение специального раствора-анестетика в ликвор (спинномозговая жидкость). Сколько доз препарата необходимо вводить, решается врачом в каждом случае индивидуально. Техника проведения операции подразумевает следующее поэтапное продвижение иглы:
- сквозь кожу и подкожную клетчатку;
- через ряд межпозвоночных связок;
- сквозь эпидуральную зону;
- через мозговую твердую оболочку.
Конечная цель иглы – это субарахноидальное пространство (спинномозговая прозрачная жидкость), которое окружает спинной мозг. Именно в спинномозговой зоне проходят крупные нервы, отвечающие за передачу болевого импульса.
Введенный в это пространство анестетик обеспечивает наркоз, путем блокировки нервных сигналов.
Такая методика делает нечувствительным лишь определенный регион тела пациента, который активен во время операции, но ему при этом нечувствителен и пациенту не больно.
Этапы проведения
Для выполнения операции по обезболиванию, анестезиолог использует особую иглу, шприц и анестетик местного действия.
Техника проведения процедуры требует, чтобы больной принял правильное положение тела. Оптимальный вариант – положение сидя.
Чтобы во время операции и после нее пациенту не было больно, он должен полностью следовать рекомендациям врача до того, как будет сделан наркоз и после него.
Правильное положение пациента при спинномозговой анестезии:
- желательно сидеть, но, можно и в положении лежа на боку;
- подборок необходимо приблизить к груди;
- спину следует сильно согнуть;
- согнутые в локтях руки должны лежать на коленях.
Положение пациента при проведении спинальной анестезии
Обратите внимание, что пока делается наркоз в позвоночник, пациенту необходимо оставаться абсолютно неподвижным. Только так можно избежать возможных осложнений во время и после проведения хирургической операции.
Спинальная анестезия проводится так:
- между позвонками поясницы определяется лучшее место для укола;
- процедуре обеспечивается стерильность (проводится обработка рук врача и поверхности кожи пациента);
- место укола обкладывается стерильными пленками;
- в 2 шприца набирается анестетик;
- первый шприц используется для обезболивания области, через которую будет осуществляться анестезия;
- второй шприц обеспечивает поступление раствора в спинномозговой канал.
Во время анестезии правильное положение пациента помогает удерживать помощник анестезиолога (медсестра). Такой наркоз осуществляется медленно и осторожно.
При соблюдении необходимых условий и предписанной техники проведения обезболивания, пациентам не больно. После завершения этой операции на позвоночник в месте укола накладывается повязка.
После этой процедуры больной сразу же укладывается на операционный стол в такое положение, которое удобно врачам-хирургам.
Показания
Благодаря спинальной анестезии можно выполнять операции в области промежности, на органах малого таза или нижних конечностях. В некоторых случаях такой наркоз имеет определенные преимущества – показания, которые следует учитывать ради благополучия пациента. Делать анестезию в спинномозговой жидкости через позвоночник можно людям разных возрастов.
Основные показания:
- при грыжесечении, гинекологических операциях и в урологии;
- при операциях на ногах и в промежности;
- подавление стрессовых реакций организма;
- в акушерстве.
Анестезиологическое пособие в родах
Если беременная женщина относительно здорова и здоров ее плод, показания для анестезии очевидны. Благодаря такому обезболиванию, рожать не больно, а сама женщина при этом участвует в процессе родов и слышит первый крик своего ребенка. Поэтому сегодня многие будущие мамы, если нет противопоказаний, настаивают на применении спинальной анестезии во время родов (кесарево сечения).
Дополнительные показания для применения спинальной анестезии – болезни легких, желудка и кишечника.
При этом анестезиолог учитывает применяемые в лечении, например, язвенной болезни двенадцатиперстной кишки препараты (Омез и др.).
Так, учитывая взаимодействие препарата Омез с анестетиком, врач определяет оптимальную дозу раствора для анестезии, предвидя, сколько времени продлится наркоз и как пациент будет от него отходить.
Противопоказания
Показания для проведения спинномозговой анестезии – это хирургические операции в нижней части туловища. Однако в некоторых случаях имеются противопоказания для применения анестезии в области позвоночника.
В каждом случае этот вопрос совместно решается анестезиологом и пациентом, или его представителями.
Большинство врачей, настаивает на применении спинальной анестезии в том случае, если можно обойтись без общего наркоза.
Существует 2 вида противопоказаний для данного вида обезболивания:
- относительные противопоказания;
- абсолютные противопоказания.
Относительные противопоказания можно определить следующим образом:
- эмоциональная и психологическая лабильность больного;
- наличие психических и неврологических патологий;
- олигофрения (низкий уровень интеллекта);
- некоторые сердечные заболевания;
- аномалии позвоночника;
- неизвестная продолжительность хирургической операции;
- гибель плода или наличие у плода пороков развития (в акушерстве);
- риск развития кровотечения.
Противопоказания абсолютные:
- категорическое несогласие пациента;
- отсутствие обязательных условий и оснащения;
- гипертензия (стойкое или эпизодическое повышение АД);
- инфекционные поражения кожи в области пункции;
- коагулопатия и другие нарушение свертывающей системы крови;
- ампутация конечностей;
- применение некоторых лекарств перед операцией (примером является несовместимость препаратов).
Преимущества спинальной анестезии
Почему спинальная анестезия набирает популярность?
Наркоз является искусственно вызванной потерей чувствительности. Человеку в состоянии такого онемения не больно и не страшно. Его телу обеспечивается неподвижное и удобное для хирургов положение, что повышает шансы на положительный исход операции. Пациенты, прошедшие через наркоз, свидетельствуют о том, что во время процедуры им не было больно.
Если имеются показания для такого обезболивания, нет необходимости делать общий наркоз. Техника осуществления этой анестезии проста и по силам каждому практикующему анестезиологу.
Опытный врач знает, как делать анестезию, сколько вводить анестетика и сколько времени будет длиться обезболивание.
Однако предсказать, как именно пациент будет отходить от наркоза не всегда можно, так как каждый отходит от него по индивидуальному сценарию.В отличие от общего наркоза, спинальная анестезия считается более щадящей. После нее большинство людей приходит в себя безболезненно. Показания к использованию данного обезболивания чаще всего обеспечивает больному отсутствие неприятных симптомов после наркоза.
В зависимости от ситуации, ориентиры-границы действия анестезии можно менять. Уровень обезболивания корректируется при помощи дозы, положения тела пациента и удельного веса анестетика.
Некоторые больные испытывают страх перед операцией, поэтому просят сделать им общий наркоз.
Однако зачем подвергать свой организм такой нагрузке, если этот вид анестезии является не менее эффективным, но менее стрессовым методом избавления от чувства страха и боли?
Источник: http://NarkoZzz.ru/anesthesia/spinalnaya-anesteziya.html
Спинальная анестезия
Каудальный, эпидуральный и спинномозговой наркоз, относятся к так называемой нейроаксиальной или центральной блокаде, которая методом местного обезболивания воздействует на спинной мозг и его корешки.
Наиболее всего распространена техника спинальной анестезии, которая применяется, в случае, оперативного вмешательства при грыжесечении, урологических и гинекологических операциях.
В данной статье рассмотрим, что такое спинальная анестезия, технику выполнения хирургической манипуляции, а также определим противопоказания и последствия спинальной анестезии.
Действие анестезии на позвоночник
Спинной мозг, располагающийся в позвоночном канале, является одним из важнейших сегментарных элементов центральной нервной системы. Внутри органа, заканчивающегося на уровне L2 позвонка, находится полостная спинномозговая жидкость, в которую вводятся специальные фармакологические лекарственные препараты для спинальной анестезии.
Местный анестетик, например, Наропин, введенный в спинной мозг, смешиваясь с жидкостным содержанием, вызывает блокировку нервных корешков в пределах спинномозгового пространства. Другими словами, начинает действовать спинальный наркоз.
Местный анестетик (Наропин) начинает последовательно отключать волокна или нервный путь, который отходит от центра спинного мозга:
- Вначале спинной наркоз действует на преганглионарные симптоматические волокна, которые расположены между грудным и поясничным отделом позвоночника. Цель: расширить сосуды. Побочные действия: падение артериального давления и температурное повышение дермы.
- Следующая мишень анестетика – это волокна температурной чувствительности. Происходит охлаждающее, а затем тепловое воздействие.
- Третий этап действия наркоза – это волокна эпикритической боли. Наропин провоцирует протопатический болевой синдром.
- Заключительный этап действия анестезии – это блокировка иннервации внутренних анатомических органов, при которой снижается их поверхностная, глубокая, вибрационная и проприорецепционная чувствительность.
Так, выглядит действие, и техника проведения анестезирующего лекарственного препарата в спинномозговой канал позвоночного столба.
Часто задаваемые вопросы до и после операции:
- Больно ли делать спинномозговую пункцию (анестезию) – cовременные фармакологические лекарственные средства позволяют обеспечить полную блокировку чувствительности системных органов жизнедеятельности.
- Сколько стоит регионарное обезболивание – всё зависит от степени сложности клинической патологии, места проведения оперативного вмешательства и квалификации специалиста.
- Может ли болеть спина после операции – спина должна болеть обязательно в течение 2-3 дней, так как нервные окончания возвращают свою рефлекторную чувствительность.
- Что лучше «спиналка» или общий наркоз – выбор между спинальным топографическим обезболиванием и общим наркозом, определяется по ряду медицинских показаний.
Что делать, если болит голова после спинальной анестезии – ответ на этот вопрос вы найдёте после прочтения данной статьи.
Противопоказания и предоперационная подготовка
Местная спинномозговая анестезия проводится ниже грудной диафрагмы, и лишь в том случае, когда существуют объективные причины, исключающие общий наркоз.
Внимание! Перед началом хирургической манипуляции, лечащий врач обязан объяснить пациенту о целесообразности оперативного вмешательства, пояснить какой наркоз лучше, и к каким возможным осложнениям и последствием должен быть готов человек после операции.
К относительным противопоказаниям осуществления оперативного вмешательства относятся:
- сердечная недостаточность и ишемия сердца;
- гиперчувствительность нервной системы;
- головная боль;
- септические состояния;
- гиповолемия;
- кахексия.
Абсолютные противопоказания к спинальной анестезии:
- психические заболевания;
- воспалительная патология в зоне пояснично-крестцового отдела позвоночника;
некоррегированная гиповолемия; - гнойные заболевания кожи в поясничной зоне;
- тяжелая форма анемии;
- ярко выраженный кифоз, сколиоз и прочие аномальные состояния позвоночника;
внутричерепная гипертензия; - аллергическая реакция на местные анестетики.
Кроме того, спинальную анестезию не рекомендуется проводить людям с хроническими заболеваниями сердечно-сосудистой системы, больным сахарным диабетом, пациентам старше 65 лет, и людям с гипертонической патологией.
Важно знать, что наиболее весомым аргументом к противопоказаниям спинальной анестезии является нежелание пациента подвергаться такому методу обезболивания.
Перед началом операции необходима психогенная подготовка пациента.
За полчаса до оперативного вмешательства, чтобы купировать боль в спине, человеку внутримышечно вводятся наркотические, антигистаминные и седативные фармакологические средства.Как правило, подкожный укол в спину – это 20% раствор кофеина и 0,05% раствор дигидроэрготамина, который усиливает венозный возврат в кровяных сосудах.
Техника оперативного вмешательства
Спинномозговая пункция пациенту производится в положении сидя или лёжа на боку, чтобы колени были максимально прижаты к грудной клетке. Перед тем как вводится спинальная игла, кожа спины дважды обрабатывается антисептическим средством или спиртом.
Не рекомендуется использовать раствор йода, так как он может попасть в подпаутинное пространство, и вызвать асептический арахноидит. После обезболивания участка пункции, при реакционном отсутствии чувствительности, вводится 0,25–0,5% раствора новокаина. Спинальные иглы для спинномозговой пункции подбираются в индивидуальном порядке.
После прокалывания жёлтой спинномозговой связки, извлекается мандрен, и дальнейшее продвижение иглы доводится до прокалывания твердой спинномозговой оболочки, с целью внедрения в полостной канал позвоночника. Истечение ликвора из павильона иглы – это признак точного попадания в субарахноидальное пространство.
По усмотрению хирурга также анестетик (Наропин) можно доставить парамедианным способом. Однако существует риск попадания иглы в брюшную область при малейшем отклонении от траектории движения.
Послеоперационный период
После операции с применением спинномозговой пункции возможны различные ухудшения общего состояния пациента. Прежде всего – это головная боль после спинальной анестезии. Такое состояние считается нормальным, так как местный анестетик (Наропин) оказывает остаточное действие.
Пациенту не следует паниковать, что после наркоза болит голова. В течение 4-5 часов после операции, при условии нормализации артериального давления, и в состоянии покоя, головная боль исчезнет. Следующая жалоба пациента – это то, что у него болит спина после спинальной анестезии.
Причина такого состояния заключается в следующем. Все нервные волокна под действием местной анестезии были заблокированы. Однако после спинального наркоза они восстанавливают свою прежнюю чувствительность, что и является причиной болевого синдрома в спине.Как правило, пациенту при таком состоянии вводят обезболивающие фармакомпоненты. К прочим осложнениям при спинальной анестезии относят:
- Спинальная гематома.
- Снижение или повышение артериального и внутричерепного давления.
- Тошнота и рвотный рефлекс.
- Снижение частотных сокращений сердца (аритмия).
О любых чувствах дискомфорта и болезненных ощущениях необходимо оповещать обслуживающий медицинский персонал.
Спинальная анестезия (СА) в акушерской практике
В настоящее время метод СА очень часто применяется при родовспоможении. Местная анестезия при родах обладает рядом преимуществ, в сравнении с общим наркозом при операции кесарева сечения.
Спинальная анестезия при кесаревом сечении лишена таких неприятных осложнений, как аспирация желудочного содержимого, интубационных трудностей в трахеи и т. д.
Немаловажным показателем является то, что при спинальной анестезии при кесаревом сечении коэффициент риска летального исхода значительно снижет, чем при регионарном и/или общем наркозе. Кроме того, после операции кесарева сечения под СА, новорожденные (по шкале Апгара) менее подвержены депрессии дыхания.
У будущих мам может возникнуть вопрос, опасен ли наркоз в позвоночник при операции? Последствия, осложнения и дальнейшее послеоперационное лечение полностью зависят от индивидуальных физиологических особенностей роженицы и квалификации обслуживающего медперсонала.
Какие же подводные камни можно ожидать в послеоперационный период? Прежде всего, не следует опасаться за здоровье ребенка. Любой квалифицированный специалист проведет оперативное вмешательство максимально качественно без угрозы здоровья малыша.
Что касается женского организма, то медицинские работники готовы к «встрече» со следующими проблемами:
- Свести до минимума риск инфекционного заражения, соблюдая строгие правила асептики.
- Возникающие сильные головные боли после спинальной анестезии – это результат снижения тонуса гладкой мускулатуры в стенках кровеносных сосудов, ведущих к ухудшению кровоснабжения. В этом случае предусмотрено терапевтическое лечение, повышающее или понижающее артериальное давление. Сколько будет длиться постпункционная головная боль, зависит от физиологии и сопутствующих клинических состояний пациента.
- Поскольку вегетативные нервные волокна пояснично-крестцовой зоны восстанавливаются в последнюю очередь, пациенты жалуются на задержку мочеиспускания. Однако при переполненном и болезненно растянутом мочевом пузыре требуется соответствующее лечение – катетеризация.
Особую опасность представляет так называемый тотальный спинальный блок, лечение которого требует максимального внимания и собранности специалистов. Патология возникает в результате неправильного интератекального введения анестезирующего средства.
У пациента возникает потеря чувствительности или слабость в руках и ногах, появляется затрудненность дыхания и даже возможна потеря сознания. Стоит хоть сколько-нибудь промедлить и вовремя не начать реанимационные мероприятия, человека ожидает летальный исход.
Алгоритм медицинских действий неотложной помощи при тотальном спинальном блоке:
- Реанимационные мероприятия сердечно-лёгочной системы.
- Искусственная вентиляция лёгких 100% кислородом.
- Немедленное введение внутривенной инфузионной нагрузки, чтобы избежать остановки сердца.
- Искусственная вентиляция проводится до полного разрешения проблемы.
Таким образом, подводя итоги из повседневной клинической практики, можно констатировать, что спинальный наркоз, как вид регионарной анестезии, имеет как и безусловные преимущества, так и определенные недостатки перед общим обезболиванием при оперативном вмешательстве. Стоит отметить, что регионарное обезболивание – это вид медицинского искусства, который, к сожалению, не многим анестезиологам доступен. Поэтому свободный выбор анестезирующего средства должен оставаться за пациентом.
(4 3,50 из 5)
Загрузка…
Источник: https://MoiPozvonochnik.ru/otdely-pozvonochnika/pozvonochnik/spinalnaya-anesteziya


