Ренин повышен альдостерон повышен
Содержание
Опасность вторичного гиперальдостеронизма
Гиперальдостеронизм – заболевание, которое возникает при нарушении секреции коры надпочечников, в частности, вторичный гиперальдостеронизм возникает при нарушении сердечной деятельности, которые и провоцирует гормональный сбой.
При этом гормон альдостерон, который вырабатывается надпочечниками, и ренин, который секретируется в почках, начинают вырабатываться с нарушениями.
За что отвечают альдостерон и ренин?
Два вещества, производимые почками и влияющими на водно-солевой обмен и, как следствие, на сердечно-сосудистую деятельность — это гормон альдостерон и фермент ренин.
Они находятся в прямой зависимости друг от друга и нарушение в синтезе одного вещества, ведет к нарушению секреции другого. В работе гормона альдостерона необходим не только ренин, но и ангиотензин.
Работа системы трех веществ влияет на регуляцию артериального давления, а также на водный баланс всего организма. Анализ на гормон надпочечников и фермент почек сдается одновременно.В норме уровень ренина должен соответствовать 4,5 — 46 мкМЕ/мл, а альдостерона — 26 — 316 пг/мл.
Формы гиперальдостеронизма
В эндокринологии различают несколько типов данного расстройства:
- первичный;
- вторичный;
- вненадпочечниковый;
- ложный.
При этом первичный возникает в ответ на патологию паренхимы коры надпочечников. Тогда как вторичный гиперальдостеронизм возникает, как компенсация при болезнях сердца или почек.
При первичной форме, которая протекает при пониженном уровне ренина, можно подозревать возникновение опухолевого процесса в области почек и надпочечников.
В 65% всех случаях первоначальный гиперальдостеронизм поражает прежде всего женщин детородного возраста.
Рекомендуем узнать: Изменение работы органа – гиперплазия надпочечников
Вторичный альдостеронизм всегда протекает при повышенном уровне ренина в крови, при этом он развивается на фоне заболеваний внутренних органов, которые приводят к избыточной работе надпочечников.
Очень редко при нарушении функции яичников или щитовидки может возникнуть вненадпочечниковая форма заболевания коры надпочечников.
Причины первичного гиперальдостеронизма
Различают несколько провоцирующих факторов развития первичной формы недуга:
- Синдром Конна на фоне альдостеромы железы.
- Двусторонняя гиперплазия эндокринного органа диффузного или узелкового типа.
- Наследственная форма, характеризующаяся нарушением в ферментном составе синтеза надпочечников.
- Злокачественные опухоли надпочечников.
Во всех случаях возникает раздражение стенок сосудов, что понижает их сопротивляемость току крови и приводит к нарушению гемодинамики.
Кроме того, возникает гипогликемия, которая ведет к дистрофии мышечной массы, в том числе и паренхимы почек.
Причины вторичного гиперальдостеронизма
Заболевание возникает по причине следующих заболеваний:
- сердечной недостаточности;
- гипертонии;
- цирроза печеночной ткани;
- дисплазии и стеноза почечных сосудов;
- нефротического синдрома;
- почечной недостаточности.
Помимо системных заболеваний вторичный альдостеронизм могут вызвать такие причины, как неконтролируемая диарея, возникшая на фоне отравления, или чрезмерное голодание.
На развитие данной патологии могут повлиять также чрезмерное употребление диуретиков или гормональных средств.
Симптомы первичной формы
Основным расстройством при первичной форме недуга становится нарушение водно-натриевого баланса, в следствие задержки солей в крови.
Это вызывает ряд симптомов:
- гипертония;
- мигрени;
- боль в зоне сердечной мышцы;
- стенокардия;
- нарушение работы хрусталика глаза, снижение зрения.
Другое расстройство, которое возникает на фоне гиперсинтеза альдостерона — это недостаток калия в крови пациента.
Он проявляется следующими принципами:
- постоянная слабость;
- частая утомляемость;
- парестезии;
- судорожные состояния;
- псевдопараличи;
- нефропатия.
Наиболее серьезными симптомами считаются дистрофия сердечной мышцы и нефрогенный несахарный диабет. При сохранении функций сердечной системы отечности не бывает.
Симптомы вторичной формы
Вторичный гиперальдостеронизм проявляется следующими симптомами:
- повышенное артериальное давление;
- ишемия почечной ткани;
- кровоизлияния в глазное дно;
- нейроретинопатия;
- возникновение отечности конечностей, лица.
Но даже при ярких клинических показателей этого недуга признаков заболевания может не возникнуть.
Диагностика
Все типы гиперальдостеронизма требуют проведения тщательной дифференцированной диагностики.
При этом альдостеронизм вторичный нуждается в проведении исследования и установления причин, которые его вызвали.
Вначале производят следующие обследования:
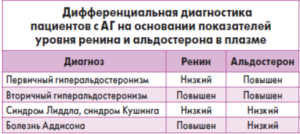
При первичном гиперальдостеронизме наблюдаются следующие показатели:
- повышенная секреция альдостерона;
- понижение выработки ренина;
- высокий показатель их соотношения;
- понижение уровня калия;
- повышение уровня натрия.
Вторичный гиперальдостеронизм характеризуется повышенным уровнем ренина в крови.
Для того, чтобы наверняка определиться с формой заболевания, надо провести следующие тесты:
- проба на спиронолактон;
- проба на гипотиазид;
- «маршевая» проба;
- исследование генома.
При возникновении гиперальдостеронизма, который поддается коррекции при помощи глюкокортикоидов, проводят пробное лечение Преднизолоном. Если возникает положительная динамика, то лечение продолжают повышенными дозами.
При выявлении основного заболевания, которое вызвано вторичным альдостеронизмом, проводят следующую диагностику:
- Ультразвуковое исследование коры надпочечников.
- Исследование при помощи радиоактивного йода.
- Магнитно резонансную томографию.
- Компьютерную томографию.
- Селективную венографию с изучением количества гормонов надпочечников в крови.
- ЭКГ сердца.
- Исследование состояния почечных артерий.
Помимо инструментальных способов диагностики проводится также исследование крови на биохимию, что является подтверждающим методом диагностирования.
Лечение
Для назначения метода терапии необходимо провести обследование пациента по следующим направлениям:
- эндокринологии;
- кардиологии;
- нефрологии;
- офтальмологии.
Вторичный альдостеронизм лечится по определенному алгоритму, который предполагает в первую очередь диагностирование и лечение основного заболевания, а во вторую — проведение мероприятий по нормализации гормонального статуса пациента.
Применяется различная тактика устранения недуга, в частности:
- При первичной форме недуга назначается операция по удалению опухоли надпочечников. Перед хирургическим вмешательством, а также для устранения гиперплазии паренхимы надпочечников, назначают Спиролактон или Амилорид.
- Если вторичный альдостеронизм возникает на фоне сердечной недостаточности, то для его лечения используют препараты ингибиторов альдостерона, например, Верошпирон. Они являются блокаторами секреции надпочечникого гормона и приводят в норму высокий уровень альдостерона в крови.
- Для лечения расстройства надпочечников, которое возникло на фоне почечной недостаточности прежде всего приводят в норму ферменты, вырабатывающиеся почками, а затем повышают ренин и уменьшают уровень альдостерона.
Вторичный альдостеронизм, который возникает на фоне стеноза почечных артерий, лечится при помощи реконструирования пораженного сосуда оперативным методом.
Профилактика
В виде профилактических мер, которыми предотвращают возникновение гиперальдостеронизма и его симптомов, можно использовать следующие методы:
- Ограниченное использование соли в рационе питания.
- Высококалиевую диету.
- Применение витаминно-минеральных комплексов с повышенным содержанием калия.
- Постоянное наблюдение у специалистов.
- Регулярное применение назначенных лекарственных средств.
В меры профилактики также входит соблюдение режима работы и отдыха, а также предотвращение голодания.
Прогноз течения заболевания
При гиперальдостеронизме и его адекватном лекарственном лечении и своевременным проведением хирургического вмешательства прогноз для людей, страдающих данным недугом достаточно благоприятный.
Исключение составляют пациенты с онкологическим поражением коры надпочечников.
Источник: https://EndokrinnayaSistema.ru/nadpochechniki/vtorichnyj-giperaldosteronizm.html
Гормон ренин и анализ крови для его определения

Показаниями для исследования содержания ренина в плазме крови чаще всего является тяжелая артериальная гипертензия. Ее не удаётся контролировать обычными гипотензивными препаратами. Также целесообразно пройти анализ при нарушении мозгового кровообращения, выраженном снижении калия в крови, обнаружении увеличения надпочечников на УЗИ.
Повышение гормона альдостерона может быть связано с синдромом Конна. При его развитии в надпочечниках обнаруживают опухоль, которая усиленно выделяет альдостерон или способствует разрастанию коркового слоя (гиперплазии). Такое состояние называется первичным альдостеронизмом, активность ренина при нём низкая.
Если надпочечники в норме, а альдостерон повышен из-за усиленной продукции ренина почками, то гиперальдостеронизм называется вторичным.
Симптоматика у этих болезней одинаковая, но подходы к лечению различные.
Для того, чтобы провести дифференциальную диагностику, нужно определить одновременно уровень ренина, альдостерона, кортизола. Для полного обследования может понадобиться и исследование:
- почечного и печеночного комплекса (биохимия крови);
- адренокортикотропного гормона гипофиза;
- содержания общего белка и альбумина;
- анализов мочи;
- почек, печени и надпочечников в ходе ультразвукового сканирования;
- электролитов крови;
- скорости фильтрации мочи.
Подготовка к сдаче анализа:
- За 1,5-2 месяца отменить «Верошпирон» («Спиронолактон») по рекомендации врача.
- За 20 дней исключить применение ингибиторов фермента, превращающего ангиотензин 1 в активную форму (ингибиторы АПФ), антагонистов ангиотензина 2 и мочегонных.
- За 3 недели больной переходит на бессолевую диету.
- За 24 часа запрещается алкоголь.
- За 2 часа до визита в лабораторию не разрешается заниматься физической работой или деятельностью, требующей эмоционального напряжения.
- За полчаса до теста рекомендуется сохранять полный покой.
ренина меняется в гормональном и вертикальном положении. Поэтому вначале пациенту нужно лечь на кушетку на 30 минут, у него берут кровь из вены, а через 3 часа после нахождения в вертикальном положении необходимо повторно взять материал.
Средними физиологическими параметрами в положении лежа является 2,8-39,8 мкме/мл, а в вертикальном положении (стоя или сидя) диапазон нормальных значений – от 4,4 до 46 единиц. При интерпретации полученных данных учитывают:
- Для пожилых пациентов допустимо снижение ренина.
- Если больной не выполнил условия подготовки к тесту, то данные нельзя считать достоверными.
- При беременности норма определяется индивидуально на основании нескольких измерений, допускается повышение и ренина, и ангиотензина.
- Врач может рекомендовать повторить анализ при сомнительных показателях или дополнить его другими методами диагностики.
Причины повышенных значений:
- Снижение объема жидкости в сосудах: отёки, скопление в грудной или брюшной полости при сердечной недостаточности с застойными явлениями, нефрите.
- Сужение сосудов почек. Низкий кровоток является сигналом для выброса ренина, причиной может быть анатомический дефект и атеросклероз.
- Острый гломерулонефрит – воспаление ткани почек на фоне аутоиммунного или инфекционного процесса, сопровождается снижением фильтрации мочи и возрастанием образования ренина.
- Поликистоз почек – формирование мелких полостей, заполненных серозной жидкостью.
- Артериальная гипертензия, в том числе и при феохромоцитоме (опухоль надпочечников).
- Дефицит жидкости и натрия.
- Правожелудочковая недостаточность.
- Цирроз печени.
- Низкая функция надпочечников – болезнь Аддисона.
- Опухоли нервной ткани (нейробластома), почек, кровеносных сосудов.
При отсутствии заболеваний небольшие отклонения от нормы корректируются диетой с содержанием соли до 6-8 г в день и объемом свободной жидкости до 1,5 литра в сутки. Если высокий ренин плазмы вызван заболеваниями почек, печени, надпочечников, артериальной гипертензией, то врач рекомендует обычно такие препараты:
- Бета-блокаторы: «Атенолол», «Небилет», которые тормозят продукцию гормона.
- Ингибиторы АПФ: «Престариум», «Капотен», которые не дают превращаться ангиотензину 1 в активную форму, снижают секрецию альдостерона.
- Ингибитор вазопептидаз «Ванлев» – новая группа медикаментов, блокирующих АПФ, повышает активность сосудорасширяющих соединений, расслабляют почечные артерии, уменьшает скорость образования ренина.
- Блокаторы рецепторов к ангиотензину «Лозартан», «Апровель», которые препятствуют конечным эффектам ангиотензина 2, снижают сосудистый тонус, давление и выработку альдостерона, повышают выведение жидкости и натрия.
Причины пониженных значений:
- введены большие дозы мочегонных;
- пациенты употребляют повышенное количество натрия хлорида с пищей;
- сахарный диабет;
- синдром Конна;
- гиперплазия надпочечников;
- острая недостаточность функции почек;
- артериальная гипотония;
- болезнь Кушинга;
- аутоиммунные воспалительные процессы;
- передозировка препаратов из группы бета-блокаторов, других гипотензивных средств.
Читайте подробнее в нашей статье об анализе крови на ренин.
Показания к определению ренина в крови
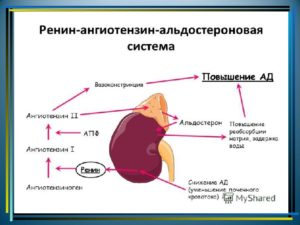
Ренин считается гормоном, хотя в отличие от истинных гормональных соединений действует не на органы, а на белок, который находится в крови. Образуется почечными клубочками и в дальнейшем поступает в кровеносное русло. Его роль состоит в помощи превращения ангиотензиногена в ангиотензин 1. Этот протеин в свою очередь трансформируется в ангиотензин 2 с мощным сосудосуживающим эффектом.
Под действием последнего гормона надпочечники синтезируют альдостерон, обладающий следующими свойствами:
- Задерживает воду и натрий в организме.
- Приводит к гипертонии.
- Ускоренно выводит калий.
- Повышает выделение мочи.
- Вызывает сильную слабость при повышенном уровне.
- Ускоряет сердечный ритм.
Показаниями для исследования содержания ренина в плазме крови чаще всего является тяжелая артериальная гипертензия. Её не удается контролировать обычными гипотензивными препаратами. Также целесообразно пройти анализ при нарушении мозгового кровообращения, выраженном снижении калия в крови, обнаружении увеличения надпочечников на УЗИ.
Рекомендуем прочитать статью о болезнях надпочечников. Из нее вы узнаете о том, какие могут быть болезни надпочечников, их гиперфункции и гипофункции, причинах болезней надпочечников, а также о симптомах у детей, женщин и мужчин.
А здесь подробнее о гормоне адреналин.
Когда еще нужен альдостерон
Повышение этого гормона может быть связано с синдромом Конна. При его развитии в надпочечниках обнаруживают опухоль, которая усиленно выделяет альдостерон или вызывает разрастание коркового слоя (гиперплазию). Такое состояние называется первичным альдостеронизмом, активность ренина при нём низкая.
Если надпочечники в норме, а альдостерон повышен из-за усиленной продукции ренина почками, то гиперальдостеронизм называется вторичным.
Симптоматика у этих болезней одинаковая, но подходы к лечению разные. Для того, чтобы провести дифференциальную диагностику, нужно определить одновременно уровень ренина, альдостерона и кортизола.
Для полного обследования может понадобиться исследование:
- Почечного и печёночного комплекса (биохимия крови).
- Адренокортикотропного гормона гипофиза.
- Содержания общего белка и альбумина.
- Анализов мочи.
- Почек, печени и надпочечников в ходе ультразвукового сканирования.
- Электролитов крови.
- Скорости фильтрации мочи.
Подготовка к сдаче анализа
Для точного определения ренина важно задолго до обследования начать подготовку:
- За 1,5-2 месяца отменить «Верошпирон» («Спиронолактон») по рекомендации врача.
- За 20 дней исключить применение ингибиторов фермента, превращающего ангиотензин 1 в активную форму (ингибиторы АПФ), антагонистов ангиотензина 2 и мочегонных.
- За 3 недели больной переходит на бессолевую диету, все блюда готовятся без соли, остальной рацион остается неизменным.
- За 24 часа запрещается алкоголь.
- За 2 часа до визита в лабораторию не разрешается заниматься физической работой или деятельностью, требующей эмоционального напряжения.
- За полчаса до теста рекомендуется сохранять полный покой.
Важной особенностью исследования является то, что содержание ренина меняется в горизонтальном и вертикальном положении. Поэтому вначале пациенту нужно лечь на кушетку на 30 минут, у него берут кровь из вены, а через 3 часа после нахождения в вертикальном положении повторено необходимо взять материал.
Показатели у мужчин и женщин в норме
Средними физиологическими параметрами в положении лежа является 2,8-39,8 мкме/мл, а в вертикальном положении (стоя или сидя) диапазон нормальных значений – от 4,4 до 46 единиц. В лаборатории для исследования может применяться свой метод, поэтому на бланке результатов всегда указывают показатели нормы.
При интерпретации полученных данных учитывают:
- Для пожилых пациентов допустимо снижение ренина.
- Если больной не выполнил условия подготовки к тесту, то данные нельзя считать достоверными.
- При беременности норма определяется индивидуально, на основании нескольких измерений, допускается повышение и ренина, и ангиотензина.
- Врач может рекомендовать повторить анализ при сомнительных показателях или дополнить его другими методами диагностики.
Причины повышенных значений
Ренин в крови возрастает при следующих нарушениях:
- Снижение объема жидкости в сосудах: отёки, скопление в грудной или брюшной полости при сердечной недостаточности с застойными явлениями, нефрите.
- Сужение сосудов почек. Низкий кровоток является сигналом для выброса ренина. Причиной может быть анатомический дефект и атеросклероз.
- Острый гломерулонефрит: воспаление ткани почек на фоне аутоиммунного или инфекционного процесса. Он сопровождается снижением фильтрации мочи и возрастанием образования ренина.
- Поликистоз почек: формирование мелких полостей, заполненных серозной жидкостью.
- Артериальная гипертензия, в том числе и при феохромоцитоме (опухоль надпочечников). Высокое давление внутри почек нарушает их структуру, способствует выведению солей натрия, в ответ повышается активность альдостерона и ренина.
- Дефицит жидкости и натрия.
- Правожелудочковая недостаточность.
- Цирроз печени.
- Низкая функция надпочечников – болезнь Аддисона.
- Опухоли нервной ткани (нейробластома), почек, кровеносных сосудов.
Смотрите на видео общий обзор ренин-ангиотензин-альдостероновой системы:
Как понизить активный ренин
При отсутствии заболеваний небольшие отклонения от нормы корректируются диетой с содержанием соли до 6-8 г в день и объемом свободной жидкости до 1,5 литра в сутки. Если высокий ренин плазмы вызван заболеваниями почек, печени, надпочечников, артериальной гипертензией, то врач рекомендует обычно такие препараты:
- Бета-блокаторы: «Атенолол», «Небилет». Они тормозят продукцию гормона.
- Ингибиторы АПФ: «Престариум», «Капотен». Не дают превращаться ангиотензину 1 в активную форму. Снижают секрецию альдостерона.
- Ингибитор вазопептидаз «Ванлев»: новая группа медикаментов, блокирующих АПФ. Повышают активность сосудорасширяющих соединений, расслабляют почечные артерии, уменьшают скорость образования ренина.
- Блокаторы рецепторов к ангиотензину: «Лозартан», «Апровель». Препятствуют конечным эффектам ангиотензина 2. Снижают сосудистый тонус, давление и выработку альдостерона, повышают выведение жидкости и натрия.
Причины пониженных значений
Низкий ренин обнаруживают у пациентов, которым были введены большие дозы мочегонных, или они употребляют повышенное количество натрия хлорида с пищей. С низким ренином протекают:
- Сахарный диабет.
- Синдром Конна.
- Гиперплазия надпочечников.
- Острая недостаточность функции почек.
- Артериальная гипотония.
- Болезнь Кушинга.
- Аутоиммунные воспалительные процессы.
- Передозировка препаратов из группы бета-блокаторов, других гипотензивных средств.
Рекомендуем прочитать статью об адреногенитальном синдроме. Из нее вы узнаете о причинах адреногенитального синдрома, механизме развития, симптомах у девочек и мальчиков, формах врожденной патологии, а также о
скрининге и лечении адреногенитального синдрома.
А здесь подробнее о гормоне соматотропин.
Ренин в норме образуется почками в ответ на снижение давления крови. Он участвует в образовании ангиотензина 2, сужающего сосуды, и альдостерона, задерживающего натрий и воду. При первичном гиперальдостеронизме уровень гормона снижается, это помогает отличить болезнь Конна от вторичного процесса. Также по его изменениям можно заподозрить патологию почек и надпочечников.
Для правильной диагностики важна подготовка. Часто ренин плазмы определяют вместе с альдостероном, а также рекомендуют и дополнительные исследования.
Источник: https://endokrinolog.online/renin-analiz-krovi/
Альдостерон — что это такое, нормы, причины повышения

22.07.2018
Гормон альдостерон — это вещество минералокортикоидного происхождения. Оно необходимо для контроля за водно-электролитным балансом и гемодинамикой.
Гормон образуется в надпочечниках (железа эндокринной секреции) и поступает в кровяное русло. Синтез его начинается при его недостатке в организме. Если он в избытке, его продукция уменьшается. Для его исследования проводят забор крови из вены.
После этого обращаются к врачу, чтобы узнать про альдостерон, что это такое.
Что такое альдостерон и какова его роль
Чтобы узнать за что отвечает гормон, нужно знать механизм его развития. Существует ренин-ангеотензиновая система и гормон ангиотензин 2, которые управляют концентрацией альдостерона. Другой механизм, по которому он изменяется — повышение или уменьшение числа калия, магния и натрия.
К важным функциям альдостерона относятся:
- Смена проницаемости почечных клеток для аминокислот.
- Переход натрия и жидкости из сосудов в ткань.
- Выведение калия из организма. Задержка натрия и хлора . Это способствует уменьшению артериального давления.
- Стабилизация количество крови в сосудах.
Альдостерон транспортируется по организму, образуя связь с альбумином. Конечная его станция — печень, там он преобразуется в неактивное вещество, поступает в мочу и выводится вместе с ней.
Анализ крови на содержание гормона
Кровь на альдостерон исследуют при подозрении на гиперальдостеронизм, опухоли, а также при нарушении органов, которые приводят к изменению числа гормона (альдостеронпения), и при уменьшении его уровня.
Для исследования берут кровь из вены утром натощак. Разрешено только пить воду. Из него выделяется сыворотка, которая обрабатывается лаборантом на полуавтоматическом анализаторе. Используемый метод — иммуноферментный анализ крови. Для него нужна только сыворотка крови.
Подготовка к забору материала для анализа
Для того чтобы тест на определение альдостерона получился достоверным, необходимо придерживаться правил, с помощью которых можно определить точное количество гормона:
- придерживаться диеты: уменьшить потребление продуктов, содержащих натрий, исключить соль;
- избегать стрессов, сильной усталости, больших физических нагрузок, которые приведут к увеличению давления и изменению количества выделяемого гормона в сосудах;
- за неделю до исследования отменить прием лекарственных средств (особенно это касается гормонов, препаратов, регулирующих внутрисосудистое давление, мочегонных);
- если в день сбора крови у пациента выявляется воспаление, тест переносят.
Для подтверждения диагноза используют дополнительные методы: анализ мочи на гормоны, КТ и МРТ органов, биохимия крови.
Норма альдостерона для мужчин и женщин
альдостерона в крови, полученное после проведения анализа, зависит от положения, в котором производился забор внутрисосудистой жидкости. Если человек лежал, число уменьшается, потому что давление внутри сосудов уменьшается.
Уровень предела гормона у женщин выше, чем у мужчин. Нормальные значения уровня альдостерона:
- у мужчин 100-350 пмоль/л;
- у женщин норма 100-400 пмоль/л.
Повышенный гормон альдостерон
В медицинской практике гиперальдостеронизмом называется явление, когда альдостерон повышен. Уменьшение его количества — гипоальдостеронизм. Такие состояния появляются у женского и мужского пола любого возраста.
Повышение уровня альдостерона развивается при разрастании коры надпочечников. Если у нее формируется больше ткани, она продуцирует увеличенное количество гормонов и ферментов.
Состояние сопровождается уменьшением уровня калия в крови (гипокалиемия), гипертонией (повышением артериального давления).Эти состояния вызваны нарушением водно-солевого баланса, которое приводит к изменению соотношения электролитов. Усиленный вывод калия с уриной сопровождается отеками из-за задержки воды внутри организма. Начинаются дистрофические изменения почек, мышц.
Причины повышения альдостерона
Гиперальдостеронемия наблюдается по физиологическим и патологическим показателям. Отличие в том, что после отмены причины, вызвавшей физиологический подъем, гормон придет в норму.
Причины физиологической альдостеронемии наблюдаются в следующих случаях:
- во время беременности;
- частая рвота при беременности;
- овуляция в лютеиновой фазе;
- употребление гормональных контрацептивов и других средств гормонального происхождения;
- постоянная диета, содержащая низкое количество натрия.
К патологическим причинам относятся:
- Генетические нарушения, приводящие к врожденному заболеванию (синдром Конна). На коре надпочечников образуется опухоль доброкачественного характера. Под ее влиянием нарушается водно-солевой баланс (меняется соотношение натрия и калия).
- Разрастание надпочечников, что приводит к чрезмерной гиперальдостеронемии.
- Развитие заболеваний сердечно-сосудистой системы, которые приводят к изменению давления: сердечная недостаточность, артериальная гипертензия (повышение сосудистого давления), атеросклероз, ишемия (сужение) сосудов органов).
- Заболевания щитовидной железы, вызывающие дефицит йода.
- Заболевания почек: недостаточность функции почек, гломерулонефрит.
- Заболевания печени: гепатит, цирроз.
- Разные формы адреногенитального синдрома.
Симптомы повышенного альдостерона
Так как гормоны регулируют множество функций организма, изменение их количества приводит к ухудшению состояния, изменению физических данных. Основные симптомы:
- сердечнососудистые проявления: нарушение проведения сердечного ритма (аритмия), тахикардия (учащенное сердцебиение), онемение конечностей, задержка жидкости, повышение или снижение артериального давления;
- признаки невралгии: головокружение, головная боль, парестезии конечностей (покалывание), онемение рук и ног, судороги, мышечная слабость;
- общие симптомы недомогания: слабость, вялость, быстрая утомляемость без физических нагрузок;
- нарушения работы ЖКТ: изменение стула (запор, диарея), нарушение пищеварения и другие заболевания;
- уменьшение потоотделения, жажда;
- отеки, которые могут увеличить конечности до огромных размеров;
- уменьшение кислотно-основного состояния, снижение его в щелочную сторону;
- резкое уменьшение массы тела;
- патология почек, вызывающая задержку натрия;
- изменение цвета кожи (потемнение кожных покровов).
Пониженный альдостерон
Гипоальдостеронизм – это недостаток альдостерона. Существует нарушения в надпочечниках и других органах, которые вызывают заболевание.
- Изменения гормонов, которые регулируют количество альдостерона (ангиотензин). Нарушение в работе ренин-ангеотензиновой системы.
- Нарушение выделения ферментов, которые принимают участие в синтезе альдостерона. В результате его становится меньше, но количество других гормонов не меняется.
- Нарушение структуры гормона из-за которой рецепторы его не воспринимают.
- Выделяется нормальный альдостерон, но он не может соединиться с рецепторами из-за их невосприимчивости.
- Резекция опухоли надпочечника. Измененная ткань удаляется вместе с частью здоровой. Уменьшается число ферментов, гормонов, которые выделяет кора надпочечников.
- Полная резекция надпочечников.
- У новорожденных проблема обусловлена генетическими нарушениями, которые вызывают снижение уровня альдостерона. При этом выработка других гормонов надпочечников сохранена.
- Воздействие токсических, инфекционных, канцерогенных факторов.
При гипоальдостеронизме наблюдается уменьшение количества натрия, задержка ионов калия. По этой причине тонус гладкой мускулатуры снижен.
Это приводит к замедлению сердечного ритма (орган не может качать кровь в достаточном количестве из-за слабости мышц сердца). Органы и ткани перестают снабжаться кровью в полном объеме.
Наблюдается картина невралгии из-за недостаточного кровоснабжения головного мозга.
Гипоальдостеронизм делится на первичный (наблюдается у детей после рождения, вызван низким уровнем ферментов) и вторичный (проявляется у взрослых людей, возникает по причине заболевания, например сахарного диабета или воспаления почек).
Симптомы гипоальдостеронизма:
- симптомы общего недомогания: слабость, болезненность, усталость;
- слабость мышц;
- тяжело вставать с лежачего и сидячего положения;
- резкое падение артериального давления, сопровождающееся головокружением, потерей сознания;
- со стороны сердечно-сосудистой системы: брадикардия (замедление сердечного ритма), изменение сердечного ритма (сердце бьется неравномерно);
- помрачнение сознания;
- неровное тяжелое дыхание;
- уменьшается потенция и половое влечение;
- наблюдается уменьшение сахара крови (гипогликемия).
Так как количество альдостерона снижается, кора надпочечников выделяет больше катехоламинов и глюкокортикоидов. Это позволяет периодически компенсировать гипоальдостеронизм. Поэтому болезнь протекает неравномерно, хаотично, с периодами ремиссии.
Как нормализовать уровень альдостерона
Для лечения синдрома гиперальдостеронизма показаны:
- препараты, сохраняющие калий;
- диета с низким уровнем соли;
- оперативное удаление излишка коры надпочечников;
- препараты, восстанавливающие водно-электролитный баланс (ингибиторы АПФ, антагонисты кальциевых каналов);
- гормональная терапия (дексаметазон).
Лечение гипоальдостеронизма:
- инфузионная терапия с применением физраствора;
- инъекции минералокортикоидов.
При своевременном обращении к врачу с симптомами заболевания, постановке правильного диагноза и проведении лечения прогноз заболевания благоприятный.
Терапия гормонального дисбаланса требует пожизненного лечения с приемом препаратов. При ухудшении самочувствия необходимо немедленно обратиться к лечащему эндокринологу.
Самолечение не допускается, медикаментозную терапию необходимо согласовать с врачом.
Альдостерон — что это такое, нормы, причины повышения Ссылка на основную публикацию
Источник: https://ruanaliz.ru/krov/aldosteron-chto-eto-takoe/
Повышенный альдостерон — причины, симптомы, диагностика, лечение
Гиперальдостеронизм — это патологическое состояние, выражающееся в повышении продукции альдостерона.
При первичном гиперальдостеронизме появляются головные боли, артериальная гипертензия, нарушение сердечного ритма, ухудшение зрения, слабость, судороги.
При вторичном гиперальдостеронизме появляются отеки, развивается почечная недостаточность в хронической форме, происходят изменения глазного дна.
Альдостерон — это главный минералокортикостероидный гормон, вырабатываемый в корковом слое надпочечников. В норме его выработка зависит от содержания находящихся в организме минеральных элементов: натрия, магния и калия.
За высвобождение альдостерона отвечает ренин-ангиозентиновая система, которая регулирует давление и объем крови в организме. Усиленная выработка альдостерона происходит после снижения объема жидкости, циркулирующей в организме.
Это случается обычно после длительной рвоты, продолжительного поноса или обильной потери крови. Секреция надпочечниками гормона происходит под воздействием фермента ренина и белка ангиотензина II, активизирующих его продуцирование.
Работа альдостерона в организме вызывает повышение давления, обострение ощущения жажды, приводит в норму водно-солевое равновесие и увеличивает количество крови. Под его воздействием вся поступившая в тело жидкость дольше, чем обыкновенно, остается в организме человека. Приведение в норму водно-солевого равновесия приостанавливает действие гормона.
Патогенез гиперальдостеронизма
Повышение альдостерона — патологическое состояние, когда происходит превышение установленной нормы гормона в мужском или женском теле и начинает формироваться болезнь под названием гиперальдостеронизм. Это заболевание принято разделять на первичное и вторичное.
Первичная форма образуется вследствие излишнего продуцирования гормона альдостерона корковым слоем надпочечников.
Она характеризуется тем, что увеличенное содержание гормона альдостерона негативно воздействует на почечные нефроны, из-за чего микроэлемент натрий и вода задерживаются в организме, и происходит потеря калия.
Увеличенный кровяной объем ведет к уменьшению почками выработки фермента ренина, а недостаток микроэлемента калия провоцирует дистрофические видоизменения в почке. Кроме поднявшегося в результате этого давления, появляется специфическая для гиперальдостеронизма болезнь — гипертрофия миокарда.Вторичная форма гиперальдостеронизма формируется на фоне разных болезней, каковые проходят с увеличенной выработкой ренина почками. То есть здесь наблюдается закономерность: если ренин повышен, то он повышает и синтезирование альдостерона.
Причины увеличения альдостерона
Причинами, по которым так случается, во врачебной практике принять считать:
- Синдром Конна (или гиперальдостеронизм первичный), который в 70% случаев вызывает односторонняя альдостерома, образовавшаяся в коре надпочечников. Как правило, это новообразование носит доброкачественный характер и усиленно вырабатывает альдостерон, под действием какового в почках сохраняется микроэлемент натрий, но выделяется калий. Таким образом, нарушается водно-солевое равновесие в организме. В остальных случаях заболевание вызывается гипертрофией клеток, односторонней гиперплазией надпочечников или карциномой.
- Идеопатический гиперальдостеронизм. Эта болезнь развивается в 30% случаев. При этом эти органы поражаются с двух сторон в форме гиперплазии (разрастания клеток) клубочковой зоны коры.
- Высокое давление и сердечная недостаточность.
- Цирроз печени и болезни почек у женщин.
- Прием гормональных лекарств, которые включают в себя гормоны эстрогены и белок ангиотензин.
Высокий альдостерон отмечается у женщин также на этапе лютеиновой фазы овуляции и во время вынашивания ребенка. Однако после того, как пройдут роды, уровень альдостерона возвращается к нормальным показателям.
Увеличить альденостерон при вторичном альдостеронизме могут: токсикоз беременных, длительная сердечная недостаточность, стеноз почечной артерии, цирроз печени, низконатриевая диета. Это инициирует неспецифическую секрецию альдостерона, интенсивное выделение ренина и ангиотензина, что заставляет корковый слой надпочечников усиленно секретировать альдостерон.
Симптомы увеличенного альдостерона
Повышение уровня альдостерона проявляется такими симптомами:
- тахикардией или аритмией;
- головной болью;
- сильным спазмом гортани;
- длительным онемением рук и ног;
- общей утомляемостью,
- пониженным давлением;
- усиленной жаждой и увеличенным объемом выделяемой мочи;
- отеками;
- мышечной слабостью;
- судорогами;
- метаболическим алкалозом;
- парестезиями;
- резким похудением;
- сбоями в работе ЖКТ;
- гиперпигментацией кожи;
- головокружениями.
Для точного установления того, чем вызваны такие симптомы, проводят уточняющую диагностику. В процессе проведения диагностических мероприятий немаловажно точно определить баланс ренина и альдостерона в крови. При первичном гиперальдостеронизме оно будет таким: подъем уровня гормона и понижение фермента ренина.
Диагностика увеличенного альдостерона
Высокий уровень альдостерона, находящегося в крови, определяют с помощью применения таких диагностических методов:
- анализа крови на предмет присутствия в ней натрия и калия;
- анализа мочи;
- МРТ;
- КТ органов брюшной полости;
- сцинтиграфии.
КТ используется для того, чтобы обнаружить возможные опухоли или прочие нарушения в мочевой системе. Анализ на выявление альдостерона прописывают пациентам, если есть подозрение на надпочечниковую недостаточность, гиперальдостеронизм, при низкой результативности лечения гипертонии и при сниженной концентрации в крови микроэлемента калия.
Как подготовиться к исследованию
Устанавливает целесообразность проведение анализа врач-эндокринолог, а также нефролог, терапевт или же онколог. Вот что делать следует пациентам, чтобы провести забор материала для анализа.
Утром в день сдачи нельзя ничего есть, можно только пить чистую воду, так как именно в утренние часы альдостерон повышен сильнее всего. Наименьшего же значения концентрация этого гормона достигает в полночь. За 12 ч.
до диагностической процедуры нужно снизить физическую активность и не подвергать себя психическим стрессам, не пить никакого алкоголя, желательно отказаться от курения и поужинать легкими блюдами.
За 2 — 4 недели до визита в лабораторию следует проконтролировать употребление углеводов и соленой пищи. Нужно ограничить прием лекарств, которые влияют на выработку альдостерона. Среди них выделяются:
- кортикостероиды;
- гормональные и мочегонные препараты;
- ингибиторы ренина;
- антидепрессанты;
- оральные контрацептивы;
- гепарин;
- слабительные;
- α2 миметики;
- β-блокаторы;
- блокаторы АТ рецепторов;
- экстракт солодки.
Но эти действия необходимо обсудить со своим лечащим врачом. У дам детородного возраста анализ делают на 3 — 5 день месячных. А вот при усилении воспалений затяжного течения сдавать анализ нельзя, поскольку итоговые данные могут быть недостоверными.
Норма альдостерона
В норме количество альдостерона, который присутствует в крови у человека, зависит от его возраста.
У новорожденных он составляет 300-1900 пг/мл, у малышей 1 — 3 месяцев — 20–1100, у детей 3 — 6 лет 12–340, у взрослых пациентов — 27–272 (стоя) и 10–160 (сидя).
Значения нормы в различных лабораториях могут немного отличаться, поэтому максимальные показатели, как правило, проставлены на самом бланке направления.
Лечение гиперальдостеронизма
В лечении увеличенного альдостерона применяют как лекарственную терапию, так и хирургическое вмешательство. Основное действие медикаментов, которые применяются для лечения этого заболевания, заключается в том, чтобы сберечь калий в организме. Но, если после курса лечения давление не стабилизируется, назначают повторный курс медикаментов, снижающих давление и мочегонные препараты
Наряду с приемом лекарственных средств, пациентам рекомендуют систематические спортивные нагрузки и следование специальному рациону с ограничением употребления продуктов, которые богаты натрием.
Первичный гиперальдостеронизм лечат еще и оперативным вмешательством. При отсутствии противопоказаний проводят лапароскопическую андреналэктомию.
Нужно заметить, что повышенное давление снижается не сразу после операции, а нормализуется на протяжении 4 — 7 месяцев.
Источник: https://prourologia.ru/opuholi-mochepolovoj-sistemy/opuholi-nadpochechnikov/aldosteroma/povyshennyj-aldosteron.html
Альдостерон-рениновое соотношение

Альдостерон-рениновое соотношение (АРС) – коэффициент, указывающий на особенности функционирования ренин-ангиотензин-альдостероновой системы. Определяется в процессе скрининговых и диагностических обследований при синдроме Конна.
Назначается пациентам с диагнозом артериальная гипертензия в сочетании с неэффективностью лекарственной терапии, гипокалиемией, инциденталомой надпочечников, острыми цереброваскулярными нарушениями, а также имеющим родственников с первичным гиперальдостеронизмом.
Показатель рассчитывается как отношение уровня альдостерона (пг/мл) к концентрации ренина в плазме (мкМЕд/мл). Нормальное итоговое значение – не более 12. Сроки готовности теста – 1 день.
Альдостерон-рениновое соотношение (АРС) – коэффициент, указывающий на особенности функционирования ренин-ангиотензин-альдостероновой системы. Определяется в процессе скрининговых и диагностических обследований при синдроме Конна.
Назначается пациентам с диагнозом артериальная гипертензия в сочетании с неэффективностью лекарственной терапии, гипокалиемией, инциденталомой надпочечников, острыми цереброваскулярными нарушениями, а также имеющим родственников с первичным гиперальдостеронизмом.
Показатель рассчитывается как отношение уровня альдостерона (пг/мл) к концентрации ренина в плазме (мкМЕд/мл). Нормальное итоговое значение – не более 12. Сроки готовности теста – 1 день.
Ренин-ангиотензин-альдостероновая система – система взаимодействия гормонов, регулирующая объём крови и ее давление в сосудах. Альдостерон вырабатывается корой надпочечников, регулирует количество натрия и калия в плазме. Снижение кровяного давления происходит при уменьшении концентрации натрия, повышении калия.
При этом почки начинают секретировать ренин. Он участвует в цепочке превращений ангиотензиногена в ангиотензин II – активный пептид, суживающий сосуды и стимулирующий синтез альдостерона. Цикл данных реакций приводит к повышению кровяного давления, нормализации калий-натриевого баланса.
Тесная связь гормонов делает актуальным расчет АРС.
Показания
Альдостерон-рениновое соотношение используется при диагностике первичного гиперальдостеронизма (болезни Конна).
Заболевание характеризуется усиленным производством альдостерона, независимым от концентрации ангиотензина II, ренина, натрия. Развивается из-за наследственной предрасположенности, аденомы и гиперплазии надпочечников.
Сопровождается артериальной гипертензией, сердечно-сосудистыми нарушениями, гипокалиемией, гипернатриемией. Показания к исследованию:
- Скрининг первичного гиперальдостеронизма. Тест показан людям с гипертонической болезнью, не поддающейся стандартному лечению, и пациентам, имеющим родственников первой степени родства с синдромом Конна, гипертонической болезнью, цереброваскулярными нарушениями в возрасте до 40 лет. Показатель является более информативным, чем отдельное определение двух гормонов и калия.
- Дифференциальная диагностика гипертензивных состояний. АРС рассчитывается с целью диагностики первичного гиперальдостеронизма как причины повышенного артериального давления. Назначается при гипертензии второй и третьей стадии в сочетании с резистентностью к лечению, гипокалиемией, опухолью и гиперплазией надпочечников, цереброваскулярными нарушениями.
Подготовка к анализу
Исследованию подвергается венозная кровь. Процедура взятия биоматериала выполняется с 7 до 10 часов утра, строго натощак. Правила подготовки:
- Период голода должен составлять 8-14 часов. Ограничений в употреблении чистой воды нет.
- За день до процедуры нужно отказаться от приема алкоголя, исключить психоэмоциональные и физические нагрузки.
- Если назначена бессолевая диета, по согласованию с врачом ее необходимо отменить за неделю до сдачи крови.
- За месяц до анализа на консультации врача следует скорректировать прием лекарств. Повлиять на информативность теста способно применение спиронолактона, эплеренона, триамтерена, амилорида, диуретиков, препаратов с корнем солодки. Для контроля кровяного давления врач подберет препараты, минимально изменяющие результат.
- Рекомендуется воздержаться от курения за 3 часа до процедуры.
- Нужно находиться в вертикальном положении в течение 2 часов до сдачи биоматериала.
Выполняется пункция локтевой вены. Уровень гормонов исследуется в сыворотке иммуноферментным, иммунохемилюминесцентным методом. Альдостерон-рениновое соотношение рассчитывается по формуле: количество альдостерона (пг/мл) / количество ренина (МкМЕ/мл).
Нормальные значения
Норма АРС определена только для взрослых, составляет до 12 пг/мл : МкМЕд/мл. Пороговое значение при скрининге синдрома Конна различается в зависимости от способов исследования, единиц измерения. При интерпретации итогов учитывается следующее:
- Физиологическое повышение показателя возможно после 65 лет. В этом возрасте уменьшается количество ренина.
- Несоблюдение правил подготовки к процедуре забора биоматериала приводит к ложным результатам.
- При беременности границы нормы определяются индивидуально. Происходит физиологическое повышение обоих показателей, снижение итогового значения относительно нормы.
Повышение показателя
АРС повышается при первичном альдостеронизме. При отклонении результата теста от нормы предполагается:
- Синдром Конна. Для подтверждения диагноза выполняется тест на гормоны с солевой нагрузкой в виде инфузии физраствора.
- Ложноположительный результат. Ограничением теста является высокая вероятность искажения итоговых данных из-за несоблюдения требований подготовки к сдаче крови.
Причиной повышения данных может быть бессолевая диета, позднее время забора биоматериала, физическая нагрузка, пребывание в горизонтальном положении, прием лекарств: бета-блокаторов, нестероидных противовоспалительных средств, диуретиков, ингибиторов АПФ, блокаторов АТ-рецепторов, блокаторов кальциевых каналов, адреномиметиков, эстрогенсодержащих препаратов, оральных контрацептивов.
Лечение отклонений от нормы
Альдостерон-рениновое соотношение определяется в рамках скрининга синдрома Конна, позволяет уточнить причину гипертензивных состояний, не поддающихся медикаментозному лечению.
Исследование получило широкое распространение благодаря высокой специфичности. Строгое соблюдение правил подготовки к забору крови предупреждает получение ложных результатов.
За правильной интерпретацией полученного значения и определением необходимости дальнейших обследований нужно обратиться к эндокринологу.
Источник
Источник: https://illnessnews.ru/aldosteron-reninovoe-sootnoshenie/


