Размеры мочевого пузыря у плода по неделям нормы
Содержание
Размер мочевого пузыря у плода
Формирование органа у плода начинается на 25−27 день беременности. В данный период из внутреннего зародышевого лепестка формируется мочеполовой синус.
Окончательное формирование органа происходит, когда плод находится на 21−22 неделе развития. Норма размера — 8 мм. Аномалии мочевыделительной системы в большинстве случаев возникают из-за заболеваний хромосомного типа.
Пороки, появившиеся в момент формирования, представлены ниже.
Дивертикул
Дивертикул характеризуется выпиранием стенки мочевого пузыря. Главным симптомом является двойное мочеиспускание. Патология возникает из-за неполноценности мышечного слоя.
Для лечения используется хирургическое вмешательство, во время которого удаляется дивертикул. Врожденные дивертикулы чаще одиночны, реже бывают 2 или 3. Опорожнение мочи из дивертикула может быть полным или неполным.
Маленькие дивертикулы без симптомов не требуют лечения.
Мегацистис и гипоплазия
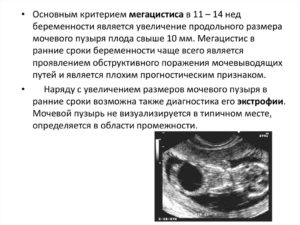
Мегацистис — это порок, при котором увеличен мочевой пузырь. Своевременное обследование позволит поставить этот диагноз на начальных стадиях беременности и вовремя обнаружить увеличенный орган. При мегацистите мочевой больше стандартной нормы.
Эта аномалия может информировать о наличии синдрома подрезанного живота, который чаще всего имеет неблагоприятный прогноз. Для начала лечения используется диагностирование — везикоцентез. Это анализ мочи плода, которую берут во время прокола стенки мочевого пузыря.
Везикоцентез, проведенный на ранних сроках, уменьшает риск потери плода.
Гипоплазия характеризуется врожденным уменьшением мочевого пузыря, часто с почечной недостаточностью. Очень часто данную патологию путают с агенезией. Емкость органа составляет несколько миллилитров, что с момента рождения проявляется недержанием мочи. В зависимости от ситуации, проводится пластика или накладывание цистостомы.
Экстрофия, атрезия и агенезия
Экстрофия встречается у мужского пола чаще, чем у женского. Характеризуется отсутствием передней брюшной стенки мочевого пузыря или ее дефектом. Экстрофия на эхографической картине проявляется отсутствием мочевого пузыря на сканограмме, в то время, когда структура почек остается нормальной, без изменений количества амниотической жидкости. Лечение проводится только хирургическим путем.
Атрезия уретры — это редкий порок, при котором главными показателями являются увеличение, растяжение мочевого пузыря и недостаток амниотической жидкости.
Мочевой пузырь плода может увеличиваться настолько, что это приводит к увеличению живота.
При данной патологии показано прерывание беременности, при ее сохранении в большинстве случаев рождается мертвый ребенок или наблюдается тяжелая гипоплазия легких.Агенезия — крайне редкая аномалия и характеризуется отсутствием развития органа. Рождаемость с этой патологией очень низкая. Это заболевание обычно сопровождается другими пороками, несовместимыми с внутриутробной жизнью. У новорожденных функция мочеиспускания сохранена, но присутствует постоянная частичная задержка мочи, а при пальпации выявляется растянутый мочевой пузырь.
О чем говорит увеличенный мочевой пузырь
Увеличенный мочевой пузырь говорит о заболеваниях мочевыводящей системы, например, задержке мочи (ишурии), гидронефрозе, а при пальпации его по ошибке принимают за опухолевое образование в брюшной полости, кисту, заворот кишечника.
В некоторых случаях во время УЗИ диагностики у беременной женщины обнаруживается увеличенный мочевой пузырь у плода. Если размер органа увеличивается свыше 8 мм, то врач диагностирует о мегацистисе.
Но для точного определения болезни, женщине предлагают пройти исследование везикоцентез, при котором через плаценту прокалывают стенку мочевого пузыря, чтобы обследовать мочу ребёнка.
Раннее выявление болезни предотвращает дальнейшее ее развитие.
Мочевыделительная система у плода находится в нижнем отделе туловища, напоминает грушу или круг. Размер увеличивается по мере роста ребёнка и к доношенному сроку достигает до 30 мл. Опорожнение у ребёнка происходит 1 раз в 30 40 минут. Если он не выявляется или увеличен у малыша, назначают повторное УЗИ.
Формируются мочевой пузырь у зародыша на 25−27 сутки беременности, окончательно на 21−22 неделе. Пороки возникают на фоне хромосомных отклонений.
Факторы влияющие на увеличение органа
Чем опасно увеличение мочевого пузыря у плода
Заболевания уретры и мочевого пузыря у плода выявляются в редких случаях, различают:
- Экстрофию мочевого пузыря.
- Уретероцеле.
- Атрезию уретры.
- Клапан задней уретры.
- Синдром prune-belly
Под заболеванием экстрофия понимают отсутствие или недоразвитие передней стенки мочевого пузыря, что ведёт к дефектологии нижней брюшной стенки. Заболевание обнаруживается в связи с отсутствием изображения сканограмме, при этом структура почек и их размеры не меняются. Порок диагностируется на 16 20 неделе, лечат хирургическим путём.
Экстрофия
В конце беременности при исследовании выявляют уретероцеле, характеризующиеся расширением мочеточника, болезни сопутствуют циститы, пиелонефриты, уретриты. Новорожденного направляют в специальное медучреждение для проведения терапии.
Атрезия уретры — называют редким заболеванием, обнаруживают на 14 15 неделе. На снимках выявляют мочевой пузырь значительных размеров у ребенка, что ведет к увеличению живота у плода, а у матери отсутствие околоплодных вод.
Дивертикул мочевого пузыря характеризуется утолщением стенок органа из за неполноценности мышечного слоя. На снимке врач определяет кистозное образование круглой или овольной формы. Порок встречается чаще у мальчиков. Крупные образования удаляют оперативно.
Синдром Пруне-Белла объединяет в себе 3 патологии: врожденную гипоплазию или недостаточность (отсутствие) мышц брюшной стенки, мегацистис, дилатацию мочеточника и простатического отдела мочеиспускательного канала (аномальные явления) и двусторонний крипторхизм. Проявляется каждая категория у всех пациентов в разной степени, поражения брюшины варьируются.
Аномальное развитие мочевыводящих путей препятствует нормальному функционированию всей мочевыделительной системы у малыша, болезнь может закончится смертельным исходом для плода.
Методы диагностирования
Ультразвуковое исследование доступный, современный способ выявить отклонения плода во время беременности. Он не требует дополнительных условий подготовки. Бывает двух видов: абдоминальный, через половые пути женщины(влагалище).
Для уточнения точного диагноза больному назначают обследования: экскреторную урографию, цистоскопию, хромоцистоскопию.
Лечение недуга
При воспалительных заболеваниях беременной назначают антибактериальные препараты, в более сложных ситуациях прерывание беременности.
Несмотря на благоприятный исход, врачи наблюдают роженицу, развитие мочевыделительной системы у ребёнка. Тяжелые осложнения негативно сказываются на общем состоянии плода и женщины. Чтобы спасти жизнь малыша, специалисты применяют хирургическое вмешательство.
Гидронефроз у плода
Гидронефроз почек – это состояние, когда почки переполнены мочой и в следствие чего увеличиваются в размере. Гидронефроз может развиваться еще у не рожденных детей, у плода.
Гидронефроз у плода можно выявить еще до рождения ребенка с помощью УЗИ, которое проводят беременной женщине.
Кроме гидронефроза на УЗИ у плода можно увидеть и другую патологию, связанную с болезнями почек: неправильное положение почек, кисты, опухоли.
Согласно статистике, около 5% рожденных детей имеют диагноз гидронефроз. Своевременное выявление патологии позволит начать лечение ребенка сразу после рождения.
Функции почек
Прежде, чем разобраться в причинах развития у будущего ребенка гидронефроза, нужно знать основную функцию почек.
Основная функция мочевых путей #8212; это удаление отходов и жидкости из организма. Мочевой тракт состоит из четырех частей: почки, мочеточники, мочевой пузырь и мочеиспускательный канал.
Моча образуется при фильтрации крови почками. Излишки жидкости, моча, собирается в лоханке почки, откуда она затем выводится через узкую трубку, называемую мочеточник, в мочевой пузырь.
Мочевой пузырь постепенно наполняется мочой, которая выводится из организма через другую трубочку под названием уретра.Во время беременности, ребенок плавает в амниотической жидкости в утробе матери. Эта жидкость состоит в основном из мочи ребенка. Если мочи производится недостаточно, то не может быть достаточно амниотической жидкости.
Причины развития гидронефроза у плода
Мочевыводящая система у плода начинают формироваться уже с 4 недели беременности.
Развитие гидронефроза почек у плода может быть вызвано рядом причин. Это:
- Обструкция мочеточника (блокирование). Это может произойти в одном из двух мест мочевого тракта:
- Наиболее часто обструкция мочеточника наблюдается в том месте, где почечная лоханка присоединяется к мочеточнику.
- Блокировка, т.е. препятствие отхождению мочи, может также быть в том месте, где мочеточник присоединяется к мочевому пузырю.
- Обструкция уретры. Такая причина наиболее часто бывает выявлена, если развивается плод мужского рода. Это объясняется физиологическим строением мужской мочеполовой системы. Задний клапан влияет на работу мочевого пузыря, что приводит к расширению почек.
- Патология в развитии мочеточника – из одной почки идут сразу два мочеточника.
- Поликистоз почек. Поликистоз почки – это полное нарушение работы почки. В результате почки не могут производить мочу и нормально развиваться. К счастью такая патология встречается чаще на одной почке. Вторая развивается нормально, и, как правило, дети рождаются с нормально развитой одной почкой.
- Пузырно-мочеточниковый рефлюкс (ПМР). ПМР происходит, когда связь между мочеточниками и мочевым пузырем позволяет происходить обратному оттоку мочи в почки. Такие дети попадают в группу повышенного риска с инфекциями мочевого пузыря и мочевыводящих путей.
- Патология развития самой почки (подковообразная) также может стать причиной гидронефроза почек у плода.
Источник: https://zdorovo.live/beremennost/razmer-mochevogo-puzyrya-u-ploda.html
Мочевой пузырь плода размеры норма
Камни почек плода — очень редкая патология. У взрослого человека на сканограммах они определяются как гиперэхогенньге образования овальной формы, дающие акустическую тень, если их толщина превышает 5 мм.
У плода, в связи с небольшими размерами камей, акустическую течь за ними никогда не наблюдают.
На сканограммах у плода они определяются как овальной формы гиперэхогенные образования, длина которых обычно составляет 3-5 мм, толщина — 2 -3 мм.
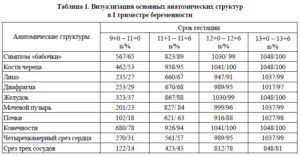
Мочевой пузырь плода на сканограммах начинают выявлять в 12-13 нед гестации. На поперечных сканограммах он определяется как круглое, а на продольных — как эхонегативное образование овальной формы с четкими ровными контурами, полностью лишенное внутренних эхоструктур.
Величина мочевого пузыря подвержена значительным индивидуальным колебаниям и зависит от степени его наполнения. Опорожнение мочевого пузыря происходит полностью или фракционно, т.е. по частям.
В некоторых случаях в околоплодных водах в месте расположения половых органов можно наблюдать появление турбулентного потока, возникновение которого обусловлено опорожнением мочевого пузыря.
Аномалии мочевого пузыря и уретры встречают редко. В антенатальном периоде в основном наблюдают следующие пороки их развития: экстрофию мочевого пузыря, уретероцеле, атрезию уретры, клапан задней уретры, синдром pmne-bUy.
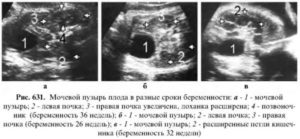
Экстрофия мочевого пузыря — врожденное заболевание, характеризующееся дефектом нижней брюшной стенки и отсутствием передней стенки мочевого пузыря. Данный порок развития встречают крайне редко — 1:45 000 новорожденных.
У мальчиков этот порок часто сочетается с тотальной эписпадией, а у девочек — с аномалиями развития матки и влагалища.
Основной эхографический признак экстрофии мочевого пузыря — отсутствие его изображения на сканограммах, в то время как размеры и структура почек остаются нормальными.
Количество околоплодных вод также не изменено. Диагноз экстрофии может быть поставлен уже в 16-18 нед беременности . Лечение только хирургическое. С учетом большого числа неудовлетворительных отдаленных результатов вопрос о целесообразности дальнейшего сохранения беременности необходимо решать совместно со специалистами, работающими в области детской урологии.
Уретероцеле чаще выявляют только в конце беременности и в основном при выраженном расширении мочеточника. В связи с тем, что данная патология почти всегда сопровождается пиелонефритом, уретритом и циститом. в ближайший период после рождения ребенка необходимо направить в специализированный стационар для дальнейшего обследования и лечения.
Атрезия уретры — крайне редкий порок развития. Основной эхографический признак данной патологии — резко выраженное увеличение мочевого пузыря при полном отсутствии околоплодных вод. Увеличение мочевого пузыря начинают выявлять с 14-15 нед беременности.
К концу II и началу III триместра беременности мочевой пузырь увеличивается настолько, что может заполнять всю брюшную полость. В свою очередь, это приводит к значительному увеличению живота.В большинстве случаев при этом отмечают разной выраженности гидронефротическую трансформацию почек и расширение мочеточников. При атрезии уретры и двустороннем выраженном гидронефрозе показано прерывание беременности.
Дивертикул мочевого пузыря — слепо заканчивающееся выпячивание его стенки. Дивертикулы могут быть одиночными и множественными. Стенка дивертикула состоит из тех же слоев, что и пузырь, мышечный слой гипоплазирован. Патогенез объясняют врожденной неполноценностью мышечного слоя. На сканограммах он определяется как небольшое круглое или, реже, овальное кистозное выпячивание мочевого пузыря.
Чаще заболевание встречают у пациентов мужского пола. Маленькие бессимптомные дивертикулы обычно не требуют лечения, более крупные подлежат иссечению.
В большинстве наблюдений пои этом пороке развития удается выявить расширенную проксимальную часть уретры, которая на сканограммах изображается в виде небольшой трубчатой структуры, расположенной в нижних отделах мочевого пузыря.
Во многих случаях наблюдают мегауретер и гидронефроз.
Учитывая, что клапан уретры служит причиной интравезикальной обструкции, приводящей к тяжелому нарушению уродинамики, и в большинстве наблюдений сопровождается пузырным мочеточниковым рефлюксом, при тяжелых формах порока следует считать целесообразным прерывание беременности.
Синдром prune-belly представляет собой сочетание гипоплазии мышц передней брюшной стенки, обструкции мочевых путей и крипторхизма. Он проявляется гипотензией и атрофией мышц передней стенки живота, большим атоничным мочевым пузырем, расширением мочеточников и крипторхизмом.
Частота встречаемости порока: один случай на 40 000 новорожденных. У мальчиков его наблюдают приблизительно в 15 раз чаще, чем у девочек.При диагностике данной патологии следует иметь в виду, что, в отличие от атрезии уретры, при синдроме prune-belly определяются околоплодные воды. Ультразвуковая диагностика синдрома возможна уже с 15 нед беременности.
martochka
УЗИ мочевого пузыря метод визуального исследования, позволяющий осуществить точную диагностику существующей патологии мочевыделительной системы, в то же время являясь доступным и безопасным для здоровья пациента.
Показатели нормы и возможные отклонения Расшифровка УЗИ мочевого пузыря позволяет врачу составить адекватное представление о его развитии и текущем состоянии.
Ультразвуковое исследование позволяет точно определить объем полости мочевого пузыря, объем остаточной мочи у послеоперационных больных с задержкой мочеиспускания.
Также УЗИ точно отражает структуру стенок мочевого пузыря в норме и при воспалении, указывает на наличие инородных тел в стенке или полости органа, а также обладает достаточной чувствительностью для определения чрезмерного скопления солей в мочевом пузыре.
Basty
Что такое допплерометрия плода это подвид ультразвуковой диагностики, который позволяет оценить характеристики кровотока в сосудах ребенка, матки и плаценты. На основании данного исследования врач может судить о том, страдает ли малыш от недостатка кислорода, или нет.
Также устанавливается тот факт, на каком уровне произошла патология сосудов (в матке, плаценте или пуповине).Проводится такая диагностика после окончательного формирования плаценты (позже 18 недель). Делают ее по показаниям.
По ощущениям для пациентки она ничем не отличается от стандартной ультразвуковой диагностики.
KykiS
Анастасия Мыслитель (6391) 2 года назад На раннем сроке, еще плодное яйцо ОЧЕНЬ мало! И давить пока нечему! Все это происходит из за повышения прогестерона, надпочечники начинают подготавливаться и на один круг кровообращения становится больше! К 13-15 недельке это пройдет, а вот к 20-ой, когда матка поднимется выше тазовых костей, плод уже будет давить на мочевой, и опять начнутся веселые походы по ночам! Успехов Вам! Татьяна Мастер (1835) 2 года назад да, потому что, плод растет. Olga Кaminskaya Оракул (61004) 2 года назад Учащенное мочеиспускание на ранних сроках беременности естественный процесс.
lila
Узи первое в 7 недель и 3 дня.Дата исследования: 23.05.Матка увеличена до 7 нб, размеры 71х65х56мм, объём 135 см3.В полости матки визуализируется 1 плодное яйцо, деформировано гипертонусом передней стенки.Средний внутренний диаметр плодного яйца 22 мм.
Копчико-теменной размер 6,7 мм, соответствует менструальному сроку.Сердечная деятельность эмбриона определяется.ЧСС 154 в 1 мин.Двигательная активность не определяется.Толщина воротникового пространства — мм.Желточный мешок визуализируется, 6,0 мм в диаметре.
Преимущественная локализация хориона — стенка.Структура хориона однородная.Правый яичник: 34х19х16мм, объём 5,4 см3.Левый яичник: 68х60х41мм, объём 90 см3, содержит овальное анэхогенное трёхкамерное образование с гиперэхогенными линейными перегородками, размером 59х57х47мм, объём 82 см3.Шейка матки: 42х38х29мм.
badbaby
Отправили на первое узи в срок 13 недель 4 дня. По узи поставили срок 12 недель 4 дня. Все показатели в норме,только написали мочевой пузырь не визуализируется. Врач узист сказала, что такое может быть, если мочевой пузырь опорожнен, она его просто не увидела.
Если хотим, через пару недель можем повторно на узи сходить. Мы с мужем вроде успокоились. Пошла к своему гинекологу с результатами узи. Она напугала до слез. На таком сроке всегда видно мочевой пузырь, очень странно что его не разглядели.
Давайте недель в 20 сходишь на узи, если мочевого пузыря нет, то прерывание беременности делают до 22 недели.
Узи во время беременности
Узи во время беременности является скриниговым методом обследования. Оно проводится 3 раза обязательно, на сроках около 12 нед, 22 нед (обычно между 22 и 24 нед) и 32 нед (обычно между 32 и 34 нед).
В остальных случаях УЗИ проводится по показаниям, наиболее часто необходимость в нем возникает на самых ранних сроках для диагностики маточной беременности и перед родами. Без необходимости только по желанию беременной женщины УЗИ не проводят, но УЗИ делают так часто, как это необходимо.
Вреда от УЗИ нет, это доказано многочисленными исследованиями и заключениями специалистов. Теоретически считается, что вред от УЗИ может быть только в том случае, если бы сила излучения превышала используемую в 10 раз! Никакого отношения к рентгеновским обследованиям УЗИ не имеет.
Ультразвук не влияет на развитие плода и его состояние. УЗИ на данный момент является самым информативным методом и помогает врачу в очень многих ситуациях.
На данный момент используется два вида датчиков: абдоминальный (датчиком водят по животу) и вагинальный. Перед исследованием абдоминальным датчиком необходимо подготовиться — УЗИ делают на наполненный мочевой пузырь.
Такая подготовка необходима из-за того, что складки мочевого пузыря будут мешать исследованию. При использовании вагинальным датчиком специальная подготовка не требуется. Вид датчика определяется в каждом случае индивидуально. Часто совмещают оба этих обследования.
Как правило, вагинальным датчиком лучше определяется беременность на раннем сроке. Сейчас также появилось трехмерное УЗИ. Оно позволяет получить объемную картинку и в некоторых случаях лучше помогает диагностировать некоторые патологии.Обычно для врача-узиста при плановых обследованиях достаточно и стандартного УЗИ и на трехмерное УЗИ направляют по показаниям. Наиболее информативно такое УЗИ после 20 нед.
Многих будущих мам волнует вопрос точного срока беременности, который всегда ставится после каждого УЗИ. Наиболее точно срок беременности по УЗИ диагностируется на маленьком сроке (до 6-8 нед беременности). УЗИ определяет срок по размерам плода и на более позднем сроке беременности на этот показатель могут влиять различные факторы.
Нормы УЗИ при беременности
Представлены средние нормальные показатели биометрии плода. На некоторых сроках беременности возможны отклонения в 1-2 нед. Никогда не пытайтесь расшифровать УЗИ самостоятельно или анализировать данные, которые не совпадают с нормативными таблицами.
Представлены данные 10-й, 50-й и 95-й процентили (ориентировка чаще осуществляется на 50-ю процентиль с нормальными колебаниями от 10 до 95-й)
Бипариетальный и лобно-затылочный размер в зависимости от срока беременности
Бипариетальный размер мм
Лобно-затылочный размер мм
Мария 08.07. 15:24 При ктр плода 56-60 мм. Носовая кость 1,5-2,5 норма. На УЗИ показали мне такую таблицу.
Источник: https://dolgojiteli.ru/mochevoj-puzyr/mochevoj-puzyr-ploda-razmery-norma.html
Методы диагностики
На ультразвуковом исследовании мочевик визуализируется в виде грушевидного или округлого образования. Орган имеет тонкие стенки, расположен в нижней области туловища и увеличивается в размерах в течение беременности матери.
Для определения его размеров необходимо принимать во внимание его наполненность. В случае отсутствия эхотени, рекомендовано проведение УЗИ по истечению 30−40 минутного периода. Врожденные и приобретенные патологии, пороки развития мочеполовой системы помогает обнаружить скрининговое УЗИ.
Если у плода обнаружен увеличенный мочевой пузырь на ранних терминах внутриутробного развития, необходимо провести дополнительное обследование – везикоцентез.
Осуществляется прокалывание стенки мочевого пузыря у плода с целью получения его мочи для проведения анализа. Кроме того, имеются данные, что риск развития неблагоприятного прогноза с мегацистисом при осуществлении везикоцентеза в ранний период значительно уменьшается.
Информация о статье
- ЖурналСовременные проблемы науки и образования. – 2014. – № 6
- Дата публикации13.12.2014
- РазделМедицинские науки
- УДК616.62-007.61-008.6-053.1-07-08 (045)
Исследование брюшной полости, почек плода при УЗИ беременной
Оценка органов брюшной полости плода в режиме скрининга, на первый взгляд, достаточно проста и заключается в получении изображения желудка и кишечника.
Включение в протокол описания именно этих органов связано с тем, что пороки их развития встречаются в практике наиболее часто.
Кроме того, изменение структуры, положения, размеров этих органов может косвенно свидетельствовать о наличии патологии других органов брюшной полости.
Желудок плода в норме визуализируется как анэхогенное образование округлой или овоидной формы, расположенное преимущественно в заднем левом квадранте поперечного сечения брюшной полости и занимающее не более 1/4 площади этогосечения.Резкое расширение желудка или визуализация рядом с ним дополнительного анэхогенного образования должно служить поводом для консультации пациентки в диагностическом центре, поскольку может быть связано с обструкционным поражением верхних отделов тонкого кишечника.
Смещение желудка к боковой стенке или в центр может отражать патологические процессы в селезенке или печени.
При исследовании во II триместре беременности кишечник плода в норме выглядит как структура средней эхогенности, схожая по эхогенности с печенью и не имеющая четких контуров. Основное внимание при оценке кишечника следует уделять его эхогенности и состоянию петель.
Гиперэхогенный кишечник (то есть схожий по эхогенности с костной тканью) может быть маркером врожденных и наследственных заболеваний, инфекционного поражения, а также других патологических состояний.
Выраженное расширение петель кишки чаще всего бывает обусловлено обструктивными поражениями различного генеза.
Беременность 22 нед, Поперечное сканирование. Почки плода (стрелки)
Дополнительную информацию о развитии органов брюшной полости плода может дать измерение фетометрических параметров, то есть диаметров и длины окружности брюшной полости.
Например, значительное увеличение размеров живота встречается при гепато- и спленомегалии различной этиологии, новообразованиях брюшной полости, а также при неиммунной водянке (асцит, подкожный отек тканей).
Уменьшение размеров живота может быть проявлением задержки внутриутробного развития, а также быть связанным с таким пороком развития, как гастрошизис, когда петли кишечника выходят в амниотическую полость через дефект передней брюшной стенки.
Как уже указывалось выше, правильная методика измерения живота плода требует визуализации внутрибрюшного отдела пупочной вены на расстоянии 1/3 от передней брюшной стенки.Следовательно, уже на первом этапе скринингового исследования, то есть при проведении фетометрии, врач обязательно должен оценить место вхождения пуповины в брюшную полость, а также дифференцировать срез пупочной вены с другими анэхогенными образованиями, находящимися рядом (например, с желчным пузырем).
Источник: https://yazdorov.win/pochki/razmer-mochevogo-puzyrya-u-ploda.html
Узи на 12 неделе беременности: нормы развития плода
При детальном эхографическом обследовании плода уже с 12-16 недель удается дифференцировать различные анатомические элементы лица и шеи, однако наиболее четкая дифференциация возможна во втором и третьем триместрах беременности.
В сагиттальной плоскости (профиль) хорошо просматривается наружный контур лба, надбровных дуг, носа, губ и подбородка. В косых сканах иногда удается выявить ушные раковины, ноздри. В горизонтальной плоскости хорошо просматриваются орбиты глаз, возможно измерение межорбитального расстояния (измерение проводится между центрами орбит).
C 22-23 недель приосмотре глазниц иногда удается увидеть хрусталик в виде точечных эхогенных образований, меняющих свое положение.
При осмотре шеи возможна визуализация трахеи в виде эхонегативных дорожек и ее синхронного движения с дыхательными движениями плода, по которым можно провести расчет частоты этих движений.
Сонные артерии видны как две узкие пульсирующие эхонегативные дорожки, идущие параллельно трахее, которые имитируют ондулирующие движения.
Позвоночник
Четкая визуализация позвоночника возможна уже с конца первого триместра.
На продольной эхограмме позвоночник лоцируется как две высокоэхогенные прерывистые параллельные линии, по середине которых имеется слабоэхогенное пространство — позвоночный канал. На поперечном скане позвоночник лоцируется в виде эхогенной короткой линии, по середине которой имеется гипоэхогенная зона.
Изучение позвоночника и его физиологических искривлений имеет большое практическое значение для определения позиции и положения плода и выявления патологии.
Следует отметить, что хорошая визуализация позвоночника зависит от позиции плода и наличия достаточного количества амниотических вод. При фронтальной плоскости хорошо просматривается тело позвонков.
Позвоночник хуже просматривается и дифференцируется в пояснично-крестцовом отделе, где чаще всего и встречается патология.
Грудная клетка
Хорошая визуализация грудной клетки плода и ее содержимого возможна со второго триместра. В продольном скане грудная клетка имеет вид конуса, основание которого направлено к животу, а узкая часть — к головке. Стенка грудной клетки состоит из ребер и мышц.
В продольном и косом сканах лучше видна ее передняя часть. Применяются различные ее измерения (переднезадний, поперечный, средний размер, периметр, площадь и др.).
Наиболее информативным, который говорит о развитии плода, является средний диаметр грудной клетки, который вычисляется на основании измерения переднезаднего и поперечного размеров (среднеарифметический).Лоцируются в грудной клетке в виде слабоэхогенных, стертых, парных образований лишь во втором — третьем триместрах. Хорошая визуализация легких возможна лишь при наличии в них патологического процесса, чаще плеурозии.
Сердце плода
Сердцебиение плода можно выявить и регистрировать с 7-8 недель, однако идентификация полостей сердца возможна примерно с 18 недель. Оптимальный гестационный возраст, при котором возможно изучение объемных и структурных параметров, — это 23-25 недель и до конца беременности.
Несмотря на то, что сердце плода довольно легко удается выявить в грудной клетке, изучение его структурных и объемных параметров — сложный и длительный процесс.
Основные причины плохой визуализации структур сердца — это мобильная активность плода, маловодие, а также лоцирование сердца через плаценту.
https://www.youtube.com/watch?v=wa8F_ln-qYg
В норме сердце на эхограмме в реальном масштабе времени лоцируется как полое шаровидное образование в левой половине грудной клетки, а при декстрокардии — в правой половине грудной клетки; можно дифференцировать левый и правый желудочки, левое и правое предсердия, перегородку, двухстворчатый и трехстворчатый клапаны, а также при детальном исследовании в разных сканах удается лоцировать восходящую и нисходящую дуги аорты, отходящие от нее общие сонные артерии, бронхоцефалика и подключичную. Иногда удается визуализировать нижнюю и верхнюю полые вены. Эти лоцируемые структуры и параметры сердца позволяют измерить некоторые показатели гемодинамики.
Некоторые авторы отмечают зависимость между сроком беременности и объемом сердца плода. Учитывая, что сердце плода имеет шаровидную форму и его параметры (ширина, длина и переднезадний размер) примерно одинаковы, следует пользоваться средним диаметром сердца плода, который по А.
Фуксу при УЗИ составляет в 17-20 недель 20 мм, 21-24 недели — 25 мм, 25-28 недель — 30 мм, 29-30 недель — 35 мм, 33-36 недель — 40 мм, более 37 недель — 45 мм.
Однако эти показатели не абсолютны и не всегда достоверны, так как зависят от индивидуальных особенностей развития плода и его сердца, от массы плода при данном сроке беременности, от возможных пороков, которые невозможно выявить, и других причин.
При помощи эхографии можно измерить толщину желудочков и межжелудочковой перегородки, систолу и диастолу, амплитуду движения клапанов и ряд других показателей гемодинамики сердца плода.
Принято считать, что толщина миокарда желудочков в систолу 4-4.5 мм, в диастолу 2.8-3 мм, а межжелудочковой перегородки 2,5-3 мм и зависит от массы плода.
Ударный выброс сердца плода в среднем составляет 3-3.2 мл/мин.
Доказано, что увеличение диаметра полостей левого и правого желудочков плода зависит от гестационного возраста и происходит примерно одинаково.
Соотношение между правым и левым желудочком составляет 1:1 и не меняется до конца беременности. F. Stamatian считает, что нарушение этого соотношения — прямой признак патологии.Нами не установлено четкой и стабильной корреляции между диаметрами полостей правого и левого желудочков.
Брюшная полость
Определение формы и размеров живота возможно со второго триместра, однако четкая дифференциация большинства органов возможна в третьем триместре.
Обычно для исследования брюшной полости плода применяются стандартные сканы (поперечный, продольный и косой). На продольном скане живот имеет овально-удлиненную форму. Верхняя граница — это диафрагма (верхние контуры печени справа и частично слева и селезенки). Нижняя граница — это малый таз.
На поперечном скане живот имеет четко контурированную овальную форму. Этотскан дает возможность определить округлость живота (один из показателей при определении массы плода). На уровне пупочной вены пли почек определяются переднезадние и поперечные размеры живота.
Среднеарифметические величины этих двух размеров используются для установления срока беременности. Динамическое увеличение среднего диаметра живота в соответствии с гестационным сроком является одним из критериев нормального развития плода.
Эхография на современном этапе позволяет изучать форму, размеры и структуру большинства органов брюшной полости.
Крупные сосуды брюшной полости
При продольном сканировании почти всегда удается увидеть брюшную аорту в виде эхонегативной трубки с хорошо дифференцированными стенками вплоть до ее бифуркации, в сопровождении нижней полой вены.
Эти сосуды лучше визуализируются на уровне поясничного отдела позвоночника. Внутрибрюшная часть пупочной вены лучше просматривается на поперечной эхограмме живота начиная с 7 недель беременности в виде короткой (5-7 см) эхонегативной дорожки.
Пищеварительный тракт
Печень занимает большую часть брюшной полости, включая левую половину.
Лоцируется как хорошо очерченное эхогенное овально-удлиненное, но чаще неправильной формы образование, что значительно затрудняет его измерения.
Несмотря на сложности, возможно измерение толщины — это расстояние от наиболее отдаленных верхней и нижней поверхностей органа составляет в конце третьего триместра 20-40 мм.
Биометрические показатели ширины и длины печени из-за сложности измерения очень варьируют, их невозможно использовать в качестве нормативных в различные сроки беременности. Опытный специалист всегда определит изменение размера печени в сторону гепатомегалии.
Желчный пузырь
В проекции печени или над ней возможна локация желчного пузыря. Следует отметить, что его визуализация возможна лишь в несокращенном виде. Обычно имеет овальную или округлую форму, диаметр не превышает 10-12 мм.
Поджелудочная железа
Эхография не позволяет дифференцировать нежные структуры поджелудочной железы плода.
Селезенка лоцируется с трудом (и не всегда) в левой половине грудной стенки, несколько ниже и сзади верхушки сердца как слабоэхогенное овальное или овально-удлиненное образование толщиной до 15 мм и длиной до 30 мм.
Их визуализация возможна с 15 недель. Оптимальный вариант, при котором почки хорошо лоцируются, — это расположение спинки плода под передней брюшной стенкой матери.
На продольной эхограмме имеют овальную форму, а поперечник — округлую. Длина почек в конце третьего триместра составляет 40-50 мм, ширина 30 мм, длина 15-16 мм.
Хотя эхоструктура почек плода неоднородна из-за эхогенности капсулы, они хорошо очерчены от окружающих тканей.Почти всегда ясно видна лоханка в виде округлого почти анэхогенного образования. Часто удается увидеть чашечки в количестве 3-4 округлых анэхогенных образований.
Пирамиды лоцируются в виде округлых эхонегативных образований, расположенных в одном ряду на одинаковом расстоянии друг от друга, что отличает их от поликистоза или мультикистоза.
Паренхима выделяется в виде узкой слабоэхогенной полоски с довольно хорошо очерченной капсулой.
Мочевой пузырь
В зависимости от степени наполнения изображение мочевого пузыря можно получить почти всегда во втором и третьем периодах беременности.
Полный мочевой пузырь лоцируется в нижнем отделе брюшной полости в виде овального или грушевидного анэхогенного образования. При полном опорожнении не лоцируется, однако при исследовании через некоторое время нормальный мочевой пузырь постепенно наполняется.
Иногда, особенно у плода мужского пола, удается наблюдать момент опорожнения в струи турбулентности в амниотические воды.
Следует отметить, что переполненный мочевой пузырь расположен высоко в брюшной полости, и его легко можно принять за кисту яичника, мультикистоз или гидронефроз III степени почки при ее опущении.
При повторном исследовании через 20-30 минут можно точно ответить, о каком именно жидкостном образовании идет речь.
Половые органы плода
Проблема определения пола во время беременности в основном связана с желанием родителей узнать пол ребенка до наступления родов.
Наука сделала определенные сдвиги в этом направлении, однако предложенные ранее методы являются инвазивными, их применение ограничено и небезопасно для плода. Еще в 1970 г. эту проблему изучали Garret и Robinzon. Le Lami в 1979 г.
впервые продемонстрировал возможности УЗ в определении пола плода. Оказалось, что наиболее точно ответить на этот вопрос можно после 26 недель беременности, когда половые органы удается хорошо визуализировать.Для хорошей визуализации генитальной зоны плода необходимы определенные благоприятные факторы, такие, как:
- головное предлежание плода;
- разведенное положение тазобедренных суставов;
- полный мочевой пузырь плода (основной ориентир);
- достаточное количество амниотических вод.
УЗ диагностика мужского пола: выявление ниже мочевого пузыря мошонки в виде округлого эхогенного образования, яичек и полового члена; для женского пола характерно выявление больших половых губ в виде двух эхогенных валиков, по середине которых проходит нижнее линейное эхо. Матка и яичник в норме не дифференцируются.
Костно-суставная система
Обследование костно-суставной системы плода имеет большое значение для более глубокого анализа развития плода.
Визуализация мелких частей тела (верхних и нижних конечностей) удается с 12 недель, однако дифференциация трубчатых костей (плечевая, локтевая, лучевая, бедренная, большая и малая берцовая) возможна только с 14 недель, а с 24 недель возможно более глубокое исследование всей костно-суставной системы с ее центрами окостенения.
Следует отметить, что иногда бывает очень трудно дифференцировать трубчатые кости, имеющие схожую эхографическую картину (бедренная и плечевая кости, кости предплечья и голени, состоящие из двух длинных костей).
Для этого нужно детальное сканирование длины костей с определением их дистального и проксимального концов, пока не получится четкое изображение суставов.
Довольно легко дифференцируются мелкие кости — кости кистей и стоп.
Существует определенная взаимосвязь между длиной бедренной кости и других трубчатых костей и гестационным возрастом плода.
Некоторые авторы утверждают, что определение возраста плода по длине бедренной кости на 20% точнее, чем определение по БПР головки, что может быть использовано для диагностики гидроцефалии и микроцефалии.
Но так как не всегда удается дифференцировать эти кости (особенно трудно они дифференцируются при малом количестве вод), то БПР головки является основным и стабильным показателем для определения срока беременности.
Определение гестационного срока по длине трубчатых костей
Считается, что скорость роста трубчатых костей составляет около 3 мм в неделю, затем рост замедляется и к концу беременности составляет 1.5 мм в неделю., пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник: https://jktzdorov.ru/mochevoj-puzyr/razmer-mochevogo-puzyrya-u-ploda-po-nedelyam.html


