Растяжение матки при беременности
Содержание
Болят связки при беременности
Процесс ожидания ребенка, именуемый беременностью – это период жизни женщины в новом качестве. Будущая мама начинает остро чувствовать перемены в ее организме практически с первых недель после зачатия. Для того чтобы это чудесное время стало как можно более легким и беспроблемным для женщины, ей следует очень внимательно относиться к своему здоровью.
Повторнородящие мамы, успешно прошедшие этот период, искренне советуют своим подругам относиться к беременности немного проще.
Не нужно зацикливаться на своем положении, ведь беременность – это не болезнь, а особенное состояние организма.
Не стоит с настойчивостью маньяка штудировать медицинскую литературу, просиживать часами на форумах Интернета с тем, чтобы обязательно найти для себя симптомы какого-либо страшного заболевания.
Вместе с тем, это совершенно не значит, что к организму не нужно прислушиваться, и если возникают определенные непонятные ощущения – тогда лучше всего осуществить неплановый визит к врачу. Именно специалист поможет во всем разобраться, а в случае необходимости – предотвратить неприятные последствия.
У беременной болит живот: насколько это допустимо?
Полностью здоровая женщина, готовящаяся стать матерью, может чувствовать периодические боли в области живота. Именно на этот симптом чаще всего жалуются докторам-гинекологам посетительницы женской консультации. Достаточно часто проявление болей локализуется в правом сегменте живота.
Такой эффект специалисты очень часто связывают с размещением эмбриона внутри матки.
Во время шевеления плода болезненные проявления имеют тенденцию увеличиваться, вместе с тем у беременной появляется ощущение бремени и совершенно отсутствует аппетит.
Ненормальное питание также нередко предрасполагает к болезненным проявлениям в животе. Сбои гастрономического порядка приводят к появлению спазмов желудка и также могут спровоцировать резкие боли внизу живота.
Возникновение болезненных ощущений в верхнем сегменте живота тоже может быть вызвано развитием довольно стремительно увеличивающейся матки. Подпирая органы желудочно-кишечного тракта, она провоцирует нарушение процесса желчеотделения, что приводит к неприятно-болезненным ощущениям в верхней части живота.
Определить характер и происхождение заболеваний сможет исключительно специалист — после тщательного осмотра пациентки и по итогам опроса в ходе беседы.
Если выясняется, что причиной болей в животе не являются патологические нарушения различного характера, то в таком случае становится очевиден очень распространенный для беременных диагноз – растяжение связок.
Именно они, в силу быстрых изменений размеров матки, и дают эффект болезненности на протяжении некоторых этапов ожидания ребенка.
Как болят связки при беременности
В период беременности постоянно растущая в объемах матка способствует изменению работы связочного аппарата, поскольку она оказывает существенное давление на поддерживающие ее связки. Именно поэтому женщина, находящаяся в положении, может чувствовать кратковременные боли резкого характера, которые усиливаются при:
- поднимании тяжестей;
- резких телодвижениях;
- кашле и чихании;
- кардинальной смене положения тела (например, с горизонтальной – на вертикальную).
Кроме того, перенапряжение брюшных мышц (известных большинству под названием «пресс») также достаточно часто провоцирует возникновение таких болей. Особенно заметны они во втором и третьем триместре – когда организм женщины перестраивается с большой скоростью.
Так что, если у женщины возникают боли, начиная примерно с четвертого месяца, то, скорее всего, это растяжение связок, которое не представляет потенциальной опасности ни для будущей мамы, ни для ее ребенка. Единственное, о чем нужно помнить в дальнейшем – не делать резких движений на протяжении всей беременности.
Обобщая сказанное, можно отметить, что за девять месяцев вынашивания ребенка организм будущей мамы испытывает нагрузку, сопредельную с нагрузкой, которые получают космонавты при тренировках. Поэтому болевые симптомы, которые она ощущает, локализованные в спине, тазовой области, животе и ногах, вполне закономерны.
Физиологически допустимое состояние женщины в положении можно оценить следующими параметрами:
- боль ноющего характера в ногах, проходящая при отдыхе;
- боль в паховом сегменте, также затихающая в состоянии покоя;
- тянущие болезненные ощущения спины, которые можно нивелировать при помощи массажа;
- тянущая и распирающая боль в спине и тазовом сегменте.
В зависимости от причин и характера происхождения болей, они могут иметь как периодический, так и хронический характер. Довольно часто боли стихают со временем или вообще пропадают в связи с текущими изменениями организма. Если же болезненные ощущения носят непрерывный характер и не исчезают после отдыха – это сигнал того, что женщине нужна помощь врача.
Где находятся связки при беременности
Обычное положение матки – нахождение в подвешенном состоянии. Во фронтальной и тыльной части она покрывается брюшиной, простирающейся до боковых частей таза. Именно здесь осуществляется фиксация элементов брюшины, которые специалисты именуют связками матки. Они и содействуют удержанию главного женского детородного органа в оптимальной для него позе.
Но для того, чтобы матка с эмбрионом пребывала в комфортном положении, одних только широких связок не вполне достаточно. Круглые маточные связки, входящие в единую поддерживающую систему, помогают органу удерживаться в необходимом положении. Эти образования имеют круглую форму и размещаются промеж слоев брюшины, в середине широких маточных связок.
Болевой синдром животика будущей мамы наиболее часто определен сжатием и растяжением круглой связки. Именно на нее возложена миссия обеспечения поддержки матки. Мышечные ткани и фасции, которыми выстлано тазовое дно, гарантируют надежную поддержку для всех внутренних органов, относящихся к половой системе.
Помимо круглой связки, матку поддерживает целая система толстых связок, при этом задача круглой – удерживать этот орган непосредственно на месте. Увеличиваясь, матка оказывает существенное давление, что, в свою очередь, вызывает значительное растяжение круглой связки, вследствие чего появляются боли в нижней части живота.Таким же образом под нагрузками находится и гладкая мускулатура стенок матки, а также мышцы живота. Если в жизни женщины до беременности отсутствовали физические нагрузки, то ее мышечная ткань оказывается не полностью готовой к нагрузкам. Поэтому мышцы при беременности растягиваются и также вызывают болезненные ощущения внизу живота.
Как долго могут болеть связки при беременности?
Ощущения болей, возникаемых внизу живота, как уже замечено ранее, — вполне нормальное состояние для беременной женщины. Ее главный детородный орган неустанно увеличивается, а связки тянутся и уплотняются, дабы максимально надежно удержать орган в утробе.
Такие трансформации, несомненно, провоцируют часто повторяющиеся боли, которые приобретают разный характер. Сначала они возникают в паховой части, поднимаясь выше к бедрам по линии бикини.
Во втором триместре колющие боли появляются тогда, когда происходит резкая смена расположения тела.
Если женщина чрезвычайно активна в физическом плане, то после трудового дня она может чувствовать приглушенные боли. На завершающих сроках ожидания материнства также могут проявляться боли – когда головка плода опущена к тазовой части будущей мамы. Замечено, что первая беременность не так тяжело переносится в плане болезненных растяжек связок, как вторая или третья.
Главные основания, по причине которых ощущаются боли в связках
Не всякая женщина в ожидании материнства терпит болезненности поддерживающих связок. Однако организм каждой женщины претерпевает изменения тела, предусмотренные увеличением вынашиваемого плода, а также изменениями уровня прогестерона.
Спазмы круглой связки обычно вызывают резкие боли, выраженность которых может напугать женщину.
Чаще всего такие сокращения связок отмечаются в правом сегменте живота, так как матка имеет способность растягиваться и поворачиваться вправо.
Боль может возникать даже во сне, когда женщина переворачивается со спины на бок. Кроме того, выполнение физических упражнений также может вызывать болезненные симптомы живота.Главным поводом для возникновения болезненных и неприятных ощущений в связочном аппарате является неосторожная смена положения тела беременной. Именно поэтому, уже с трехмесячного срока, движения будущих мам становятся плавными, так как натяжения связок случаются при быстрой ходьбе, грубых движениях, а также кашле и чихании.
Связки живота и внизу живота
Увеличение размеров матки – это одно из главных оснований проявления болезненности связок, которые при недостаточной для этого случая эластичности вынуждены усиленно растягиваться. Кроме того – данный процесс предусматривает увеличение объема циркулируемой крови и ее приток к главному женскому органу, что тоже может предопределять дискомфорт для женщины.
Связки ног
Очень часто в период беременности у будущей мамы болят икроножные мышцы ног, что может привести вплоть до развития судорог. Причиной появления таких болей являются:
- сосудистые дисфункции;
- наличие у беременной плоскостопия;
- неправильное питание, вызванное стремлением к диетам.
Как правило, боли такого характера начинают проявляться в середине срока, когда потребности плода быстро растут, а возможности женского организма несколько ограничены.
Связки в паху (связки между ног)
Дискомфортные ощущения будущей мамы не всегда связаны только с болями в пояснице, ногах или животе. Нередко беременные испытывают болезненные ощущения в паху, что вызвано напряжением связок между ног. К главным причинам таких нарушений относят:
- интенсивная выработка релаксина – гормона, отвечающего за подготовку к родовой деятельности организма;
- ущемление седалищного нерва, которое может произойти в результате роста матки;
- банальное перенапряжение, вызванное чрезмерными физическими нагрузками.
Маточные связки
Боли, вызываемые растяжением маточных связок, носят периодический характер и проявляются в результате преимущественно резкой смены положения тела. Иногда боли принимают схваткообразный характер. Если они бывают не чаще пяти схваток в час, то особых поводов для беспокойства быть не должно.
Что делать, если сильно болят связки беременности?
Особого лечения болезненные связки не требуют – только тогда, когда доктор не отметил никакой патологии развития беременности. По большому счету, такие болезненные ощущения больше представляют психологическую опасность, нежели физическую. Зачастую полноценного отдыха бывает вполне достаточно, чтобы общее состояние женщины пришло в норму.
Таким образом, чтобы уменьшить боли в животе, нужно:
- полноценно отдыхать;
- выходить из лежачего либо сидячего положения плавно и медленно;
- использовать эластичный пояс, бинт или бандаж для поддержки увеличивающегося живота.
Помимо выше перечисленного, следует обратить внимание на свой рацион. Лучше отказаться от вредной еды, а перейти на здоровую пищу, богатую клетчаткой, овощи, фрукты.
Ни в коем случае нельзя переедать, так как это нарушает перистальтику кишечника.
Занятия спортом в щадящем режиме не только улучшат самочувствие будущей мамы, но и дадут возможность правильно подготовиться к родам в физическом плане.
Если же боль очень резко настигла будущую маму, то в таком случае надо лечь на бок, согнув ноги в коленях, при этом положить одну подушку под живот, а вторую – между ног. Щадящее тепло на больное место поможет снять спазмы, а легкое поглаживание живота позволит уменьшить боли.
При любых обстоятельствах ожидающая малыша женщина должна сохранять спокойствие, независимо от того, чтобы она не испытывала. Если имеются какие-то сомнения – лучше, конечно обратиться к доктору, которому вы доверяете. Но по большому счету, состояние мамы и малыша в первую очередь зависит от позитивного настроя на самое лучшее, который сможет обеспечить только сама женщина.
Источник: https://mamapedia.com.ua/beremennost/vse-o-beremennosti/boljat-svjazki-pri-beremennosti.html
Круглая связка матки болит при беременности, что делать?
Беременность — приятный, но сложный период для организма женщины. Она редко протекает без единой жалобы. Лишний вес и боли в ногах, отеки, ломота в суставах, тошнота — частые спутники этого состояния. Но самой распространенной жалобой остается ощущение дискомфорта, боли в области живота.
Болезненные ощущения в области живота, поясницы или ног могут беспокоить беременную женщину на любом сроке. Но в зависимости от триместра и происходящих в организме процессов причины будут разные.
Анатомия связочного аппарата матки
Матка внутри живота находится в подвешенном состоянии. Спереди и сзади ее покрывает брюшина, которая продолжается до боковых стенок таза. В этом месте происходит прикрепление листков брюшины, а сами они носят название широкой связки матки.
Но одних лишь широких связок недостаточно для удержания матки в нужном положении. Справиться с этой задачей им помогают круглые маточные связки. Эти образования представляют собой фиброзные тяжи, которые залегают между слоями брюшины, внутри широких маточных связок. Они имеют округлую форму, с чем и связано название.
В состав тяжей входит не только соединительная ткань, но и мышечные волокна. Такое строение позволяет им растягиваться и сокращаться при необходимости.
Расположение круглых связок отличается от широких. Они направлены не к боковым стенкам таза, а к передне-нижней части живота. Внизу круглые маточные связки проникают в паховые каналы и заканчиваются в области половых губ. Лонное сочленение они огибают.
Существуют еще и кардинальные маточные связки, в их состав входят соединительная ткань и мышечные волокна. Но их роль в поддержании матки значительно меньше, чем у круглых связок. Задачей кардинальных связок является удерживание матки в центральном положении.
Симптомы напряжения связочного аппарата матки
При растяжении или сокращении круглой связки матки беременная женщина будет испытывать разные ощущения. И жалобы ее тоже будут отличаться. Чаще всего изменения в связочном аппарате матки будут проявляться:
- Тупыми, ноющими болями внизу живота. Обычно они возникают при растяжении круглых связок. Могут напоминать боли при менструации. У беременной женщины возникает ощущение, будто тянет живот.
- Внезапной колющей болью. Она появляется при резких движениях тела, когда увеличенная матка сильно смещается и тянет фиброзные тяжи. Проходит быстро после изменения положения.
- Болями, похожими на схватки. Они возникают из-за сокращения круглой связки матки в ответ на сильное растяжение. Часто тоже связаны с резкими движениями, кратковременные и в отличие от обычных схваток нерегулярные.
При растяжении связочного аппарата боль может возникать в паху, между ног, отдавать в бедро. Это связано с расположением фиброзно-мышечных тяжей. Чаще беременных женщин беспокоят боли в правом боку и ноге, но могут встречаться и слева, и внизу с обеих сторон.
Первый триместр
На этом сроке матка только начинается увеличиваться. Но беременность запускает процесс перестройки организма, смещается центр тяжести тела. Возникают ноющие боли в поясничном отделе, которые ощущается и внизу живота.
Растягиваются маточные связки, что может сопровождаться ноющими или колющими болями внизу живота, в боку или в верхней части ног.
Гормональные изменения в организме затрагивают и пищеварительную систему. Могут возникнуть вздутие кишечника и неприятные ощущения в нем.
Второй триместр
На сроке 3—6 месяцев матка беременной женщины растет интенсивно. Нагрузка на поддерживающий ее связочный аппарат возрастает. Его постоянное растяжение и напряжение все чаще сопровождается болями внизу и в боковых областях живота.
Начиная с конца второго триместра возможно ощущение тренировочных схваток. Обычно они безболезненны, но иногда возникает дискомфорт, особенно при повышенной тревожности будущей мамы.
Третий триместр
С 6-го по 9-й месяц живот значительно увеличивается. Для его поддержки требуются усилия со стороны маточных связок, мышц и кожи. Обычно к этому сроку они адаптируются к постоянно возрастающей нагрузке и растягиваются без особых болезненных ощущений. Но при резком наборе веса или увеличении объема опять появятся жалобы на боли внизу живота.
Живот при беременности поддерживается тремя парными маточными связками.
Помощь при болях в животе
Если живот при беременности тянет или начинает болеть, то независимо от характера и продолжительности боли нужно показаться врачу. Только он может определить, являются ли эти ощущения следствием беременности, физиологическими по своей сути или же они симптом нового заболевания, проявление осложнений.
Причины патологических болей в животе
Такой симптом могут вызывать многие болезни и все они опасны для здоровья женщины и плода. Основные болезни, симптомы и направления лечения приведены в таблице:
| Выкидыш, преждевременные роды | Острая, схваткообразная боль внизу живота и в спине, кровянистые выделения из половых путей | Обращение в «Скорую помощь», срочная госпитализация |
| Внематочная беременность | Резкая боль в животе, обычно с одной стороны, кровянистые выделения, происходит на раннем сроке | Обращение в «Скорую помощь», срочная госпитализация |
| Пиелонефрит | Озноб, повышение температуры, учащенное мочеиспускание, боль в верхней части ног, пояснице | Консультация врача, госпитализация в урологическое отделение |
| Кисты связочного аппарата | Боли в животе, паховой области, бедре, между ног, опухолевидные выпячивания половых губ. | Оперативное лечение |
| Опухоли круглой связки | Усиление болей по мере прогрессирования беременности | Оперативное лечение |
Кисты связочного аппарата
Изредка в круглой связке возникает киста – округлое образование, заполненное жидкостью. Называется она кистой Нака – по имени ученого, впервые описавшего это заболевание. Причиной образования кисты Нака является нарушения развития структур круглой связки. Обычно – в 90% случаев — кисты возникают справа, этим же и объясняются боли с этой стороны при беременности.
На фоне беременности киста Нака проявляет себя постоянными или периодическими болями по ходу фиброзного тяжа, выпячиванием в области половой губы.
Ее часто путают с паховой или бедренной грыжей, увеличенным лимфоузлом, доброкачественными и злокачественными опухолями, расширением сосудов.
Точный диагноз устанавливается при проведении ультразвукового исследования или магнитно-резонансной томографии.
Опухоли круглой связки
В этой области могут возникать как доброкачественные (фибромиомы, лейомиомы), так и злокачественные (саркомы) опухоли. Саркомы связочного аппарата развиваются крайне редко. Беременность может служить пусковым фактором роста опухолей. Как и в случае кисты, их лечение только оперативное удаление.
Диагностика
Диагноз растяжения круглой связки устанавливается после осмотра гинекологом. Если не обнаруживается других изменений, а в лабораторных и инструментальных исследованиях все в пределах нормы, этот диагноз наиболее вероятный.
Лечение
Лекарственные средства во время беременности практически не назначаются. В случае сильной, длительной боли или плохой ее переносимости возможно назначение спазмолитических препаратов — таблетки или свечи Но-шпы, Папаверина, Вибуркол в свечах.
Из анальгетиков во время беременности разрешается использовать Парацетамол, как наиболее безопасный препарат. Но методом выбора остается немедикаментозное лечение:
- Изменение положения тела. При появлении боли нужно сесть или прилечь, часто состояние облегчается в позе на четвереньках.
- Использование специальных подушек для беременных. Подкладывание подушки под поясницу или бок, между ног способно уменьшить давление живота и растяжение связочного аппарата матки.
- Теплые ванна и душ. Негорячая вода — отличный спазмолитик и анальгетик. Но важно помнить, что злоупотреблять ваннами при беременности не стоит из-за риска инфекции.
- Занятия йогой для беременных. Дозированные, легкие физические упражнения при беременности позволяют подготовить связочный аппарат матки к возрастающей нагрузке.
- Дородовый бандаж. Специальный бандаж становится для живота беременной женщины дополнительной поддержкой.
В большинстве случаев немедикаментозные методы позволяют справиться с болезненными ощущениями при беременности. Если же они неэффективны, к болям присоединяется озноб, повышение температуры, выделения из половых путей или резкое головокружение, обращение к врачу должно быть немедленным.
После рождения ребенка круглые маточные связки сокращаются, и болезненные ощущения в животе и пояснице самостоятельно исчезают.
Вытягивание и расслабление поясницы при беременности
Источник: https://MedOtvet.com/neraspredelennoe/bol-v-svyazkah-matki-pri-beremennosti.html
Связки при беременности
Период ожидания малыша счастливое время, но связано оно с сильными переменами во всем организме, как физиологическими, так и гормональными. Абсолютно все органы подвержены двойной работе, что же касается физического состояния женщины, то оно конечно же тоже не остаётся без изменений под влиянием подрастающего плода.
И радости и тягости ожидают женщину при ожидании своего маленького чуда.
Радость, конечно от подрастающего животика, но и болевые ощущения сопровождающие весь процесс физиологических изменений нельзя списывать со счетов.
Боль сопровождает будущую маму с самых первых дней беременности и вплоть до первого крика ребёнка.
Болевые ощущения в связках самые распространённые и избежать их практически не возможно, тут многое зависит от общей физической подготовки будущей мамы.
Связки во время беременности значительно растягиваются, в особенности большая круглая связка, которая поддерживает матку с обеих сторон, не разрешая ей двигаться с места.
При беременности же эти связки становятся более упругими, что усиливает болевые ощущения в паху и боку при любого рода резких движениях. Болевые ощущения в связках, как правило, не имеет постоянного характера, а возникает при напряжении.
Боль связок бывает нескольких видов и они быстротечны:• Колющая;• Ноющая;• Тянущая.
Болевые ощущения вызванные растяжкой связок возникают в паховой области и движется к внешней стороне бедра. Возникать боль может и непроизвольно с двух сторон.
Что является причиной болей в связках во время ожидания ребёнка
Особо ощущать боль в связках вы начнёте уже на более поздних сроках беременности, примерно с третьего триместра.
Происходит это на поздних сроках от того, что малыш опускает головку вниз к родовым путям и тем самым растягивает связки ещё сильнее.
Если раньше боль в связках возникала при активно проведённом дне или резких движениях, то теперь для того чтобы ощущать тянущие боли в связках вам даже не придётся прилагать усилий.
Врачи выделяют несколько причин возникновения болей в связках при беременности:• Влияние гормонов;• Растяжение большой круглой связки;• Прибавка в весе беременной;• Слабо развитые мышцы пресса;• Расхождение тазовых костей больше допустимой нормы;• Крупный размер плода.Если же боль имеет постоянный характер и не утихает после отдыха, то возможно наличие некоторых патологий или заболеваний у матери. Поэтому будьте бдительны и немедленно покажитесь специалисту.
Растяжение связок во время беременности
Итак, при ожидании ребёнка боли в нижней части живота вполне нормальное явление. Боль при растяжении связок не продолжительная, это отличает её от спазмов. Матка прибавляет в размере от этого она утолщается и растягивается, связкам приходится подстраиваться под неё чтобы поддержать.
Именно такой процесс её изменения и вызывает боль, то с одной стороны, то одновременно с двух.
Примерно со второго триместра боль при растяжении связок может приобрести острый характер во врем я резкой смены положения или вечером после сильной активности.
Самое сильное растяжение связок произойдет на поздних сроках беременности, когда ваш малыш перевернётся и упрётся головкой в таз, тем самым он будет оказывать постоянное растягивающие воздействие на связки.
Боль в крестцовых связках при беременности
Собственно эти связки проходят от внутренней связки до крестца под копчиком. В отличие от большой круглой связки они не являются основной поддержкой для матки, но тем не менее любое их растяжение приводит к резкой боли.
Боль в крестцовых связках, носит резкий характер боли в паховой области, так же ощутить боль вы можете и в пояснице.
Если вдруг захотите выявить локацию, то легкими движениями нажимая внизу живота вы обнаружите особо острые точки с правого и левого бока.
Очень часто врачи не предают значения болям крестцовых связок, так как считают это малозначительным, если конечно диагностика определила, что боль вызвана именно их растяжением.
Поэтому бороться с такой болью беременным приходится бороться самостоятельно, путем расслабления и поз помогающих снять болевые спазмы.
Однако, вы можете попросить у вашего врача помощи в физиотерапии, что в дальнейшем благотворно скажется на родовой деятельности.
Какая боль возникает в связках при растяжении во время беременности
Итак, боль при растяжении большой круглой связки при беременности, как мы уже сказали, носит не постоянный характер, как правило, спровоцирована резкими движениями. Под вечер активного дня беременных будет сопровождать тянущая боль внизу живота. Возникает боль в связках даже если вы резко встали с кровати или при выходе из ванны сильно подняли ногу.
Порой боль в связках можно спутать с другим причинами боли, но болевые ощущения, которые имеют более опасные причины протекают обычно с целым комплексом симптом. Срочно обратится к врачу вам нужно, если при боли вы испытываете:• Жжение при мочеиспускании;• Кровянистые выделения;• Боли не прекращаются длительный период;• Мигрени;• Жар.
Если вдруг, вы замечаете проявление этих симптомов то незамедлительно вызовите скорую помощь, а что так же очень важно, не принимайте обезболивающие и какие-либо другие медикаментозные препараты, тем более если не имеете рекомендации от врача.
Как облегчить боль при растяжении связок
Мы уже обговорили, что причиной возникновения часто являются резкие движения. Поэтому, первым делом для того чтобы снизить боль вам необходимо расслабиться и принять спокойное, удобное для вас положение.
Хорошим средством профилактики снижающие болевые спазмы при беременности, одна из поз йоги, а именно стоя на четвереньках делайте лёгкий прогиб в спине.
Все ваши движения и смена положения должны быть плавными и медленными.
Ещё мы с вами уже разговаривали, о самой универсальной позе при боли во время беременности-это поза, лёжа на боку с согнутыми коленями. Можно немного её усовершенствовать и зажать между коленями подушку.
Обратившись к врачу вы можете попросить его подобрать вам бандаж или поддерживающий пояс для беременных, это прекрасный способ снять нагрузку с живота и поясницы, но ходить в нём постоянно не стоит.Часто ищут:
- при беремености растяжение связок в паху
Источник: http://proberemennost.com/svyazki-pri-beremennosti.html
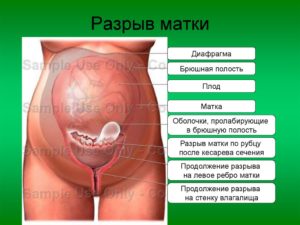
Разрыв матки
Разрыв матки – это патологическое состояние, которое характеризуется нарушением целостности стенок матки во время родовой деятельности. К основным клиническим проявлениям относятся резко болезненные усиленные схватки, нарушение мочеиспускания, признаки кровопотери и эректильной или торпидной фазы шока.
Диагностика разрывов матки основывается на предварительном сборе анамнеза и выявлении характерных симптомов, при необходимости – данных УЗИ.
Терапевтическая тактика заключается в родоразрешении путем кесарева сечения, срединной лапаротомии или плодоразрушающих операций с остановкой кровотечения, сшиванием разрыва или экстирпацией матки в дальнейшем.
Разрыв матки – это нарушение целостности матки при беременности или во время родов. Впервые данная патология была описана еще в XVI веке. В настоящий момент это – одно из наименее распространенных патологических состояний в акушерстве. Общая частота разрывов матки колеблется в пределах 0,1-0,01% от всех родов. До начала родов случается только 8-10% разрывов.
В I и II триместрах данная патология наблюдается редко. При этом для разрывов матки характерны высокие показатели материнской и перинатальной смертности – 3-5% и 35-40% соответственно. В современном акушерстве ведущая роль отводится профилактике путем раннего выявления потенциальных этиологических факторов и рационального подбора способа родоразрешения на их фоне.
Разрыв матки
На данный момент выделяют несколько вариантов этиопатогенеза разрывов матки при родах: механическая преграда для плода, гистологические изменения тканей матки и насильственное воздействие.
К первой группе относятся все анатомо-физиологические особенности матери и/или плода, которые осложняют или делают невозможным прохождение ребенка через женские родовые пути.
Спровоцировать разрыв матки могут разгибательное или поперечное положение, асинкилитическое вставление головки, водянка головного мозга, большой плод, аномалии развития костей таза, наличие новообразований половых путей.
Гистологические изменения на данный момент являются наиболее распространенной причиной разрывов матки – свыше 90% всех случаев. В эту группу включают наличие рубцов или участков трофических изменений миометрия после более чем 3 родов, в т. ч.
с осложнениями, множественных выскабливаний, кесаревых сечений или других операций на матке, частых эндометритов. Механизм развития основывается на потере эластичности тканей или их слабости и, как следствие – невозможности выдержать нагрузку.
Насильственный разрыв матки, вызванный использованием акушерских пособий или операциями, встречается редко. Причиной разрыва в таких случаях становится оказание чрезмерного давления на матку руками врача или медицинским инструментарием.
Разрыв матки может быть вызван несоблюдением техники проводимой операции, использованием приема Кристеллера, длительной стимуляцией окситоцином, поворотом плода при запущенном поперечном предлежании.
Классификация разрыва матки
В зависимости от патогенеза разрывы матки разделяют на:
- Самопроизвольные. Это разрывы, возникающие самостоятельно, на фоне анатомо-физиологических особенностей матери и/или ребенка (механическая преграда, гистологические изменения).
- Насильственные. Такие разрывы матки являются результатом медицинских действий (использования вакуум-экстрактора, щипцов, слишком быстрого рождения ребенка), травмы живота и таза.
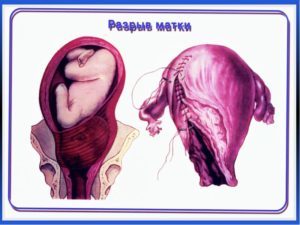
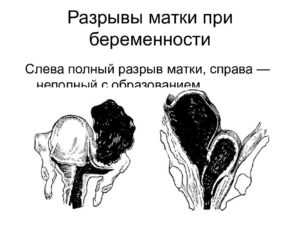
По степени повреждения стенки разрывы матки можно разделить на две группы:
- Полные разрывы матки, при которых повреждаются эндо-, мио-, и периметрий. При этом формируется отверстие между маточной и брюшной полостью, через которое может выходить плод.
- Неполные разрывы матки ограничиваются только эндометрием и/или миометрием. Основное проявление – образование гематомы под висцеральной брюшиной или между листками широкой связки.
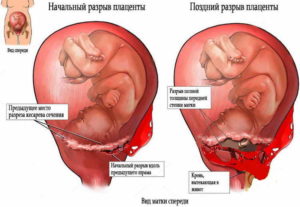
Разрыв матки может находиться на одной из 3 стадий: угрожающий, начавшийся или совершившийся. Такое деление обусловлено последовательностью нарушения целостности стенок матки и возникающими на фоне этого клиническими проявлениями.
При угрожающем разрыве матки клиника обусловлена чрезмерным растяжением тканей, однако их целостность еще сохранена.
Ведущие симптомы данной стадии: выраженные боли в гипогастрии, усиление интенсивности и сокращение пауз между схватками, повышение ЧСС и ЧД, субфебрилитет, задержка мочеиспускания, отек наружных половых органов.
В средней трети живота или немного выше пальпаторно можно выявить контракционное кольцо. При угрожающем разрыве матки ухудшается фетоплацентарный кровоток, возникает гипоксия плода, которая приводит к повреждению в ЦНС или даже смерти ребенка.Начавшейся разрыв матки характеризуется нарушением целостности эндометрия и миометрия, повреждением артерий или вен и формированием гематомы.
Клинические проявления этой стадии включают в себя судорожные схватки с ярко выраженным болевым синдромом, выделения из влагалища кровянистого или сукровичного характера и примеси крови в моче. Данное состояние часто приводит к развитию шока.
Его начальная (эректильная) стадия сопровождается общим возбуждением, сильным страхом, криком и мидриазом. Зачастую начавшейся разрыв матки завершается смертью ребенка вследствие длительной гипоксии.
Совершившейся разрыв матки проявляется полным разрывом стенки. При этом резко исчезает давление плода на половые пути. Клинически это характеризуется усилением боли на высоте одной из схваток, после которой полностью останавливается родовая деятельность.
Ранее возникший шок переходит из эректильной фазы в торпидную, проявляются признаки массивной кровопотери: резкая бледность кожи, поверхностное дыхание и нитевидный пульс, «обвал» АД, западение глазных яблок, рвота, помутнение и потеря сознания. На фоне полного разрыва матки ребенок может переходить в брюшную полость.
В таких случаях части плода четко пальпируются под брюшной стенкой, а сам плод смещается выше входа в малый таз.
Диагностика разрыва матки основывается на данных анамнеза и физикальном обследовании роженицы, при необходимости – результатах УЗИ. В большинстве случаев время на постановку диагноза очень ограничено, т. к.
разрыв матки – это ургентное состояние, требующее немедленного врачебного вмешательства.
В случае неправильной трактовки выявленных симптомов, неверного или позднего определения характера патологии существенно возрастает риск смерти как ребенка, так и матери.
При опросе женщины обращают внимание на характер болевых ощущений, наличие выделений из половых путей, ранее перенесенные гинекологические заболевания и операции, особенности предыдущих родов. Как правило, риск развития разрыва матки оценивается еще до начала родов, в т. ч.по результатам ультразвукового сканирования. О результатах обязательно информируется принимающий роды акушер-гинеколог. При физикальном обследовании женщины с подозрением на разрыв матки оценивается АД, ЧД и ЧСС, проводится пальпация живота.
Далее выполняется внешний акушерский осмотр с целью оценки размеров и тонуса матки, положения в ней плода. При сомнительном результате физикального обследования может осуществляться контрольное ультразвуковое сканирование.
УЗИ дает возможность оценить толщину стенок матки и выявить нарушение их целостности, определить стадию, на которой находится разрыв матки. С целью оценки жизнедеятельности плода может проводиться кардиотокография.
Терапевтическая тактика при разрыве матки сводится к максимально быстрому родоразрешению и остановке кровотечения.
Во всех случаях данное состояние является прямым показанием к немедленному оперативному вмешательству.
Вне зависимости от стадии проводится восполнение ОЦК путем внутривенной инфузии препаратов крови или кровезаменителей и профилактика бактериальных осложнений при помощи антибактериальных средств.
При состоянии угрожающего разрыва матки осуществляется немедленное прекращение родовой активности матки. Это обеспечивается медикаментозной миорелаксацией на фоне общего обезболивания. Далее в зависимости от наличия признаков жизнедеятельности плода выполняется кесарево сечение или краниотомия.
При начавшемся и совершившемся разрыве матки показана срединная лапаротомия с целью полноценной ревизии брюшной и маточной полостей. Также такой доступ позволяет провести иссечение краев и сшивание небольших разрывов или экстирпацию при массивных повреждениях, инфицировании или множественном размозжении тканей.При неполных разрывах матки проводится опорожнение гематомы и выполнение гемостаза.
Прогноз и профилактика разрыва матки
Прогноз для женщины при разрыве матки напрямую зависит тяжести повреждений, объема кровопотери и современности оказания помощи. Прогноз для ребенка при полном разрыве матки, как правило, остается неблагоприятным, что обусловлено отслойкой плаценты.
Превентивные меры по отношению к разрывам матки подразумевают предварительное исключение всех обстоятельств, при которых оказывается чрезмерное воздействие на стенки органа. Для этого беременной необходимо регулярно посещать женскую консультацию и проходить полноценное обследование.
При наличии факторов, которые потенциально могут вызвать разрыв матки, способ родоразрешения подбирается индивидуально лечащим акушером-гинекологом.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gynaecology/uterine-rupture
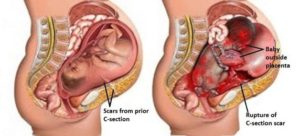
Разрыв шейки матки при беременности: причины, симптомы, риски
Существуют признаки и нарушения в ходе беременности, по которым можно предугадать травму родовых путей. Но разрыв шейки матки при беременности нельзя предугадать наверняка.
Родовая деятельность начинается с раскрытия шейки матки. В норме раскрытие должно составлять 10-12 сантиметров, после этого начинаются потуги.
Часто случается так, что шейка раскрывается плохо, медленно, и роды начинаются, когда шейка еще не готова.
Происходит разрыв шейки матки или ее тела.
Следует знать, что такая патология как разрыв матки при родах может повлечь смерть роженицы и плода.
Что провоцирует. Причины
Разрывы матки, в основном, встречаются у повторнородящих женщин, причем рожавших неоднократно, с накопленными заболеваниями.
Очень редко патология встречается у первородящих. В этом случае разрыв происходит из-за отклонений в строении матки — двурогая, двойная. Разрыв происходит на 20-26 неделе беременности.
Может произойти по разным причинам. Его могут спровоцировать действия медработников, помогающих родам, или же он случается по независящим от медиков причинам.
Провоцирующими факторами являются:
- начало потуг при недостаточно раскрытой шейке матки;
- слабая эластичность тканей шейки;
- зрелый возраст роженицы;
- возраст первородящей за 30 лет;
- у женщины в анамнезе имеются операции на шейке матки;
- застарелые шрамы после тяжелых родов или неудачных абортов;
- разрыхление тканей матки при предлежании детского места;
- инфекции в родовых путях и матке;
- отхождение вод за сутки до рождения малыша;
- большие размеры плода относительно роженицы;
- тазовое предлежание плода;
- стремительные роды — ребенок рождается мгновенно после отхождения вод;
- затяжные роды, при которых шейка надолго зажимается между тазовыми костями и головкой младенца;
- переношенная беременность;
- использование щипцов и прочих приспособлений для оказания помощи роженице.
Чаще всего причиной разрыва служит рубец после кесарева сечения или хирургического вмешательства в теле матки.
Патогенез
Не возникает на пустом месте. Здоровый орган имеет ткани с необходимой эластичностью, у молодой первородящей женщины матка вряд ли разорвется, скорей, приостановится процесс родов.
Предпосылкой к травме служат изменения в миометрии (мышечной ткани, образующей тело матки).
Такие патологические изменения начинаются:
- при воспалительных и инфекционных заболеваниях репродуктивной системы;
- микротравм матки;
- после чистки полости матки;
- самопроизвольных выкидышей;
- абортов.
Запускаются процессы воспаления и рубцевания тканей, протекающие бессимптомно.
Инфекция сохраняется длительное время, нормальная ткань заменяется деструктивной соединительной, начинается фиброз.
Происходит повреждение сосудов, которых в тканях матки очень много, развиваются микротромбоз, отеки и кровоизлияния.
Медиаторы воспаления преобразуют клеточную структуру, ослабляют межклеточные связи.
Так как в миометрии находится множество сосудов — вокруг каждого мышечного волокна находится 3-4 капилляра, то при родовой деятельности нарушается естественное кровообращение органа.
Происходит отслаивание эндотелия, мышечная ткань претерпевает дистрофические изменения. В миометрии накапливаются макрофаги и цитокины, поддерживающие хроническое воспаление. Изменения протекают хронически, без признаков, но могут приобретать острую форму — эндомиометрит.
Сократительная способность матки сохраняется, но малейшее стороннее вторжение в родовый процесс, усиление потуг или стремительные роды могут привести к повреждению детородного органа.
К факторам, разрушающим ткани матки, относятся:
- кислородное голодание миометрия;
- снижение интенсивности кровотока мышечной ткани;
- воспаление;
- механические повреждения.
Происходит целый ряд метаболических нарушений — повышается расход энергии, усиливается анаэробный гликолиз, замедляется синтез сократительных альбуминов, снижается окислительное фосфорилирование и синтез АТФ.
Нарушение структуры миометрия сопровождается первичным или вторичным ослаблением родовой деятельности.
После любого хирургического вмешательства на теле матки структура мышечной ткани не восстанавливается на все сто процентов. На краях разрезов накапливается коллаген, в рубце нарушается капиллярное кровоснабжение.
Во время родов нагрузка на эти неполноценные участки возрастает, и они могут разойтись или разорваться.
Симптомы
Признаки разрыва зависят от стадии патологии и фактора, вызвавшего ее.
Угрожающий разрыв матки возникает при чрезмерном растяжении нижней части органа до 1 мм, тогда как в норме должно быть 3-5 мм.
Первым симптомом является отхождение вод, после чего начинаются очень болезненные схватки с быстро нарастающей интенсивностью.
Состояние больной не облегчается даже во время затиший. Схватки нарастают, интервал между ними сокращается, учащаются дыхание и сердцебиение роженицы, повышается температура тела.
Мочевой стоит высоко над лонным сочленением, мочеиспускание затруднено, в моче может наблюдаться примесь крови.Характерным симптомом угрозы разрыва является высокое расположение контракционного кольца, которое хорошо прощупывается в районе пупка или несколько выше.
Матка при этом как бы разделяется на две части, по очертаниям напоминает песочные часы.
Верхняя часть плотная, отклонена в левое или правое подреберье. Нижняя часть очень напряжена и болезненна, достаточно расплывчата.
Плод находится полностью в нижней части, прощупать его невозможно.
При влагалищном исследовании можно констатировать отек вульвы, вагины, шейки, защемление передней губы шейки, цвет которой изменяется до багрово-синего.
Нарушается фетоплацентарный кровоток.
Без медицинской помощи наступает удушье плода, мозг ребенка повреждается, после рождения он погибает.
Начавшийся разрыв характеризуется надрывом миометрия в нижнем сегменте плодовместилища и формированием гематомы.
У роженицы наступает эректильная фаза шока — лицо краснеет, учащается сердцебиение, женщина кричит, ее охватывает страх, зрачки расширены. Боль нарастает, схватки очень интенсивные и беспорядочные.
Из-за родовой опухоли и гематомы начинаются потуги, хотя головка еще не вошла в родовые пути.Из родовых путей могут выделяться сукровица или кровь, подтверждающие начавшийся разрыв.
Ребенок может погибнуть внутри материнской утробы вследствие гипоксии.
Совершившийся разрыв диагностируют по резкой боли, возникшей на пике одной из схваток.
Наступает торпидная фаза шока — возбуждение роженицы сменяется апатией, родовой процесс прекращается.
Появляются симптомы внутрибрюшного кровотечения — кожа бледнеет, зрачки расширены, глаза западают, пульс частый слабый, дыхание прерывистое, частое.
Кровяное давление резко падает, женщина находится в спутанном сознании или теряет его.
Ребенок погибает сразу после разрыва, и находится в брюшной полости. Кровотечение возникает не всегда.
Если матка разрывается в конце родов, ребенок рождается с тяжелым удушьем.
Гистопатический разрыв наблюдается у женщин с истощением миометрия или рубцов, симптоматика размытая. Разрыв может произойти во время беременности или в процессе родов.
Симптомом разрыва матки при беременности являются внезапная боль в животе или пояснице, как при почечной колике, боль в животе может сместится в правую сторону, вниз.Развивается тошнота, учащается сердцебиение. Кровотечение развивается не всегда.
Давление понижается, развивается головокружение и слабость, кожные покровы бледные.
Лечение и профилактика
Лечение заключается в зашивании разрывов сразу после рождения ребенка и последа. В описании лечения травм родовых путей содержится информация о том, как зашивают разрывы шейки матки при родах.
При помощи влагалищных зеркал обнажают шейку матки, захватывают ее за переднюю и заднюю губу, выводят наружу и в сторону, противоположную разрыву.
Шов накладывают в верхнем углу раны — один, а если нет возможности сшить разрыв одним швом, то накладывают два шва ближе к верхнему углу раны, а затем зашивают сам верхний угол. Иглу вводят за 5-10 мм от края разрыва, чтоб шов не прорезался.
Среди последствий не зашитого разрыва шейки матки при родах отмечают развитие параметрита, эндоцервицита, эрозий, эктропионов шейки матки.
Профилактика разрывов шейки заключается в правильном ведении родов. Недопустимо накладывание щипцов во время недостаточного раскрытия зева, оперативное вмешательство должно проводится в соответствующих условиях.
В целях предотвращения разрыва проводят рассечение шейки матки. Особую осторожность следует проявлять при предлежании плаценты.
Не рекомендуется подвешивание груза к ножке.
К какому доктору следует обращаться
При подозрении на разрыв матки у беременной, следует срочно вызывать бригаду скорой помощи. Ее врачи свяжутся с роддомом, где больной окажут квалифицированную помощь. Беременной до приезда медиков показан постельный режим.
: что такое разрыв шейки матки
Источник: https://kakrodit.ru/razryv-sheyki-matki-pri-beremennosti/