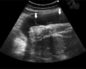
Полость матки не деформирована
Содержание
Деформация шейки матки

среда, февраля 24, 2016 — 12:48
Деформация шейки матки – изменение естественного состояния шейки матки, а также ее влагалищной части. Чаще всего деформация шейки матки происходит после абортов, во время родов, так как во время прохождения плода через шейку матки образуются мелкие трещины и разрывы, после хирургических вмешательств, а также после гинекологических операций, которые и приводят к ее изменениям.
Во время родовой деятельности шейка матки стает значительно короче и сглаживается, что позволяет ей открыться на 8-10 см и дать возможность головке ребенка легко пройти. Довольно часто во время прохождения плода по родовым путям случаются разрывы шейки матки.
Причинами этих нежелательных явлений могут быть: предыдущие разрывы во время родов, большой вес ребенка, гинекологические операции, аборты, слабая родовая деятельность с последующими стремительными родами, неправильно подобранные акушерские щипцы, несвоевременные сильные потуги.
Вследствие этого образуются разрывы шейки матки. Разрывы и трещины быть разной глубины и даже задевать влагалище и саму матку. Поэтому по окончании родов врач обязан тщательно осмотреть шейку матки и саму матку на наличие разрывов.
Если таковые обнаруживаются, их ушивают специальными нитками, которые со временем сами рассосутся.
Если же не все разрывы были обнаружены и зашиты, шейка матки деформируется, изменяется ее форма и зев. Сама роженица может не почувствовать никаких изменений. Чаще всего неправильная шейка матки не вызывает никаких беспокойств у женщины и никак не влияет на самочувствие пациентки.
Но этот фактор может сыграть решающую роль в планировании дальнейшей беременности, так как неправильная шейка матки может привести к непроизвольным выкидышам, кровотечениям, подтеканию околоплодных вод и, как результат, к преждевременным родам.Поэтому очень важно после родов пройти обследование шейки матки на наличие изменений, тогда врач сможет назначить правильное лечение и убрать все последствия тяжелых родов.
Вследствие оперативных вмешательств или тяжелых родов неправильно зашитые или не зашитые вовсе разрывы и трещины зарубцовываются. После чего у женщины развивается рубцовая деформация шейки матки. При этом шейка матки деформируется и выворачивается во влагалищную часть.
Рубцовая деформация шейки может привести ко многим заболеваниям: инфекционным, сильным воспалительным процессам, которые могут усугубляться гнойными высыпаниями, загрубением эндометрия, эрозией шейки матки и даже образованием раковых клеток.
Для женщин, которые пытаются забеременеть или выносить ребенка, рубцовая деформация шейки матки может стать весом поводом для беспокойства.
Очень часто рубцовая деформация шейки матки никак не проявляется, хотя явными признаками этой патологии могут быть: сбои в менструальном цикле, а также обильность выделений во время самого цикла, неприятные боли внизу живота, болезненные сексуальные контакты, белые выделения, которые могут иметь неприятный запах. Если вы обнаружили какие-то из этих симптомов у себя, немедленно отправляйтесь к врачу, который сможет подтвердить или опровергнуть предположительный диагноз. Для этого вас осмотрят на кресле с помощью зеркал, будет назначена кольпоскопия, цитология мазков, также потребуется сдать некоторые анализы. Если все же у вас диагностировали рубцовую деформацию шейки матки, не стоит паниковать, врач назначит вам курс лечения, который будет направлен на восстановление естественного изначального состояния шейки матки и ее целостности. В большинстве случаев, такое лечение довольно успешное, хотя и займет некоторое время.
Деформация шейки матки: последствия
Как уже упоминалось выше, многие женщины могут даже не заметить того, что шейка матки у них деформирована и никаких негативных последствий они у себя не наблюдают. Хотя для многих это может стать весомой преградой в планировании и вынашивании ребенка. Очень часто именно деформация шейки матки становится главной причиной непроизвольных абортов и ранних родов.
Кроме того при сильных изменениях шейки, а точнее, ее выворачивании во влагалищную часть, у женщины могут развиваться: ороговение тканей цервикального канала, отмирание эпителия, эндометриты, цервициты, эрозии, воспалительные процессы и даже рак шейки матки.
Поэтому не стоит надолго откладывать своевременное лечение, которое может предотвратить многие проблемы со здоровьем в будущем.
Деформация шейки матки: лечение
При выборе лечения деформации шейки матки учитываются многие факторы: что послужило причиной развития заболевания, степень поражения тканей, возраст пациентки, сопутствующие инфекции и воспалительные процессы.
Чаще всего деформация шейки матки лечится путем оперативного вмешательства или деструктивными методами. Если изменения незначительные, ткани поражены неглубоко, то назначается лазерная пластика, криодеструкция или диатермокоагуляция.
Если же деформирование достаточно значительное и есть предпосылки на наличие новообразований, тогда проводится реконструктивная пластическая операция или эксцизия шейки матки.
Все эти способы направлены на возобновление естественного состояния шейки матки, микрофлоры влагалища и восстановление репродуктивной функции.
Также рекомендуется провести профилактику развития онкологических клеток и новообразований.
Лечение деформации шейки матки – процесс достаточно длительный, но, в большинстве случаев, он проходит весьма успешно, и женщина сможет забеременеть и выносить абсолютно здорового малыша.
Деформация шейки матки это не так страшно, как кажется на первый взгляд, ведь заболевание поддается диагностике и лечению, после которого вы сможете планировать беременность и избавитесь от многих сопутствующих болезней. Главное во время обратится за помощью к специалисту.Embedded video for Деформация шейки матки
Источник: http://www.probirka.org/zhenskoe-besplodie/8988-deformatsiya-sheyki-matki.html
Деформация матки
Деформация матки – что это такое? В любом учебнике анатомии указано, какой формы и размеров должны быть внутренние органы человека.
Если в результате обследования обнаруживается какое-либо отклонение от нормы, это уже считается врожденной или приобретенной патологией. Некоторые женщины, услышав диагноз деформация матки, могут очень испугаться.
Однако не всегда такое отклонение указывает на развитие серьезных заболеваний.
В некоторых случаях, особенно если деформация полости матки врожденная, это нисколько не мешает функционированию репродуктивной системы. Опасность заключается в том, что многие пациентки с подобным диагнозом оказываются бесплодными, так как неправильно сформированный орган не предназначен для закрепления и вынашивания эмбриона.
- 1 Причины
- 2 Классификация
- 3 Диагностика
- 4 Лечение
Причины
Деформация матки может быть как врожденной, так и приобретенной. При прогрессировании опухолевых процессов размеры и форма детородного органа могут измениться. Такие заболевания обязательно нужно лечить хирургическим путем.
Причинами врожденной деформации матки могут выступать:
- Генетические нарушения.
- Неблагоприятное воздействие на плод в утробе матери в первый триместр беременности. Это может быть сильное отравление, пережитый стресс, инфекционное или хроническое заболевание.
В норме матка располагается в тазу, имеет форму груши. Нижняя часть органа плавно переходит в шейку, которая соединяется с влагалищем. Рост и развитие плода происходит именно в матке, поэтому ее деформация и неправильное развитие может быть достаточно опасно.
Классификация
Медик провел обследование и сообщил, что полость матки деформирована – что это означает? В современной медицине выделяют несколько типов аномального развития этого репродуктивного органа.
- Матка в форме дуги или седла. Верхняя часть органа вогнута. Такое нарушение не опасно для здоровья пациентки, не препятствует зачатию и нормальному вынашиванию ребенка.
- Матка двурогая. У пациенток с таким диагнозом есть дополнительная стенка, которая разделяет орган на две части. При такой деформации женщина легко забеременеет, но могут возникнуть проблемы с вынашиванием эмбриона. В двурогой матки ребенку тесно, а это чревато преждевременными родами.
- Однорогий детородный орган. В этом случае матка соединена только с одним яичником. Такое нарушение встречается очень редко. Забеременеть пациенткам с таким диагнозом сложно, но шансы есть. Высокий риск выкидыша или начала преждевременной родовой деятельности.
- Несколько маток в одном организме. Крайне редкая патология. Органы никак не связаны друг с другом. При такой аномалии женщины испытывают боль во время интимной близости или менструального кровотечения. Забеременеть пациентка может, но риск выкидыша и неправильного расположения эмбриона довольно высок.
У некоторых представительниц прекрасного пола с рождения отсутствует матка. В этом случае ставится диагноз агенезия. Пациентка с этим типом аномалии не может забеременеть и выносить ребенка, так как репродуктивная система не развита. У девушки отсутствует менструация, могут возникнуть серьезные гормональные нарушения.
Диагностика
Врожденную деформацию матки при стандартном гинекологическом осмотре на кресле обнаружить практически невозможно. Как правило, медики подозревают аномалии развития репродуктивного органа, если пациентка не может длительное время забеременеть, но при этом не страдает от каких-либо гинекологических заболеваний. Для обнаружения отклонения используются различные методы диагностики:
- УЗИ органов малого таза (трансабдоминальное или трансвагинальное).
- МРТ. При помощи современного оборудования можно увидеть четкое изображение матки. Такое обследование не проводится во время беременности.
- Обследование полости матки при помощи специального устройства – гистероскопа.
- Рентген с контрастным веществом. Позволяет определить форму и размер детородного органа, его функционирование.
- Лапароскопия. Во время такой операции делается прокол в брюшной полости, и через него вводится специальное устройство с камерой.
Лечение
Деформация матки может оказаться совершенно неопасной. Чаще всего с такими аномалиями пациентки могут зачать и выносить здорового ребенка. Однако в некоторых случаях, особенно когда патология мешает нормальной жизнедеятельности женщины, не обойтись без оперативного вмешательства.
Однорогую и двурогую матку можно исправить, удалив перегородку или не присоединенный к детородному органу яичник. Если у пациентки обнаружено сразу две матки, операция не понадобится. В любом случае, решение о необходимости оперативного вмешательства должен принимать квалифицированный медик после проведения диагностики.
Источник: https://uterus2.ru/disease/deformatsiya-matki.html
Полость матки не деформирована
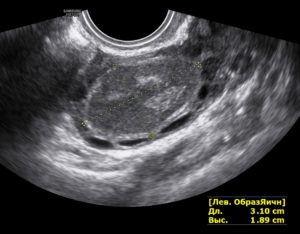
Мне 26 лет. Меня очень давно беспокоят боли внизу живота с првой и левой стороны (чаще с правой). Месячные приходят через 40- 50 дней и проходят болезненно.
При обращении к гинекологу она направила меня на УЗИ.
УЗИ на 7 день месячного цикла. Показания:
Тело матки определяется, отклонено влево. Размеры: длина 45мм, передне- задний 41 мм, ширина 43мм.
Структура миометрия не изменена.
М- эхо: толщина 10 мм неоднородной структуры с мелкими участками пониженной и повышенной эхогенности.
Полость матки не деформирована, шейка матки определяется обычных размеров. Структура изменена за счет множ. об. Navoti множ. гиперэхогенных включений по ходу цервикального канала. (извините за сокращения: так написано в протоколе и я не могу расшифровать).
Левый яичник: размеры увеличены. Длина 36мм, толщина 21мм, ширина 35мм со множественными фолликулами до 5- 6мм
Правый яичник. Размеры. Длина 45мм, толщина 25мм, ширина 38мм с фолликулами до 7 мм, жидкостное включение неправильной формы 19 * 11 мм.
Патологические образования в области малого таза не определяются. Свободная жидкость не определяется.
Заключение: УЗИ признаки: кистозных изменений обоих яичников, двухсторонний оофорит.
Рекомендовано повторное УЗИ на 21 день цикла.
УЗИ на 21 день цикла.
М- эхо – толщина 10 мм.
Левый яичник – контуры нечеткие, размеры 35* 25* 36мм с фолликулами до 7 ммм.
Правый яичник – размеры 40* 27* 45мм с фолликулами до 5 мм и жидкостное включение неправильной формы 13* 6мм.
Заключение: признаки двухстороннего оофорита, мулатифолликулярные яичники.
Рекомендовано: курс противоспалительной терапии.
Назначено лечение: Циклоферон 2, 0 в/ м 10 шт, Клион – 3 табл 7 дн , юнитокс- салютаб – 2 табл 7 дней, нистатин, 4 табл 7 дней, свечи тержинан.
Назначено повторное УЗИ после лечения.
Показания УЗИ на 5 день цикла.
Тело матки определяется, кзади. Размеры: длина 49мм, передне- задний 50 мм, ширина 56мм.Структура миометрия « пестрая» изменена за счет диффузных изменений (множественных, гетерогенных).
М- эхо: толщина 9 мм, границы четкие, контуры ровные, эхоструктруа не изменена.
Эндометрий не соответствует фазе ментр. цикла.
Полость матки не деформирована, шейка матки определяется обычных размеров. Структура изменена за счет множественных эхогенных включений 4- 5мм.
Левый яичник: размеры увеличены. Длина 41мм, толщина 23мм, ширина 21мм со множественными мелкими фолликулами до 4- 5мм
Правый яичник. Размеры. Длина 33мм, толщина 19мм, ширина 23мм с фолликулами до 9 мм. Оболочка обоих яичников утолщена. .
Патологические образования в области малого таза не определяются. Свободная жидкость не определяется.
Заключение: признаки гиперплазии эндометрия, хронич. двухстроннего аднексита. Не исключается внутренний эндометриоз тела матки.
После этого врач мне назначил гистероскопию. Я знаю, что эта операция болезненная и опасная. Я не рожала.
Согласны ли Вы с мнением врача или может есть какие- то другие способы лечения? Мне два года назад делали выскабливание и куда отправляли на исследование.Результаты: энометрий в фазе пропифухиции (неопнятно написано), обострение хронич. Эндометрита, обрывки полиап цервикального канала. Неужели этого результата недостаточно?
Березовская Елена Петровна
Откуда же я знаю. Больший шанс, что это доброкачественная. Индекс тут не причем — ерундой занимаются ваши УЗИсты
IrinaKull 04 дек 2013
Добрый вечер! Миома матки, деформирующая полость матки, как правило, мешает наступлению беременности. К сожалению, она может также мешать не только имплантации, но и дальнейшему развитию эмбриона.
Если это действительно так, и миома вдается в полость матки, то показано ее удаление. Это можно сделать путем гистерорезектоскопии, то есть через полость матки, без разрезов на животе.
А как у Вас проходят менструации?
Месячные у меня регулярные, цикл 25 дней. В середине цикла нет никаких мажущих выделений. Правда в первый день чуть побаливает живот. Длятся 4-5 дней. 1 и 2 день обильные, 3 — так себе, 4 и 5 день мазня.
Моя гинеколог сказала, что миома слишком маленькая и она только слегка деформирует матку, говорит, что они не смогут её удалить гистерорезектоскопией потому что её не видно внутри матки, они просто её не найдут. Она ещё ни как не проникла внутрь матки. Сказала пробовать беременеть.
Говорит, что по узи видно, что до внутренней полости матки миоме ещё надо расти, а пока она внутрь не проникла ещё. Вышлю Вам фото узи, посмотрите пожалуйста, может она просто обнадёживает меня, чтобы я к ней не приставала, или просто не хочет заниматься мной. Я уже и не знаю что делать.
Или и вправду пытаться беременеть или искать другого гинеколога! Подскажите, может всё таки есть надежда, что я смогу забеременеть с такой миомой. И ещё, я только сейчас увидела в узи написано, что у меня услен сосудистый рисунок миометрия, что это значит?
Прикрепленные файлы
- DSCN1222.JPG 95К 8 Количество загрузок:
- DSCN1238.JPG 56,84К 8 Количество загрузок:
- DSCN1240.JPG 55,31К 10 Количество загрузок:
- DSCN1246.JPG 77,45К 9 Количество загрузок:
- DSCN1247.JPG 65,43К 7 Количество загрузок:
Алефтина1 07 дек 2013
Тело матки : расположено в anteflexio, расположено по средней линии.
Эхоструктура миометрия: По левому ребру матки определяется миоматозный узел с наличием подслизистого роста размерами 26,7х17,2х18,3, объем 4,38.
Участок узла, локализованного в просвете полости, имеет размеры10,6х12,2х9, объем 0,61. Структура узда неравномерно уплотнена. Определяется умеренно выраженный кровоток в капсуле и структуре узла.
На сосудах узла определяется кровоток от 53 до 0,47.
Цервикальный канал диаметром 8,9 мм. Стенки цервикального сомкнуты. Определяются единичные кисты эндоцервикса и oveo. Nabotii.
Полость матки нижней трети деформирована миоматозным узлом.
По нижнему полюсу подслизистого узла в просвете полости определяется эхопозитивное образование ячеистой структуры размерами 15,4х11,5х5,3. Данное образование имеет сосудистую ножку, связанную с подслизистым узлом. Диаметр ножки 5,1 мм.Правый яичник : по стенке таза. Ограничено подвижный. Доступный.
Эхоструктура: Определяется не более 4 фолликулов. Максимальный диаметром — 15,2 мм — доминантный.
Левый яичник : спаян с маткой по ребру задней стенки на уровне верхней трети
Свободная жидкость в полости малого таза: не определяется.
ЗАКЛЮЧЕНИЕ: Миома матки с подслизистым расположением узла. Железистый полип эндометрия.
Источники: http://www.forum.nedug.ru/threads/319457-%D5%EE%F2%FF%F2-%E4%E5%EB%E0%F2%FC-%E3%E8%F1%F2%E5%F0%EE%F1%EA%EE%EF%E8%FEhttp://www.likar.info/consult/61516/http://www.ya-zdorova.ru/forum/index.php?showtopic=3155
Интересное: Антитела к хгч где сдать в москве
Источник: https://rojaismelo.ru/antibiotiki-dlya-detej/polost-matki-ne-deformirovana
Узи матки и придатков матки | мой гинеколог
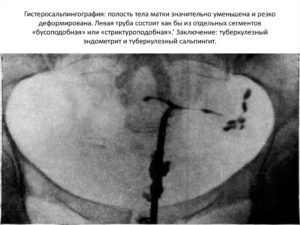
УЗИ нельзя назвать универсальным методом диагностики, и, тем не менее, уже с помощью одного этого обследования гинеколог может поставить диагноз. С помощью УЗИ можно обнаружить кисту яичника, миому матки, внематочную беременность, опухоли и другие болезни. В этой статье поговорим о том, как расшифровать его результаты.
Гинеколог назначает УЗИ при следующих симптомах:
- Нерегулярные месячные
- Задержка месячных
- Боли внизу живота
- Маточное кровотечение (длительные месячные)
- Бесплодие
При подозрении на следующие заболевания:
Как подготовиться к УЗИ?
Поинтересуйтесь у гинеколога, каким способом будет произведено УЗИ. Если УЗИ будут делать через живот, то за несколько часов до обследования вам нужно будет выпить как можно больше жидкости, чтобы наполнить мочевой пузырь.
Если УЗИ будут делать через влагалище (трансвагинальное УЗИ), то перед обследованием не надо наполнять мочевой пузырь. Трансвагинальное УЗИ может доставить некоторый дискомфорт, так как датчик будет введен глубоко во влагалище. Проследите, чтобы перед обследованием УЗИст надел на датчик стерильный (новый) презерватив. Это гарантия того, что во время исследования не будет занесена инфекция.
Как расшифровать результаты УЗИ матки?
Получив результаты УЗИ, вы можете заинтересоваться, что именно написал врач. Мы узнаем, что означают основные термины, которые УЗИсты пишут в своих заключениях.
- Положение матки. Тело матки находится в определенном положении в тазу. В норме тело матки наклонено кпереди, а сгиб между телом матки и шейкой матки образует угол. В заключении УЗИ такое положение может быть описано двумя латинскими словами: «anteversio» и «anteflexio». Это обычное (нормальное) положение матки. Если в заключении УЗИ написано, что тело матки находится в положении «retroversio», «retroflexio» это означает, что матка отклонена кзади и имеется загиб матки кзади. Загиб матки кзади может говорить о некоторых заболеваниях, спайках в малом тазу и иногда может стать причиной бесплодия. На нашем сайте есть отдельная статья, посвященная этой теме: Загиб матки: причины, симптомы, планирование беременности.
- Размеры матки. На УЗИ можно определить 3 размера матки: поперечный размер, продольный размер и переднее-задний размер. Продольный размер (длина матки) в норме составляет 45-50 мм (у рожавших женщин до 70мм), поперечный размер (ширина матки) составляет 45-50 мм (у рожавших женщин до 60мм), а передне-задний размер (толщина матки) в норме 40-45 мм. Незначительные отклонения в размерах матки встречаются у многих женщин и не говорят о болезни. Тем не менее, слишком большие размеры матки могут говорить о миоме матки, аденомиозе, беременности.
- М-эхо. Толщина внутреннего слоя матки (эндометрия) определяется на УЗИ с помощью М-эхо. Толщина эндометрия зависит от дня менструального цикла: чем меньше дней осталось до следующих месячных, тем толще эндометрий. В первой половине менструального цикла М-эхо составляет от 0,3 до 1,0 см, во второй половине цикла толщина эндометрия продолжает расти, достигая 1,8-2,1 см за несколько дней до начала месячных. Если у вас уже наступила менопауза (климакс), то толщина эндометрия не должна превышать 0,5 см. Если толщина эндометрия слишком большая, это может говорить о гиперплазии эндометрия. В этом случае вам необходимо дополнительное обследование для того, чтоб исключить рак матки.
- Структура миометрия. Миометрий — это мышечный, самый толстый слой матки. В норме его структура должна быть однородной. Неоднородная структура миометрия может говорить об аденомиозе. Но не надо пугаться раньше времени, так как для уточнения диагноза вам понадобится дополнительное обследование.
Миома матки на УЗИ
Миома матки это доброкачественная опухоль, которая практически никогда не перерастает в рак матки. С помощью УЗИ гинеколог определяет расположение миомы и ее размеры.
При миоме размеры матки указываются в неделях беременности. Это не означает, что вы беременны, а говорит о том, что размеры вашей матки такие же, как размеры матки на определенном сроке беременности.
Размеры миомы матки могут быть различными в разные дни менструального цикла. Так, во второй половине цикла (особенно незадолго до месячных) миома немного увеличивается. Поэтому УЗИ при миоме матки лучше проходить сразу после месячных (на 5-7 день менструального цикла).
Расположение миомы матки может быть интрамуральным (в стенке матки), субмукозным (под внутренней оболочкой матки) и субсерозным (под внешней оболочкой матки).
На нашем сайте есть отдельная статья, посвященная миоме матки.
Эндометриоз матки (аденомиоз) на УЗИ
Эндометриоз матки, или аденомиоз, это заболевание, при котором внутренний слой матки (эндометрий) начинает расти в мышечном слое матки.
При аденомиозе на УЗИ матки врач обнаруживает, что миометрий (мышечный слой матки) имеет неоднородную структуру с гетерогенными гипоэхогенными включениями. В «переводе на русский» это означает, что в мышечном слое матки есть участки эндометрия, который образовал пузырьки (или кисты) в миометрии. Очень часто при аденомиозе матка увеличена в размере.
Беременность на УЗИ
УЗИ матки во время беременности является чрезвычайно важным этапом диагностики. Перечислим лишь несколько преимуществ УЗИ во время беременности:
- Помогает определить срок беременности и размеры плода
- Помогает уточнить расположение плода в матке
- Помогает выявить внематочную беременность
- Помогает проследить за развитием плода и вовремя выявить какие-либо отклонения
- Помогает определить пол ребенка
- Используеся при скрининге первого триместра беременности
- Используется для проведения амниоцентеза
Внематочная беременность на УЗИ
При подозрении на внематочную беременность производится УЗИ через влагалище. Трансвагинальное УЗИ более точное, и позволяет выявить внематочную беременность на раннем сроке, когда еще не развились осложнения. УЗИ при внематочной беременности помогает определить срок беременности, размеры плода, а также уточнить, где он расположен.
Основные признаки внематочной беременности на УЗИ – это наличие уплотнений или неоднородных структур в маточной трубе. В позадиматочном пространстве может определяться скопление жидкости (крови).
Как расшифровать результаты УЗИ яичников?
На УЗИ яичников определяются размеры правого и левого яичника, а также наличие фолликулов и кист в яичнике. Нормальные размеры яичников составляют в среднем 30х25х15 мм. Отклонение в несколько миллиметров не является признаком болезни, так как в течение менструального цикла один или оба яичника могут немного увеличиваться.
Киста яичника на УЗИ
Киста яичника на УЗИ имеет вид округлого пузырька, размеры которого могут достигать нескольких сантиметров. С помощью УЗИ врач может не только определить размер кисты яичника, но и предположить ее тип (фолликулярная киста, киста желтого тела, дермоидная киста, цистаденома и так далее).
Поликистоз яичников на УЗИ
При поликистозе яичников их размеры значительно превышают норму, что заметно во время УЗИ.
Увеличивается и объем яичника: если в норме объем яичника не превышает 7-8 см3 , то при поликистозе яичников он увеличивается до 10-12 см3 и более.
Другой признак поликистоза яичников — это утолщение капсулы яичника, а также наличие множества фолликулов в яичнике (обычно, более 12 фолликулов с диаметром от 2 до 9 мм).
Источник: https://www.mygynecologist.ru/content/%D1%83%D0%B7%D0%B8-%D0%BC%D0%B0%D1%82%D0%BA%D0%B8-%D0%B8-%D0%BF%D1%80%D0%B8%D0%B4%D0%B0%D1%82%D0%BA%D0%BE%D0%B2-%D0%BC%D0%B0%D1%82%D0%BA%D0%B8
Причины расширения полости матки
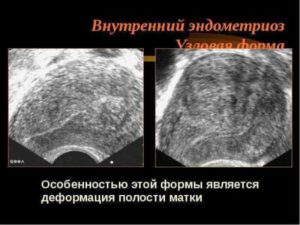
Естественной причиной увеличения параметров матки выступает беременность. Размеры органа меняются по мере взросления. Гинекологи контролируют маточные величины, опираясь на установленные здоровые показатели, поскольку любое отклонение от нормы может свидетельствовать о развитии патологического процесса.
Полость матки и варианты нормы
Матка – полый мышечный орган, который вместе с яичниками представляет женскую репродуктивную систему. Грушевидный орган состоит из тела, дна и шейки, и локализуется в малом тазу между мочевым пузырём и кишечником.
Здоровая маточная полость достигает 3-5 сантиметров. Также вычисляется высота, длина и ширина детородного органа. При отсутствии беременности матка весит около 50 граммов. Если матка расширена, то она способна выходить за тазовую область.
Анатомические параметры матки варьируют, значения зависят от:
- гормонального фона;
- возрастного диапазона женщины;
- беременности.
Каждая из описанных категорий характеризуется конкретными нормами размеров матки, которые представлены в таблице.
Любое отклонение от здоровых показателей может свидетельствовать о серьёзном заболевании.
Причины и признаки расширения
Увеличенная полость матки нередко никак себя не проявляет. Подобное явление может обнаружить гинеколог либо врач во время ультразвукового исследования. При расширении матки женщина отмечает следующие симптомы:
- тянущие боли в нижней части живота;
- дискомфорт при половом акте;
- недержание мочи;
- вздутие живота;
- запор;
- боли в области поясницы;
- болезненность менструаций;
- кровяные выделения, не связанные с месячными;
- быстрый набор веса;
- нагрубание молочных желез;
- головная боль.
Если сдать анализ крови на фоне маточных кровотечений, то будет зафиксировано резкое уменьшение концентрации гемоглобина.
Описанная симптоматика может свидетельствовать о наличии серьёзной патологии. Для выявления гинекологического нарушения либо другой менее опасной причины необходима грамотная дифференциальная диагностика. При проявлении нескольких описанных признаков следует незамедлительно обратиться к гинекологу.
Расширение полости матки – неоднозначный симптом, который может свидетельствовать как о беременности, так и о развитии патологии.
После менструации
Гормоны воздействуют на репродуктивную систему женщин, регулируя менструальный цикл. Прогестерон и эстроген отвечают за цикличность менструаций. При выделении крови происходит отторжение эндометриального слоя матки. Когда месячные заканчиваются, эндометрий начинает разрастаться, постепенно разрыхляясь. Этим и объясняется незначительное расширение полости органа.
В пременопаузе
В процессе угасания репродуктивной функции происходит завершение функционирования детородной системы. Снижается концентрация эстрогена, происходит изменение регуляции функционирования слизистой оболочки матки, что иногда приводит к гиперплазии, серозометре. Полость матки может быть расширена за счет миомы, эндометриоза.
Эндометриоз
Увеличение параметров матки может свидетельствовать о гормональном и иммунном нарушении, следствием которого является эндометриоз. Это заболевание сопровождается разрастанием внутреннего маточного слоя на фаллопиевы трубы, яичники, брюшные стенки. Когда процесс затрагивает только полость матки, диагностируется аденомиоз.
К симптомам эндометриоза относятся:
- боль в нижней части живота;
- сбой менструальной цикличности;
- выделения коричневого цвета;
- дискомфорт во время сексуального контакта;
- невозможность зачать.
Заболевание способно спровоцировать перерождение клеточных структур, что является причиной роста злокачественных новообразований.
Миома
Причиной, влияющей на расширение полости матки, может стать доброкачественное включение – миома. Патология возникает вследствие гормонального дисбаланса, часто диагностируется в климактерическом периоде.
По данным исследований, проведённых учёными из США, установлено, что 80% всех миом диагностируется у женщин, не достигших 50 лет.
Опухоль начинает расти в мышечном слое. Образования небольших размеров не влияют на размеры матки, в то время как миомы, достигающие 3 сантиметров, инициируют расширение полости.
К осложнениям патологии относится бесплодие, неспособность выносить беременность. Несмотря на то, что новообразование не становится злокачественным, крупные опухоли необходимо удалять.
Рак
Причиной увеличения матки является развитие раковых опухолей, причём расширение полости – одно из характерных проявлений. Женщины с лишним весом, поликистозом, нерожавшие представительницы прекрасного пола входят в группу риска.
Воспалительные процессы
Воспалительные явления в малом тазу могут стать причиной расширения маточной полости. Патологический процесс проявляется менструальной дисфункцией, повышением температуры тела.
При воспалении эндометриальный слой нарастает неправильно, что вызывает увеличение органа. К последствиям заболевания относятся:
- гормональный дисбаланс;
- кровотечение;
- бесплодие;
- анемия.
Терапия воспалительного процесса основывается на приёме антибактериальных препаратов, иммуномодулирующих средств.
Последствия и способы лечения
При отсутствии своевременного лечения причины расширения полости матки способны вызвать осложнения. К серьёзным последствиям подобной патологии относятся:
- гистерэктомия – удаление органа;
- выкидыши;
- бесплодие;
- инфекционные процессы.
Чтобы не допустить подобных осложнений, следует обращаться к врачу при любых неприятных симптомах. Лечение назначается исходя из степени распространения патологии, возраста пациентки. Выбор терапевтической схемы зависит от причины, вызвавшей увеличение органа.
Воспаление маточной полости лечится с помощью антибиотиков, курс дополняется приёмом иммуномодуляторов, витаминных комплексов. После излечения часто назначается магнитотерапия, токотерапия, которые нормализуют маточное кровоснабжение, возобновляют здоровое обновление слизистой оболочки.
При гормональном дисбалансе следует принимать средства, улучшающие синтез необходимых гормонов, что восстанавливает менструальный цикл.
В случае небольших размеров опухоли, отсутствует необходимость удаления включения. Рекомендуется наблюдать за ростом образования.
К общим консервативным методам лечения относится приём следующих лекарственных продуктов:
- противовоспалительных средств, обладающих обезболивающей активностью: Кетонал, Ибупрофен;
- комбинированных оральных контрацептивов, содержащих гестаген, эстроген;
- производных тестостерона: Норгестрел и др.
При отсутствии улучшений прибегают к радикальным методам терапии: хирургическое вмешательство, гистероскопия, лапароскопия. Последние способы не травмируют мышечную структуру матки, и относятся к щадящим вариантам.
Раковая опухоль является показанием к удалению всей детородной системы органов, нередко производят резекцию яичников и фаллопиевых труб.
Незначительное расширение полости матки невозможно выявить самостоятельно. Поэтому при обнаружении нескольких неприятных симптомов нужно обратиться к гинекологу, который выяснить причину нарушений. Это поможет оценить состояние органа и определить потенциальные нарушения на раннем этапе.
Источник: https://ginekola.ru/ginekologiya/matka/chto-znachit-polost-matki-rasshirena.html
Как вылечить миому, деформирующую матку?
Skip to content
ВАЖНО ЗНАТЬ! Единственное средство от МИОМЫ и его профилактики, рекомендованное Натальей Шукшиной! Читать далее…
Доброкачественное новообразование в матке, вызванное гормональными сбоями в организме, называется миомой. Заболевания очень распространено среди женской половины человечества. Чаще всего ему подвержены довольно молодые женщины в возрасте от 20 до 40 лет. Болезнь не является резко появившейся, она долго живет в организме, разрастаясь медленно.
В зависимости от вида миомы, заболевание может иметь такое направление роста, которое деформирует саму полость органа. Причем однозначно определить какой именно тип миомы способен к деформации миомои матки невозможно.
Учитывая строение мышечных волокон матки, стоит знать, что наиболее прочным является миометрий. Он, в свою очередь, содержит трехслойную структуру, внутри каждой из которых может начаться процесс формирования узловатой опухоли. Причем разрастание новообразования распространяется на внутренние ткани матки – эндометрий, в целом затрагивая и деформируя наружный периметрий.
Миома в своем развитии придерживается определенного алгоритма последующих этапов:
- Начальное зарождение опухоли, когда на клеточном уровне происходит патологическое изменение поведения, приводящее к усиленному размножению мышечных тканей матки. Таким образом, происходит формирование очага заболевания.
- Созревание новообразования характеризуется оформлением опухолевых узлов, которые разрастаются в определенном направлении. Причем именно на данном этапе формируется целостная структура опухоли, содержащая капсульное строение из окружающих миомный узел тканей. Это время является основным циклом жизни новообразования, со всеми вытекающими последствиями. Если сейчас не вмешаться в функциональный процесс, миома вполне способна перерасти в онкологическую болезнь.
- Застарелая миома, целиком сформированная и прекратившая свою активную жизнь, начинает разрушать окружающие ткани матки. Если к этому моменту не выявлено разрастание злокачественных клеток, значит, миоме остается только деформировать маточную полость своим присутствием.
Основные причины развития такой болезни, как миома матки
Опухоль обычно начинает свое развитие из одной единственной клетки, которая меняет свою привычную жизнедеятельность на интенсивный рост и размножение. Причины такого клеточного поведения зависят от гормонального фона организма, который может меняться вследствие различных провокаций:
- Хронические болезни половой сферы, эндокринной системы, а также нарушения, затрагивающие работу надпочечников.
- Наследственная предрасположенность к дисфункции гормональной системы.
- Физическое и психоневрологическое переутомление женского организма.
- Прерывание беременности или невозможность вынашивания ребенка.
- Продолжительная гормональная терапия, способная вызвать нарушение природной выработки необходимого количества гормонов.
- Лишний вес.
- Избыточное пребывание под солнечными лучами и злоупотребление солярием.
Классификация видов миомы, способной деформировать матку
Среди всех типов миомы, только некоторые могут способствовать деформации ее полости:
- Субсерозная опухоль в узловатой форме развивается в направлении передней брюшной стенки, чем вызывает не только изменения в структуре миома матки, но и излишнее давление на органы мочеполовой системы. Абсолютно бессимптомна, особенно на ранних стадиях формирования. Чаще всего имеет ножку, которая врастает в мышечную ткань органа. Диагностируется случайным выявлением при посещении гинеколога. Пальпация матки при такой миоме дает ощущение повышенной плотности стенок и активное смещение вросшей ножки. Неравномерное и асимметричное строение маточного органа говорит о довольно больших размерах разрастания опухоли.
- Интерстициальный тип миомы локализован в самом центре органа и его стенок. Растет параллельно с маточным эпителием, который при патологических изменениях поведения клеток деформируется. Имеет характерные признаки проявления в виде ноющих болевых ощущений тянущего характера в нижней части живота.
- Субмукозное новообразование, расположенное под слизистым слоем маточных волокон, предполагает активный рост внутрь самого органа. Для такого типа миомы характерны обильные менструации, сопровожденные выраженным болевым синдромом. Это происходит по причине идентификации такой опухоли, как инородного содержимого, от которого матка любым путем хочет избавиться. Большие размеры опухоли настолько нарушают менструальный цикл, что иногда на смену обильным кровотечениям приходит их полное отсутствие. Такая миома является самым популярным видом, который способен деформировать маточную полость даже при незначительных размерах опухоли. Хотя узлы этого вида могут расти до огромных размеров, достигающих 108 мм. Технологическая процедура деформации полости матки зависит от характерного сбоя защитных функций и нарушения процесса обновления клеток слизистого слоя.
Диагностика и лечение
Иногда внутри женской матки могут развиваться два типа миомы, что значительно усиливает как симптоматику болезни, так и деформирование маточной полости. Миома матки может иметь как единичную локализацию, так и множественную.
При посещении гинеколога, доктор обязательно пальпаторно почувствует увеличение размеров матки и уплотнение ее структуры.
Выявить детальную типологию миомы матки поможет элементарное ультразвуковое исследование, которое точно обрисует полость матки, обнаружив ее деформирование и структурную эхогенность опухоли.
При запущенных формах болезни, встречающихся чаще всего, дополнительно назначают метросальпинографию, предполагающую использование контрастного вещества для улучшения качества серии рентгенологических снимков матки.
Лечебные процедуры, избавляющие женщину от доброкачественной опухоли матки, могут быть как просто наблюдением, так и радикальным удалением миомы хирургическим путем.
Деформирующие изменения в полости матки не полежат простому наблюдательному процессу, они требуют интенсивного лечения. Какой именно комплекс лечебных мероприятий должен быть назначен, зависит от многих факторов.
Конечно, огромную миому необходимо оперативно удалять, но если матка деформирована тотально по причине застарелой опухоли, хирургические процедуры не дадут значительного эффекта.
Непоправимые деформирующие изменения маточной полости лучше предупредить, чем пытаться лечить невозможное.
По секрету
- Невероятно… Можно вылечить миому и другие опухоли навсегда!
- Это раз.
- Без приема антибиотиков!
- Это два.
- Результат за неделю!
- Это три.
Перейдите по ссылке и узнайте как это сделала Наталья Шукшина!
Важно знать! ×
Источник: http://aginekolog.ru/zdorove/matka/mioma-deformiruyushchaya-matku.html