Плацента низко по передней стенке в 13 недель
Содержание
Низкая плацентация при беременности
Иногда, в ходе прохождения УЗИ скриннинга, беременная женщина может услышать диагноз «низкое расположение плаценты» или «низкая плацентация». Как правило, этот диагноз вызывает множество страхов и опасений. Чем опасен такой диагноз, какой образ жизни показан до родов, какие варианты родоразрешения, от чего это зависит.
Что такое низкая плацентация у беременных
Иногда плацента развивается несколько ниже, чем это должно быть, низким считается расположение плаценты ближе, чем на 5.5-6 см от внутреннего зева матки до нижнего края плаценты. Такое состояние может представлять определенную опасность во время беременности.
Примечание. Низкое расположение плаценты еще могут называть низкой плацентацией.
При низком расположении, по мере роста плода, он оказывает на плаценту все более сильное давление, возрастают риски внешнего на нее воздействия или преждевременной отслойки плаценты.
На поздних сроках при низко расположенной плаценте есть риск пережатия плодом пуповины и повреждения плаценты за счет активных движений. Кроме того, нижние сегменты матки хуже кровоснабжаются в сравнении с днем матки, что чревато формированием гипоксии плода.
Нужно понимать, что диагноз «низкое расположение плаценты» или «низкая плацентация», поставленный до 30-34 (а иногда и до 36) недели беременности, — это еще не окончательный диагноз.Плацента может передвигаться (ниже о миграции плаценты), стенки матки растягиваются неравномерно, и есть большая вероятность, что к 34 неделе плацента будет выше, чем 5-6 см от внутреннего зева матки.
При этом, если диагноз был поставлен, даже на ранних сроках, беременная женщина должна соблюдать определенные рекомендации по образу жизни и регулярно (как предпишет врач) обследоваться.
Если расположение плаценты после 34 недели остается низким, то есть риск, что роды будут путем кесаревого сечения. Но, справедливости ради, нужно отметить, что большинство женщин рожают естественно, просто от акушера требуется больше внимания. Также будет проводиться постоянный мониторинг состояния плода и сократительной деятельности матки.
Миграция плаценты при низкой плацентации
В течении беременности плацента немного меняет свою толщину и общий объем, это обусловлено тем, что одни участки плаценты разрастаются, а другие атрофируются (уменьшаются), тем самым меняется и вид плаценты, и ее локализация.
Низкое расположение плаценты часто выявляют в ранние сроки, но по мере роста плода и увеличения размеров матки, она растет, поднимаясь ближе ко дну матки. Как правило, ближе к моменту родов, детское место занимает правильное положение. Так происходит при прикреплении плаценты по задней стенке.
Передняя стенка обладает большей растяжимостью, но низкое крепление плаценты по передней стенке более опасно.
При расположении плаценты по передней стенке, и только при таком, может произойти условная миграция плаценты вниз.
Происходит это за счет того, что передняя стенка растяжима сильнее, и если задняя тянется в напрвлении от шейки и вверх, ко дну, то передняя стенка – и от центра, и в стороны, и ко дну и к шейке матки.
Поэтому может происходить, как бы «опущение плаценты», т. е, сама матка выянется вверх, а плацента при этом останется близко к шейке матки.
Это будет предпосылками для формирования низкой плацентации, или даже предлежания плаценты.
Причины низкой плацентации
В обычных условиях у молодых и здоровых женщин плацента крепится в нормальном положении. Причинами низкой плацентации обычно бывает неблагополучие внутри матки:
- воспалительные процессы стенок матки;
- инфекционные поражения стенок матки;
- последствия выкидышей и абортов;
- выскабливания матки;
- рубцы после кесарева сечения;
- швы после операций;
- миома матки;
- недоразвитие матки, двурогая, седловидная матка, инфантильная матка;
- многоплодная беременность;
- возраст мамы старше 30-35 лет.
Ощущения при низкой плацентации
Чаще всего низкая плацентация внешне и по ощущениям никак себя не проявляет. Иногда могут возникать тянущие боли внизу живота и в пояснице или «кровомазание». Последнее является признаком отслойки плаценты на небольшом участке. Поэтому так важно сообщать своему доктору о появлении даже самых незначительных кровянистых выделений.
Чаще выявляется низкая плацентация при проведении плановых или дополнительных УЗИ.
Чему грозит низкая плацентация при беременности
В большинстве случаев в третьем триместре плацента поднимается и о былых переживаниях у будущих мам не остается и следа.
- Если плацента расположена низко при первом УЗИ на сроках в 12-16 недель, подов для волнения нет. Скорее всего по мере роста матки плацента изменит свое положение и поднимется вверх. При этом процесс вынашивания плода не нарушается, и роды проходят самостоятельно. Без каких-либо осложнений.
- Если низкая плацентация выявлена в сроки 20-ти недель, также не стоит переживать, именно с этого периода начнется активный рост плода и поднятие плаценты выше.
- Если низкая плацентация будет выявлена после 30-ти недель, понадобится дополнительный контроль. Но также не стоит слишком переживать, потому что плацента может мигрировать до 34-36 недель включительно.
Важно помнить, что если о время второго контрольного УЗИ скрининга до 20 недель, врач-сонолог констатирует расположение плаценты, то это еще ни о чем не говорит. Вспоминаем, что плацента растет вплоть до 36 недель.
Сам факт низкой плацентации не повод для волнения, особенно в период первой половины беременности. Это всего лишь подсказка для наблюдающего доктора, чтобы он понимал – эта беременность имеет свои индивидуальные особенности.
Поводами для волнения станут очень низкое расположение плаценты с формированием частичного или полного предлежания. Опять же, врач по результатам УЗИ и вашему состоянию точно кажет вам, насколько низко расположена плацента и каковы прогнозы.
Если после 36 недели беременности положение плаценты не нормализовалось, то в 38 недель женщина госпитализируется в стационар, и находится под наблюдением врачей.Еще раз повторимся, в большинстве случаев, никаких причин для волнения нет.
При низкой плацентации запрещено
При обнаружении низко расположенной плаценты, необходимо следить за ситуацией в динамике, для этого есть смысл сделать контрольное УЗИ в 24-26 и 34-36 недель.
Стоит также соблюдать следующие рекомендации:
- Избегать физической нагрузки, напряжение передней брюшной стенки, бег и прыжки. Это приводит к сокращениям стенок матки и их напряжению, что увеличивает риск отслойки плаценты.
- Максимальный покой, частый, продолжительный отдых, обязательно нужно высыпаться.
- Запрещены поднятия тяжестей, резкие движения и рывки.
- Гармоничное психическое состояние, будущая мама должна быть расслаблена и спокойна. Стресс категорически противопоказан!
- На ночной и дневной сон, на отдых стоит подкладывать подушечку под ноги, чтобы они были чуть выше уровня таза.
При низкой плацентации, если плацента лежит ближе 5 см от края внутреннего зева матки, и об этом говорит второй УЗИ скрининг, временно стоит отказаться от интимной жизни и сохранять половой покой.
Это объясняют тем, что при таком положении плацента находится близко к шейке матки и ритмичные толчки, сокращение и напряжение мышц матки во время оргазма может приводить к угрозе отслойки плаценты.
Не стоит рисковать, если и после 20-22 недель плацента располагается низко. До этого срока, если угрозы для беременности нет, секс допустим, но только без резких движений и глубокого проникновения.
В дальнейшем можно сохранить легкие интимные ласки.
Еще раз напомним, что в 95% случаев плацента принимает свое нормальное положение без каких либо проблем.
Вам необходимо хорошо высыпаться и сохранять спокойствие и одевать комфортную одежду для беременных. Купите в Мамином Магазине:
При покупках вМамином магазине мы гарантируем приятное и быстрое обслуживание.
Удачи вам!
Источник: https://mammyclub.com/%D1%81%D1%82%D0%B0%D1%82%D1%8C%D1%8F/%D0%BD%D0%B8%D0%B7%D0%BA%D0%B0%D1%8F-%D0%BF%D0%BB%D0%B0%D1%86%D0%B5%D0%BD%D1%82%D0%B0%D1%86%D0%B8%D1%8F-%D0%BF%D1%80%D0%B8-%D0%B1%D0%B5%D1%80%D0%B5%D0%BC%D0%B5%D0%BD%D0%BD%D0%BE%D1%81%D1%82%D0%B8
Расположение плаценты по передней стенке матки
Плацента — важный орган, основное предназначение которого заключено в связи кровообращения матери и ребенка во время беременности. Первые признаки плаценты закладываются в самом начале срока, но свой окончательный вид данный орган приобретает лишь к 16 неделе.
От плаценты к ребенку по пуповине направляются 2 артерии и 1 вена (иногда бывает единственная артерия в пуповине).
Благодаря данным сосудам ребенок питается, из его организма выводятся отходы жизнедеятельности, происходит постоянная поставка кислорода к клеткам плода и защита от основных инфекций.
Где должна располагаться плацента?
Находится плацента там, где оплодотворенная яйцеклетка прикрепилась к стенке матки после окончания движения по маточной трубе.
Положительные моменты расположения органа по задней стенке матки
- Лучше всего снабжаются кровью задняя стенка и место, которое ближе к ее дну. Поэтому не удивительно, что данные места в матке для прикрепления детского места наиболее благоприятны. Но это не значит, что так происходит у каждой беременной женщины.
- Помимо хорошего кровоснабжения данной области, она менее подвержена растяжению во время стремительного роста ребенка во 2 и 3 триместре. А в связи с тем, что ткани детского места не имеют свойство растягиваться, классическое прикрепление является лучшим вариантом.
- У плода меньше шансов во время шевелений задевать и толкать «детское место».
- Отслойка и предлежание данного органа наблюдается в разы реже, чем при плаценте по передней стенке.
- У будущей мамы с опытом кесарева сечения классическое расположение снижает риск приращения плаценты.
Это не значит, что женщинам, у которых при беременности диагностировали плаценту по передней стенке матки, необходимо срочное лечение! Просто такая беременная должна знать, какие возможные осложнения могут быть в данном случае.
Вариантов прикрепления плаценты очень много и они зависят только от индивидуальных особенностей организма будущей мамы. Это может быть дно матки, полностью левая или правая сторона матки, задняя стенка. Узнать, как располагается детское место именно в вашем случае, можно с помощью второго планового УЗИ на 19-24 неделе беременности.
Если плацента расположена на передней стенке матки
В таких случаях бывают некоторые неудобства:
- акушеру трудно прослушать сердцебиение плода,
- труднее пальпировать расположение ребенка в матке,
- шевеления малыша будущая мама будет чувствовать менее отчетливо и первые толчки могут начаться позже обычного срока (18-22 недели), потому как плацента в данном расположении выступает в роли «подушки», которая снижает чувствительность.
Но, несмотря на эти неудобства, само по себе такое расположение не опасно для здоровья беременной и плода.
В очень редких случаях возникают осложнения:
- Повышается вероятность предлежания плаценты. Здесь нужно подключить свое воображение. Представьте себе (для пущей наглядности используйте рисунки сверху), что плацента прикрепилась к задней стенке матки сильно низко к внутреннему зеву (читай про низко расположенную плаценту). По мере роста живота она будет подниматься и к родам в большинстве случаев она уже будет на безопасном расстоянии от зева. Но если детское место расположилось низко и на передней стенке, то с течением времени матка будет расти и плацента будет сдвигаться, повышается вероятность, что она полностью или частично перекроет внутренний зев. В данной ситуации акушер-гинеколог примет решение в пользу кесарева сечения, чтобы обезопасить роженицу от возможного кровотечения. Поэтому при данном расположении плаценты нужно особое внимание обратить на расстояние до внутреннего зева матки.
- Если женщина перенесла в прошлом кесарево сечение или другую операцию «на матке», то повышается вероятность приращения плаценты.
- Повышается риск отслоения плаценты. Ребенок в утробе матери ведет активную жизнь: он шевелится, толкается, сжимает пуповину. Это не опасно, но в случае закрепления детского места по передней стенке, риск отслоения повышается. Когда подходит срок родов, могут возникать тренировочные схватки и чрезмерные сокращения при необычном расположении данного органа также повышают вероятность отслойки.
Не стоит пугаться и примерять все возможные осложнения на себя. Они встречаются очень редко, в 1-3% беременностей, в остальных случаях роды проходят благополучно естественным путем.
Источник: https://pregnant-club.ru/placenta-pered
Что делать, если плацента при беременности низко расположена: рекомендации и прогнозы
Плацента — временный орган, который образуется в теле беременной женщины для того, чтобы поддерживать связь между её организмом и плодом. Она фильтрует кровь, которой питается ещё не родившийся малыш, очищая её от токсинов и других вредных веществ.
В норме она должна закрепляться в матке на задней стенке, ближе к дну (которое располагается вверху). Не являются патологией и те редкие случаи, когда она находится на передней стенке этого органа. Проблемы начинаются лишь тогда, когда она располагается слишком низко.
Сущность патологии
Чтобы не впадать в панику, лучше изначально разобраться, что означает низкое расположение плаценты и чем оно опасно. Если этот орган располагается нормально, т. е. вверху на задней или передней стенке матки, он не будет мешать продвигаться ребёнку по родовым путям. Да и никаким образом не сможет на неё воздействовать.
Иногда плацента крепится слишком низко, ближе к шейке. Патологическим считается расстояние между нижним краем детского места и зевом матки меньше 6 см. Это может обернуться неприятными последствиями.
Во-первых, плод при активных шевелениях может повредить её. На последних неделях беременности он будет уже достаточно тяжёлым и будет слишком сильно давить на неё, в результате чего возможно повреждение оболочки.
Во-вторых, шейка не так интенсивно снабжается кровью, как дно, поэтому у плода может развиться гипоксия.В-третьих, низкое расположение плаценты при беременности чревато осложнениями при родах, так как она будет препятствовать выходу малыша из утробы.
Несмотря на неутешительные прогнозы, паниковать при таком диагнозе не стоит, так как детское место — подвижный орган, и она может к родам передвинуться вверх. Так что нужно выполнять все предписания врача: они помогут справиться с патологией.
Расположение плаценты зависит от многих факторов, о которых женщина должна знать, чтобы суметь уберечься от них.
Происхождение термина. Слово «плацента» восходит к латинскому «placenta», что переводится как «лепёшка».
Причины
Многие причины низкого расположения детского места обусловлены внутренними факторами — заболеваниями во время беременности и состоянием половых органов женщины. Ими могут стать:
- повреждения слизистой оболочки матки;
- воспалительные процессы;
- инфекции;
- предыдущие аборты;
- выкидыши в прошлом;
- кесарева сечения;
- различные гинекологические операции;
- патологии строения, развития, функционирования матки;
- многоплодная беременность;
- неправильный образ жизни: активное курение, чрезмерное употребление алкоголя;
- перенесённые ранее заболевания матки: эндометрит, миома;
- паритет — много родов в прошлом;
- возраст женщины более 35 лет.
Выскабливание матки в прошлом — основная причина данной патологии. Повреждение слизистой мешает плодному яйцу закрепиться в верхнем сегменте этого органа, и оно остаётся внизу, у шейки. В результате этого во II триместре на УЗИ врач констатирует низкое расположение плаценты — это практически единственная методика, с помощью которой можно узнать о патологии.
По страницам истории. Первые упоминания о полезных свойствах детского места датируются 1030 годом. О них писал в своих медицинских трудах философ, естествоиспытатель и врачеватель Авиценна.
Признаки
Опасность данной патологии в том, что она практически никак себя не проявляет. Обычно признаки того, что с плацентой не всё в порядке, являются следствием уже запущенных и необратимых процессов — например, её отслоения. Это могут быть:
- тянущие боли, чувство тяжести в области живота;
- кровянистые выделения при низком расположении плаценты — тревожный сигнал того, что необходимо вызывать скорую помощь;
- замирание плода в утробе на продолжительное время или же, наоборот, его слишком бурная активность — это вызвано гипоксией;
- на УЗИ при такой патологии в 50% случаев является неправильное предлежание плода;
- в 30% случаев женщины мучаются сильным токсикозом.
Сама беременная не может заподозрить у себя низкое расположение плаценты. Это можно увидеть только на плановых УЗИ, которые необходимо проходить всем обязательно. После ультразвукового обследования смогут не только уточнить или опровергнуть диагноз, но и определить вид патологии.
Любопытный факт. Иногда при домашних родах детское место укладывают в настой трав, приготовленный по особому рецепту, и ждут, пока пуповина отпадёт сама. Такое рождение ребёнка называют лотосовым.
Виды
В зависимости от того, в каком месте плацента крепится к матке, различают следующие виды её низкого предлежания.
Из двух имеющихся вариантов низкое заднее расположение — наиболее благополучный. В большинстве случаев к началу родов детское место передвигается вверх, освобождая ребёнку путь. Да и сама беременность с таким диагнозом проходит более комфортно, чем второй вариант.
Если врач диагностировал низкое расположение плаценты по передней стенке, нужно приготовиться к трудностям, которые начнутся задолго до родов. Крупный или очень активный ребёнок будет постоянно давить на детское место.
Результат — проблемы с пуповиной: очень большой риск обвития или пережатия. Ближе к родам такое предлежание не изменяется, а это значит, что родовые пути будут перекрыты на момент, когда малышу нужно будет появиться на свет.
Кроме того, гинекологи отдельно выделяют ещё один вид — полное или частичное (краевое) предлежание плаценты, когда она заслоняет собой зев матки (полностью или только её край).
Так что низкое переднее расположение плаценты, в отличие от заднего, потребует от женщины большей бдительности и осторожности во время беременности. Ближе к родам придётся обговаривать многие детали с врачом и, возможно, подписать согласие на кесарево сечение, показанием к которому является данный диагноз. Помимо этого, нужно будет учитывать все нюансы патологии по триместрам.
Современные технологии. 50 лет назад фирма Cristian Dior (Франция) совершила переворот в косметологии: в её лабораториях впервые были использованы активные компоненты человеческой плаценты.
Особенности по триместрам
Низкое расположение детского места могут обнаружить на разных сроках беременности. Причём каждый раз данный диагноз будет нести с собой неодинаковую информацию о последствиях. В зависимости от триместра, придётся предпринимать различные действия по исправлению ситуации и готовиться к определённым мероприятиям.
Впервые такой диагноз могут поставить на плановом УЗИ в 12-13 недель. На этом сроке идёт интенсивное формирование плаценты, но её расположение уже можно увидеть. На данном этапе волноваться совсем не стоит, потому что в 70% случаев к 20-21 неделям она поднимается.
В 16-18 недель уже полностью налаживается плацентарное кровообращение. Но оно может быть нарушено при низком расположении плаценты, если крупный ребёнок (особенно если это многоплодная беременность) будет сверху давить на неё. В некоторых случаях врач принимает решение положить женщину с таким диагнозом на сохранение для дополнительного обследования и соблюдения постельного режима.
В 20-21 неделю ожидается нормализация расположения детского места внутри матки, т. е. его миграция вверх.
Если на 22 неделе ничего не изменилось, врач проводит дополнительные консультации и даёт женщине рекомендации, что делать и как себя вести, чтобы исправить ситуацию к родам.Если к 36 неделе всё ещё наблюдается низкое расположение, обсуждается вопрос о кесаревом сечении. Особенно это важно, если наблюдается полное предлежание, что делает естественные роды невозможными.
В зависимости от триместра, низкое расположение плаценты требует от женщины разных действий. Но никогда — паники. Всё поправимо: на ранних сроках нужно просто ждать и верить, что детское место поднимется вверх. Ближе к родам — дать согласие на кесарево сечение, если к нему есть медицинские показания. Принять правильное решение поможет своевременная диагностика патологии.
. Иногда детское место после рождения ребёнка закапывают и сажают на этом месте дерево. Согласно поверьям, в дальнейшем оно будет оберегать хозяина и придавать ему силы.
Диагностика
Чтобы определить, опасно ли низкое расположение плаценты в каждом конкретном случае, проводится соответствующая диагностика. Она позволяет определить, к какой стенке матки крепится детское место и насколько оно перекрывает выход в родовые пути.
- Анализ характерных симптомов: болей внизу живота и выделений.
- УЗИ — основной метод диагностики низкого расположения плаценты, высоко информативный и безопасный. Назначается в 12, 20 и 30 недель.
- Бимануальный влагалищный осмотр (при наличии кровотечений не проводится).
После подтверждения диагноза на том или ином этапе беременности врач даёт женщине подробные рекомендации, что делать для исправления ситуации. Расположение плаценты можно при желании и правильных действиях откорректировать.
С миру — по нитке. В Китае плаценту засушивают и готовят из неё препарат, продлевающий молодость и задерживающий климакс.
Лечение
Услышав такой диагноз, все женщины в панике задаются вопросом, что делать при низком расположении плаценты. На него ответит врач, который даст полезные рекомендации. Если выполнять их в точности, осложнений можно избежать.
- Не волноваться. В 90% случаев такая беременность благополучно заканчивается рождением здорового малыша. В 60% получается рожать самостоятельно, в 40% — с помощью кесарева сечения. Ведь плацента часто к началу родов мигрирует вверх.
- Отказаться от половой жизни.
- Избегать физических нагрузок: не заниматься спортом, не носить и не поднимать тяжести, нельзя много ходить.
- Подкладывать под ноги подушку, чтобы они находились выше уровня тела, — это сподвигнет плаценту быстрее передвинуться на своё привычное место.
- Не предпринимать никаких влагалищных манипуляций (спринцевания, например).
- Создать вокруг себя благоприятную эмоциональную атмосферу. Не переживать, не нервничать, не раздражаться.
- Не ездить на общественном транспорте, где в любой момент могут толкнуть, что вызовет ещё большее опущение органа.
- Питаться правильно.
- Ложиться на сохранение, по рекомендации врача.
Низкое расположение плаценты — не болезнь, а особая ситуация. Поэтому проводимые мероприятия по её нормализации — не столько лечение, сколько коррекция.
Медикаментозные препараты не назначаются, терапевтические процедуры не проводятся. Всё зависит от отношения к проблеме самой женщины, её действий, которые в точности должны соответствовать врачебным рекомендациям.
Если их проигнорировать, осложнений избежать вряд ли получится.
А Вы знали, что… плод и плаценту называют фетоплацентарной системой, потому что они друг без друга существовать не могут?
Последствия
Женщина должна знать, чем опасно низкое расположение плаценты, чтобы хоть как-то снизить риск негативных последствий. К сожалению, сделать это получается не всегда, несмотря на все старания врачей и роженицы.
Среди осложнений нужно отметить следующие:
- повреждение плаценты из-за давления на неё сверху слишком крупного плода;
- её травмирование вследствие внешних воздействий (агрессивный секс на последних неделях, использование тампонов и т. д.);
- отслоение плаценты, которое влечёт за собой гибель плода;
- обвитие пуповиной, её пережатие;
- гипоксия;
- препятствие рождению ребёнка из-за перекрытия зева матки.
Вот чем грозит низкое расположение плаценты для течения беременности и родов. Ребёнок из-за этой патологии может серьёзно пострадать на любом из этих этапов.
Чтобы обезопасить его от таких губительных для жизни и здоровья последствий, нужно своевременно заниматься профилактикой данного отклонения, ведь некоторые его причины вполне контролируемы и зависят от поведения и образа жизни будущей молодой мамы.
Жизнь после угасания. Даже после того, как плацента отходит, её зачастую используют для производства медицинских и косметических препаратов. Они обладают ярко выраженными противовоспалительными, заживляющими, рассасывающими, иммуностимулирующими и омолаживающими свойствами.
Профилактика
Профилактика низкого расположения плаценты заключается в том, чтобы ещё до зачатия не допустить повреждений слизистой матки. Это основная причина данной патологии, которую нужно избегать любыми способами. Что для этого можно сделать?
- По возможности не заражаться инфекциями и не давать воспалительным процессам распространяться.
- Вести здоровый образ жизни: не курить, не злоупотреблять алкоголем.
- Пролечивать любые заболевания.
- Не делать абортов.
- Беречь беременность, чтобы не было выкидыша.
- Соглашаться на кесарево сечение только в крайних случаях, которые являются медицинскими показаниями к данной операции.
- Любые гинекологические операции должны проводиться в хорошей клинике опытным врачом.
Если у вас многоплодная беременность или есть какая-то патология матки, вы автоматически попадаете в группу риска. Чтобы избежать низкого расположения плаценты, нужно чётко следовать всем рекомендациям врача, выполнять малейшие его предписания. А самое главное в такой ситуации — не поддаваться панике, которая отрицательно скажется на малыше.
Современная медицина достигла такого уровня, что сможет обойти и этот краеугольный камень с наименьшими потерями. Лишь бы родители были настроены позитивно и доверяли врачам. Даже если плацента не мигрирует к началу родов в нормальное положение, всегда есть выход — кесарево сечение, которое спасёт жизнь матери и ребёнка.
Источник: https://vse-pro-detey.ru/nizkoe-raspolozhenie-placenty-pri-beremennosti/
Низкая плацентация во время беременности

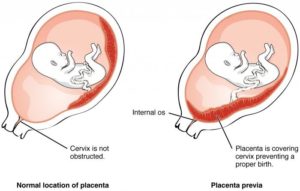
Предлежание плаценты, или низкая плацентация при беременности — одно из серьезнейших осложнений во время вынашивания плода. Низкое предлежание плаценты считается аномалией течения беременности и чаще развивается во второй ее половине.
Патология характеризуется креплением плаценты в области нижней части матки, в результате чего частично или полностью закрывается внутренний зев органа.
Предлежание плаценты при беременности часто исчезает самопроизвольно, когда она смещается в верхние отделы матки (миграция плаценты), но, в целом, опасность гибели плода остается очень высокой — 7-25%.
Ребенок может умереть из-за недоразвития в результате преждевременных родов или острой гипоксии на фоне недостаточности плацентарного кровообращения. Погибнуть из-за патологии может и мать: кровотечение при предлежании плаценты вызывает смерть у 1-3% беременных.
Какую роль играет плацента
Плацента — ткань, сплетенная из сосудов матери и плода и содержащая защитную мембрану (гемоплацентарный барьер). Она формируется ко 2-й неделе беременности, крепясь к стенке матки. Еще около 10 недель плацента растет, развивается и достигает зрелости. Основные функции плаценты (детского места):
- насыщение крови плода кислородом и выведение из нее углекислого газа;
- снабжение плода питательными веществами и удаление отходов его жизнедеятельности;
- продукция гормонов, поддерживающих течение и развитие беременности, а также подготавливающих молочные железы к выработке молока;
- иммунологическая защита плода.
Если расположение плаценты нормальное, она крепко присоединена к задней или боковой стенке матки с переходом на дно органа и отделяется только в родах. Низкое прикрепление плаценты (предлежание) вызывает различные нарушения в течении беременности, и это состояние требует, чтобы больной была оказана неотложная помощь.
Виды расположения и предлежания плаценты
Как уже было сказано, физиологически естественным является расположение плаценты на задней стенке матки и на ее боковых стенках или дне матки.
Миометрий этих зон лучше васкуляризован, то есть детское место будет оптимально снабжаться кровью. Изредка детское место прикрепляется к передней стенке матки.
Точное место ее закрепления можно узнать при проведении УЗИ в 3-м триместре беременности: расположение плаценты в норме составляет 5 и более сантиметров от внутреннего зева матки.
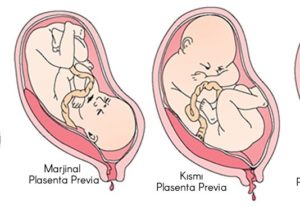
Основная классификация предлежания плаценты основана на данных УЗИ и включает такие типы:
- Полное предлежание плаценты (окончательное закрытие отверстия шейки матки). Этот вид патологии не позволит ребенку попасть в родовые пути и является очень опасным для матери и плода.
- Неполное предлежание плаценты (частичное закрытие внутреннего зева матки). Такое положение плаценты тоже неправильное, но небольшое отверстие в области шейки матки все же остается. Роды естественным путем в этом случае возможны довольно редко.
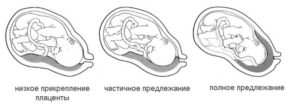
- Низкое предлежание детского места. Плацента находится ниже, чем 5 сантиметров от шейки матки, но не закрывает внутренний зев. При такой патологии возможны естественные роды.
Есть еще одна классификация, согласно которой выделяют четыре степени предлежания плаценты:
- Первая — край детского места отдален от внутреннего зева матки на 3 см. и более.
- Вторая — низ плаценты расположен у самого входа в цервикальный канал шейки (частичное предлежание плаценты).
- Третья — нижняя часть детского места закрывает вход в цервикальный канал шейки, но большая часть плаценты находится на задней или боковой стенке матки.
- Четвертая — детское место своей средней частью полностью располагается на внутреннем зеве матки. Отличительная особенность патологии — нахождение равных частей плаценты на задней и передней стенке матки.
По третьей классификации тип предлежания дифференцирует по расположению плаценты в процессе родов. Оно может существовать в таких формах:
- боковое предлежание плаценты;
- центральное предлежание плаценты;
- переднее предлежание плаценты;
- предлежание плаценты по задней стенке матки (заднее).
Почему возникают нарушения в расположении плаценты
Низкая плацентация при беременности может развиваться под влиянием двух групп факторов. Первые из них связаны с особенностями состояния женщины, вторые — с характеристиками плодного яйца.
Причины низкой плацентации, которые зависят от состояния здоровья женщины, могут быть такими:
- хронические воспалительные болезни матки и шейки;
- проведенные операции на матке и наличие рубцовых изменений органа;
- аборты в прошлом;
- наличие миомы матки;
- эндометриоз;
- многократные роды в анамнезе;
- недоразвитие матки или шейки матки;
- многоплодная беременность;
- болезни нервной и эндокринной системы;
- истмико-цервикальная недостаточность.
Отмечено, что неправильное расположение плаценты чаще отмечается у женщин, которые рожают повторно. Среди общего числа патологий у первородящих их доля составляет всего 20%.
Плодное яйцо также может обуславливать нижнее предлежание. Так, различные нарушения прикрепления плодного яйца и несвоевременное его расположение на стенке матки приводит к запоздалому началу процессов формирования плаценты. Иногда плодное яйцо опускается слишком низко на стенке, поэтому происходит неправильная плацентация.
Признаки предлежания плаценты
Симптомы низкой плацентации могут не проявляться клинически при низком расположении плаценты без перекрытия внутреннего зева матки. Обычно полное или неполное предлежание плаценты (3 и 4 степень патологии) выражаются повторяющимися кровотечениями разной интенсивности. В процессе родов кровотечения появляются у 2/3 женщин, во время вынашивания плода — у 1/3.
В большинстве случаев признаки низкой плацентации нарастают постепенно, к третьему триместру, но иногда выделения с кровью появляются уже с первого триместра.
Перед кровотечением женщину могут беспокоить ноющие боли в животе и ощущения сокращения матки.
При частичном предлежании кровотечения чаще происходят в родах или в конце беременности, при полном — диагностируются внезапно на любом сроке беременности.Выделения имеют яркий цвет и могут вытекать из влагалища ночью или во время отдыха, но чаще их провоцирует физическая работа, длительное нахождение на ногах, дефекация, половой акт. Симптомы предлежания плаценты из-за частых кровотечений могут выражаться анемией, потерей работоспособности, высокой утомляемостью.
Это сильно вредит плоду, ведь он не получает нужное количество кислорода и питательных веществ. Вследствие этого могут развиваться серьезные осложнения патологии, в том числе — выкидыш или преждевременные роды. Кровотечение при предлежании плаценты может случаться и в родах, причем, чем больше степень патологии, тем интенсивнее может быть кровопотеря.
В этом случае женщине требуется неотложная помощь и оперативное родоразрешение.
Осложнения предлежания плаценты
Неправильная плацентация — тяжелое состояние, грозящее множеством осложнений. Если плацента низко расположена, высок риск ее отслойки из-за неспособности растягиваться за стенкой матки при росте плода. Из-за отслойки плод испытывает острую гипоксию, так как отделенный участок детского места не может полноценно выполнять свои функции.
Полное предлежание часто влечет за собой гестоз, недоразвитие плода из-за хронической гипоксии, неправильное расположение плода в матке, самопроизвольный выкидыш с массивным кровотечением.
Последствия низкой плацентации 3 и 4 степени могут быть серьезными и для матери. Рецидивирующие кровотечения приводят к анемии и гипотонии вплоть до развития шокового состояния или летального исхода. Если срок беременности позволяет провести искусственные роды, порой спасти жизнь мамы и малыша может только экстренное кесарево сечение.
Диагностические мероприятия при предлежании плаценты
В большинстве случаев патология выявляется при проведении УЗИ-исследования матки с наполненным мочевым пузырем. В обязательном порядке выполняют УЗИ в 12,20,30 недель, при этом измеряют толщину плаценты и тип ее расположения. Если у женщины наблюдается кровотечение, УЗИ проводится внепланово.
Обязательным является выяснение анамнеза беременности, в том числе — наличие в прошлом операций, абортов, осложненных родов.
Диагностика предлежания плаценты также может включать аккуратное влагалищное исследование, при этом развитие патологии врач заподозрит по присутствию шероховатой ткани плаценты в области шейки матки.
Запрещено выполнять ручное обследование при полном предлежании во избежание внезапной отслойки плаценты. Любые методы диагностики в этом случае проводятся в стационаре, где неотложная помощь пациентке может быть оказана экстренно.
Лечение предлежания плаценты
Если беременность составляет менее 35 недель, а состояние женщины и плода удовлетворительное, по возможности проводится медикаментозное лечение предлежания плаценты. Назначается строгий постельный режим, а также динамическое наблюдение за плодом и интенсивностью кровотечений. Строго воспрещаются секс, физические нагрузки.
Не существует медикаментов, которые могли бы приподнять детское место или позволить ему прикрепиться к другой области матки.
Иногда низкая плацентация при беременности самоустраняется, так как происходит ее миграция из-за увеличения толщины миометрия, но часто приходится проводить курсы интенсивной терапии.
В нее могут входить такие препараты (таблетированно, внутримышечно, внутривенно в зависимости от состояния женщины):
- спазмолитики, токолитики (бета-адреномиметики) для улучшения растяжения нижних отделов матки;
- специальные препараты для уменьшения тонуса миометрия матки;
- препараты железа с целью ликвидации железодефицитной анемии (у беременных с повторяющимися кровотечениями);
- лекарства для оптимизации плацентарного кровообращения;
- глюкоза, магнезия (внутривенно);
- витамины и т. д.;
- глюкокортикостероиды (для предупреждения дыхательных расстройств у плода, применяются в родовом периоде).
Если кровотечения необильные, а предлежание плаценты частичное, то консервативное лечение в течение всей беременности способно помочь сохранить плод.
Но когда после возвращения домой у женщины вновь появляются выделения крови, она должна срочно вызвать скорую помощь и отправиться в стационар.
К сожалению, при неудовлетворительном состоянии матери и наличии серьезного кровотечения беременность прерывают по жизненным показаниям.
Родоразрешение при предлежании плаценты
Если в результате консервативных мер удалось продлить беременность до 36 недель, проводится вынужденное родоразрешение. Но о сроке беременности не думают и проводят экстренную операцию, если у женщины:
- высокий объем кровопотери (более 200 мл.);
- выраженная анемия, падение давления;
- полное предлежание в сочетании с открывшимся кровотечением.
При нормальном донашивании плода низкая плацентация при беременности также обуславливает выбор метода родоразрешения согласно показаниям.
Так как полное предлежание приводит к закрытию внутреннего зева матки, то не существует возможности проникновения головки плода в малый таз. Полное предлежание — абсолютное показание к кесареву сечению.
Также оперативное родоразрешение проводится, если имеются:
- отслойка плаценты;
- неправильное расположение плода;
- многоводие;
- возраст женщины старше 30 лет;
- многоплодная беременность;
- рубцы на матке.
При частичном предлежании возможно осуществление родов естественным путем. Обязательные условия для этого — головное предлежание плода, «зрелость» шейки матки, активная родовая деятельность. Если возникает спонтанное кровотечение, выполняют прокол плодного пузыря.
Это необходимо для того, чтобы головка плода при входе в таз прижала предлежащую часть детского места к стенкам матки, что поможет остановить кровотечение и провести нормальные роды.
При отсутствии готовности шейки к родам или при слишком маленькой головке плода потребуется экстренное кесарево сечение.
Чтобы не допустить низкой плацентации во время беременности, следует не делать аборты, а также своевременно выявлять все болезни и нарушения работы репродуктивной сферы и проводить их полноценное лечение.Источник: https://intimatehealth.ru/patologii-beremennosti/nizkaya-placzentacziya-vo-vremya-beremennosti.html
Плацента по передней стенке матки — особенности ведения беременности
Детское место – это так называемый «временный» орган, который формируется в матке и выполняет посредническую функцию между матерью и ещё не родившимся малышом.
Через плаценту к ребёнку поступают не только все необходимые питательные вещества, но и кислород.
Кроме того, плацента также играет роль фильтра, она выводит переработанные продукты жизнедеятельности плода и препятствует попаданию микробов в крошечный организм.
Если плацента расположена по передней стенке матки, то она вынуждена вести более подвижный образ жизни. При такой локализации интенсивность толчков ребёнка значительно понижается.
Но это не значит, что малыш стал меньше двигаться. Просто плацента в данном случае играет роль своеобразного «глушителя».
Для того, чтобы услышать сердцебиение ребёнка, врачу также нужно будет постараться выбрать подходящий момент.
Варианты прикрепления плаценты
Наиболее оптимальным способом расположения детского места является задняя стенка матки. Для того, чтобы в этом убедиться, достаточно внимательно изучить женскую физиологию.
Сама по себе матка имеет довольно компактные размеры, но во время беременности её параметры значительно увеличиваются, причём неравномерно. Передняя стенка более эластична, она лучше растягивается, а задняя остаётся плотной и практически не подвергается изменениям.
И поскольку в свойства плаценты не входит растяжение, самым оптимальным вариантом для её расположения будет задняя часть матки. Здесь уровень нагрузки на неё заметно уменьшается.
https://www.youtube.com/watch?v=QxnAvPp0gEE
У такого размещения есть свои преимущества:
- Значительно снижается риск повреждения детского места при внутриутробных толчках ребёнка.
- Вероятность предлежания, отслойки и приращения плаценты при таком положении очень мала.
- При возможных травмах живота детское место находится в большей безопасности в задней части матки.
Прикрепление плаценты по передней стенке само по себе не является патологическим состоянием и не всегда требует принятия каких-либо экстренных мер. Но к наблюдению за течением беременности всё же нельзя относиться легкомысленно
Причины закрепления по передней стенке
На расположение плаценты в матке может влиять множество факторов. Переднее предлежание характерно для таких отклонений от нормы, как:
- Аномальные изменения эндометрия в матке. Внутренний слой матки может деформироваться вследствие воспалительных процессов, частых операций, абортов или родов.
- Образование доброкачественной опухоли и других патологических состояний.
- Поздняя имплантация плодного яйца.
Локализация плаценты по передней стенке матки чаще всего наблюдается у женщин, вынашивающих многоплодные беременности. Также в этой группе риска находятся те, кто рожает повторно. Такая вероятность обусловливается тем, что во время первой беременности и родов слизистая оболочка матки изменяет свою структуру.
Типы и степени предлежания
Во время беременности точное место дислокации плаценты можно установить при проведении плановой УЗИ-диагностики. Специалисты выделяют несколько особенностей предлежания:
- Полное (плацента полностью закрывает внутренний зев);
- Частичное (только часть зева перекрывается плацентой);
- Низкое (плацента по передней стенке выше внутреннего зева).
При помощи аппарата УЗИ можно сразу же определить и степень предлежания:
Первая степень характеризуется расположением плаценты в нижней части матки (промежуток между ней и зевом должен составлять не менее 3 см).
Вторая степень говорит о том, что плацента находится рядом с внутренним зевом, но никак его не перекрывает. При диагностировании третьей степени наблюдается частичное перекрытие зева нижней частью плаценты.
Четвёртая степень определяется, если центр плаценты полностью закрывает маточный зев, а её края расположены соразмерно стенкам матки.
Во время родов также есть возможность определить тип расположения детского места. Опытный акушер-гинеколог после осмотра (при условии открытия шейки матки на 4 см и более) сделает выводы относительно вида предлежания. Всего их 3:
- Боковое (в районе маточного зева находится часть плаценты и плодные оболочки);
- Краевое (плацента расположена недалеко от края зева);
- Центральное (плацента полностью закрывает внутренний зев, определение плодных оболочек невозможно).
Риски и опасности переднего предлежания плаценты
В том случае, если диагноз подтвердился, женщине рекомендуется внимательно следить за своим здоровьем. Конечно, впадать в панику по малейшему поводу также не стоит. При переднем предлежании из-за того, что у плаценты нет возможности растягиваться совместно с маткой, может начаться кровотечение.
Низкая плацентация также является довольно распространённой причиной отслойки. Отслойка плаценты грозит малышу кислородным голоданием и отставанием в развитии.
Плацентарная недостаточность и гестоз в сочетании с большой кровопотерей могут закончиться выкидышем или преждевременными родами.Поэтому очень важно, чтобы при любом, даже самом незначительном отклонении от нормы, беременная как можно скорее обратилась за помощью в любое медицинское учреждение.
Симптомы локализации по передней стенке
При благополучном течении беременности женщина может даже не подозревать о такой индивидуальной особенности организма. Конечно, ультразвуковой аппарат способен определить расположение детского места практически сразу же после того, как оно сформировалось.
Как уже говорилось выше, основным признаком прикрепления плаценты по передней стенке матки являются внезапно появившиеся кровотечения. Характер кровянистых выделений может быть различным (от скудных до обильных). Что же касается цветовой гаммы, то любой оттенок, начиная от коричневого и заканчивая ярко-алым – это повод для экстренной госпитализации.
Плацента по передней стенке и шевеления плода также тесно взаимосвязаны между собой. При таком расположении детского места движения малыша ощущаются довольно слабо. Соответственно, сердцебиение плода не всегда прослушивается чётко. По этой причине гинеколог может назначать дополнительные внеплановые обследования на аппарате УЗИ.
Методы диагностики
Безусловно, самым точным способом определения переднего предлежания является ультразвук. На экране монитора чётко обозначаются все кровотоки и особенности строения матки.
Но во время гинекологического осмотра врач при прощупывании сможет сказать, о каком предлежании (полном или частичном) идёт речь. Между тем, разобраться с краевым и боковым расположением плаценты вручную гинекологу не удастся, поскольку наощупь они абсолютно идентичны.
В таких случаях обязательным методом контроля за беременностью является УЗИ-мониторинг.
Отличительные особенности беременности и общие рекомендации
В принципе, переднее предлежание само по себе не требует назначения особого лечения, т.к. повлиять на местонахождение плаценты в матке невозможно. Будущая мамочка может прекрасно себя чувствовать от начала беременности и до самых родов.
Конечно, у лечащего врача все пациентки с подобным диагнозом находятся под пристальным контролем. Обычно гинекологи в таких случаях рекомендуют своим подопечным значительно сократить физические нагрузки, почаще отдыхать, избегать стрессовых ситуаций и воздержаться от интимных отношений.
Немаловажным условием для полноценного выздоровления является сбалансированное питание. Полезным дополнением к лекарственным средствам станет отварная говядина, нежирная свинина, овощи, фрукты и молочные продукты. Поскольку от препаратов послабляющего действия врачи в это период рекомендуют воздержаться, очень важно, чтобы стул был регулярным, без запоров и кишечных расстройств.
Помимо медикаментов и правильного питания, организм желательно поддержать специальным витаминным комплексом. Подобрать качественный и доступный по цене состав витаминов и минералов поможет специалист.
Регулярные визиты в женскую консультацию значительно увеличивают шансы на благополучное течение беременности. Также не стоит пренебрегать рекомендациями опытных специалистов.
При кровотечении или отслойке плаценты беременная может получить всю необходимую помощь исключительно в условиях стационара.
После осмотра и оценки общего состояния, доктор разрабатывает схему лечения, которая зачастую включает в себя спазмолитики, а также кровоостанавливающие и седативные препараты.
Затем принимаются профилактические меры по предотвращению нехватки кислорода (гипоксии) у плода. Обильные кровотечения – это прямой путь к анемии, поэтому контроль гемоглобина не менее важен, чем всё остальное.Если предлежание плаценты высоко по передней стенке, то шанс родить естественным путём довольно велик. При низком расположении детское место полностью закрывает собой маточный зев. В таких случаях родоразрешение возможно только при помощи кесарева сечения.
Зависит ли течение родов от местонахождения плаценты?
В большинстве случаев никакого влияния на родовую деятельность положение детского места не оказывает. Конечно, врачи предпочитают держать рожениц с таким анамнезом под постоянным наблюдением.
Плановые операции кесарева сечения при переднем предлежании требуют соблюдения определённых мер предосторожности. Собрав все необходимые данные о точном месте расположения плаценты, акушеры-гинекологи стремятся предотвратить риск кровотечения и делают разрез таким образом, чтобы избежать осложнений.
Здоровье новорожденного малыша не зависит от места прикрепления плаценты
Плацента по передней стенке матки – это не приговор.
То, что существует вероятность кровотечения, отслойки и возникновения других не очень приятных последствий, ещё не значит, что все эти прогнозы непременно сбудутся.
Во время беременности необходимо сосредоточиться только на положительных моментах, почаще улыбаться и внимательно следить за развитием малыша. Позитивный настрой способен творить настоящие чудеса!
Источник: https://beremennim.net/beremennost/razvitie-beremennosti/placenta-po-perednej-stenke-matki.html


