Перед родами какая должна быть шейка матки
Содержание
Какая должна быть шейка матки перед родами
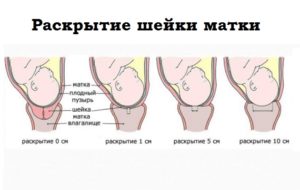
Шейка матки перед родами похожа на кольцо из мышц, которое служит для соединения влагалища и матки. Опытный специалист по виду этого органа сразу расскажет о бывших родах, беременностях, абортах. Даже когда наступят следующие месячные можно определить по состоянию шейки матки. Ничего удивительного, что хороший гинеколог по параметрам этого органа точно предскажет дату родов.
Состояние органа при беременности
До беременности шейка похожа на трубку, соединяющую влагалище и матку. У рожавших эта трубка становится рыхлой и более округлой. Длина органа около 4см, а ширина – 2,5см.
Шейку подразделяют на влагалищную часть внизу и надвлагалищную вверху, они соединены цервикальным каналом. Во время осмотра на гинекологическом кресле врач видит только наружный канал и низ шейки.
До беременности все видимые части ровные, розоватого цвета.
Шейка матки во время беременности меняет свой цвет и состояние. Она становится набухшей и темно-красного цвета. Изменение окраски органа связано с усиленным его кровоснабжением. Матка и примыкающие к ней органы видоизменяются при беременности, процесс длится до самых родов. За период беременности шейка утолщается, уплотняется, перемещается к центру таза.
Состояние перед родами
На осмотре врач легко может определить беременность по шейке матки. Перед родами она мягкая, короче в два раза, зев шире обычного.
Сегменты внутри сглаживаются, сама она открывается, предоставляя возможность малышу выйти. Шейка открывается именно во время схваток.
Когда раскрытие около 4 сантиметров, то родовая деятельность становятся медленнее, шейка раскрывается всего на один см/час.
Чтобы заранее подготовиться к родам и контролировать беременность, доктор осматривает шейку в течение беременности четырежды: на 20-ой, 28-ой, 32-ой, 36-ой неделях. Если обнаруживаются патологии, то осмотры чаще.
Шеечная беременность
Иногда оплодотворенная яйцеклетка прикрепляется не там, где положено, а намного ниже. Такая шеечная беременность – редкостная патология, занимающая последнее место среди внематочных внедрений яйцеклетки.
Иногда встречается похожая шеечно-перешеечная беременность. Шейка совершенно не подходит для вынашивания плода.
До пяти месяцев такая беременность может не беспокоить беременную, после этого случается выкидыш с огромной кровопотерей и вероятностью летального исхода для женщины.
Такая патология является редкостной, ее причина в том, что яйцеклетке что-то помешало проникнуть в матку. Какие факторы увеличивают вероятность шеечной беременности?
- Недавний аборт.
- Кесарево сечение, сделанное в течение последних трех лет.
- Миома.
- ЭКО-беременность.
- Синдром Ашермана (спайки).
- Травмы, полученные при несчастных случаях, хирургических операциях.
Плод в шейке при визуальном осмотре обнаруживается далеко не всегда. Симптомы такой внематочной беременности практически незаметны до самого трагического конца.
Это бывают кровяные выделения (от полноценного кровотечения до незначительных мазков), частые мочеиспускания.
На многие из этих симптомов беременная не обращает внимания – позывы к мочеиспусканию женщиной объясняются нормальным давлением плода на мочевой пузырь.Одного осмотра для постановки диагноза далеко недостаточно – иногда гинеколог не может увидеть ничего патологичного. Нужно проводить диагностические исследования.
- Анализы показывают, что уровень ХГЧ не соответствует сроку беременности.
- УЗИ ясно показывает, что в матке эмбриона нет, а цервикальный канал увеличен.
- На МРТ обнаруживается образование в шейке.
Исследования помогают выявить серьезную патологию, которая предполагает срочное лечение. Существует всего две методики лечения – хирургическое удаление матки или органосохраняющая терапия. Лечение проводится в срочном порядке, потому что каждую минуту женщине грозит обильное кровотечение, угрожающее жизни.
Сегодня наиболее часто используется метод гистерэктомии – хирурги целиком удаляют матку и переливают пациентке донорскую кровь. Операция чрезвычайно опасная, половина пациенток умирает.
Несмотря на такую высокую смертность, врачи идут на удаление, потому что иначе риск еще выше. Для женщин удаление матки часто является совершенно неприемлемым.
С учетом этого сегодня практикуют целых три органосохраняющих способа лечения.
- Консервативное лечение базируется на проведении ряда мер, снижающих доставку крови к плоду. Дополнительно вводятся токсины, останавливающие развитие плода.
- Хирургическое органосохраняющее лечение заключается в накладывании швов на шейку матки. Потом делается резекция и закупорка кровеносных сосудов, лазером разрушается место прикрепления плода, элементы эмбриона удаляется по частям.
- Хирургическое малоинвазивное лечение предполагает установку временных клип на артерии. Затем делается вакуумное извлечение плода, рана тампонируется катетером.
Самым эффективным остается радикальный метод удаления всей матки. Органосохраняющие методики дают осложнение – остатки плодного яйца продолжают развиваться, или открывается обширное кровотечение. Оба осложнения чреваты летальным исходом, о сохранении плода даже речи не идет.
Короткая шейка матки
Одна из главных задач этого органа – удержать плод при беременности. Если шейка матки имеет небольшие размеры (до 2 см), ей трудно справляться с этой задачей. Возникает вероятность выкидыша или преждевременных родов.
Укорачивание матки иногда связано с предыдущей беременностью, выскабливанием или абортом, но чаще это врожденная патология. Выносить нормально плод с короткой шейкой реально, но женщина должна находиться под контролем врача.
Как лечится пациентка с этой патологией?
- Беременной предписан постельный режим и полный покой.
- Если дополнительно имеются гормональные нарушения, то назначаются медицинские препараты для корректировки гормонов.
- При явной угрозе выкидыша на матку под наркозом накладываются швы. Перед родами они снимаются.
- Часто пациентке ставят акушерский пессарий – кольцо, удерживающее шейку. Это кольцо помогает шейке не открываться до родов, потому что нагрузка распределена более равномерно. Пессарий производится из специального эластичного материала, который не причиняет побочных эффектов или дискомфорта.
Отдельные беременные, невзирая на определение у них шейки матки короткого размера, отказываются от лечения по религиозным или другим причинам. Иногда им удается благополучно родить.
Эрозия при беременности
Очень часто беременная узнает, что у нее обнаружили эрозию шейки матки. Эрозия или образуется в ходе беременности, или была до ее наступления.
Эрозия – частое заболевание, присущие всем возрастам, она выражается в дефекте слизистой оболочки шейки.
Причиной патологии служит перенесенное воспаление, травма, противозачаточные таблетки, гормональные сбои, инфекционные заболевания, предыдущие роды или аборт. Безграмотно проведенное спринцевание и избыточный вес тоже вызывают эрозию.
Эрозия делится на истинную и эктопию (псевдо). Истинная эрозия – это чрезвычайно редкое и серьезное заболевание. Среди пациентов и врачей в разговорах про эрозию чаще подразумевают псевдо-эрозию – эктопию, выглядящую как небольшое покраснение на слизистой. С понятием эрозии во всех ее проявлениях сталкивалось по статистике около 70% женщин.
Гинеколог обнаруживает эрозию на осмотре и отправляет пациентку на кольпоскопическое исследование. Симптомами эрозии считают выделение с кровью и боль после полового акта.
Такие признаки бывают при запущенной эрозии, если это начальная стадия, то никаких особых симптомов нет. Раньше эрозию лечили прижиганием, сегодня для нерожавших девушек этот метод считают нежелательным.
После прижигания возможно появление рубца, шейка матки перед родами не может нормально раскрываться, возможен разрыв. Небеременным обычно проводят лечение лазером.
Если эрозия обнаружена у беременной, то обычно ее лечат после родов. В исключительных случаях, когда деформации существенны, назначается индивидуальное лечение. На ребенка такое лечение не повлияет. Но после родов лечение следует обязательно продолжить оздоровление, если эрозия не ушла самопроизвольно (это довольно часто случается).
Источник: https://pervenets.com/beremennost-i-rody/shejka-matki-pered-rodami.html
Перед родами: Основные медицинские термины родов

Итак, приступаем к «расшифровке» медицинского языка.
Начало родов
При поступлении в роддом, а потом еще несколько раз во время родов доктор скажет: «Сейчас проведем влагалищное исследование» или: «Посмотрим, как там шейка, как продвигается малыш».
Речь идет о внутреннем акушерском исследовании, которое позволяет определить состояние родовых путей, наблюдать за динамикой раскрытия шейки матки во время родов, как продвигается предлежащая часть плода (головка, ягодицы).
Первичный осмотр при поступлении роженицы в родильный дом проводится на гинекологическом кресле, а в процессе родов – на родовой кровати. Частота влагалищных исследований зависит от особенностей течения родов.
При нормальном течении родов их проводят не чаще, чем через 4 часа, а при возникновении показаний (излитие околоплодных вод, изменение характера схваток, появление кровянистых выделений, изменение сердцебиения плода) – по мере необходимости. При влагалищном исследовании определяют форму шейки матки, ее величину, консистенцию, ее зрелость, степень ее раскрытия и т.п.Затем проводят осмотр шейки матки в зеркалах, однако делают это не всегда, а лишь когда имеется кровотечение и нужно исключить шейку матки как источник этой проблемы. Если влагалищное исследование проводится накануне или в самом начале родов, то врач говорит о том, что шейка матки – зрелая или, наоборот, незрелая (синонимы – готова или не готова к родам).
Зрелость шейки матки определяют по специальной шкале, учитывая, насколько сильно выражены следующие четыре признака:
- Консистенция шейки матки (для родов благоприятной является мягкая шейка): плотная – 0 баллов; размягчена, но в области внутреннего зева уплотнена – 1 балл; мягкая – 2 балла.
- Длина шейки матки (до родов длина шейки матки составляет более 2 см, перед родами она укорачивается до 1 см и менее): больше 2 см – 0 баллов; 1–2 см – 1 балл; меньше 1 см, сглажена – 2 балла.
- Проходимость цервикального канала (это канал внутри шейки матки, перед родами в него должен свободно проходить один или два пальца врача): канал шейки матки закрыт, пропускает кончик пальца – 0 баллов; канал шейки пропускает один палец – 1 балл; больше одного пальца, при сглаженной шейке больше 2 см – 2 балла.
- Расположение шейки матки по отношению к проводной оси таза (перед родами шейка матки должна быть расположена в центре малого таза): кзади – 0 баллов; кпереди – 1 балл; срединное – 2 балла.
Каждый признак по этой шкале оценивается от 0 до 2 баллов. 0–2 – незрелая шейка, 3–4 – недостаточно зрелая, 5–6 – зрелая.
Открытие шейки матки врач определяет во время влагалищного исследования. Величину раскрытия измеряют в сантиметрах. Полное открытие соответствует 10 см. Иногда можно слышать выражение «открытие шейки матки 2–3 пальца».
Действительно, раньше акушеры измеряли открытие в пальцах. Один акушерский палец условно равен 1,5–2 см. Однако толщина пальцев у всех разная, поэтому измерение в сантиметрах точнее и объективнее.
Во время влагалищного исследования доктор также делает заключение о состоянии плодного пузыря и околоплодных вод.
Тогда женщина может услышать термин «плоский плодный пузырь» – ситуация, при которой перед головкой плода мало околоплодных вод. В норме во время каждой схватки внутри матки давление повышается и передается на плодное яйцо (плодные оболочки, околоплодные воды и плод).
Околоплодные воды под влиянием внутриматочного давления перемещаются вниз, к выходу из матки, в результате чего плодный пузырь в виде клина выпячивается в канал шейки матки и способствует ее раскрытию.
Если перед головкой мало вод, то плодный пузырь не выполняет функцию клина и тормозит раскрытие шейки матки, доктор говорит о том, что такой пузырь нужно вскрыть или провести амниотомию.
Еще один термин, связанный с плодным пузырем, – это «высокий боковой разрыв плодного пузыря» – ситуация, при которой плодный пузырь разрывается не в нижней своей части, а значительно выше, плотно обхватывает и держит головку плода, препятствуя ее опусканию и продвижению в полость малого таза, а околоплодные воды изливаются небольшими порциями или по каплям.
В этом случае акушер проводит инструментальное разведение оболочек, т.е. отверстие в плодном пузыре уже есть, но околоплодные оболочки необходимо раздвинуть пошире. После того как воды излились, врач оценивает их характер.
«Воды хорошие, светлые или просто нормальные», – так скажет доктор, если околоплодная жидкость прозрачная или с небольшим желтоватым оттенком, без неприятного запаха.
Хуже, если врач произнесет «зеленые воды». Мутные, зеленого или бурого цвета, имеющие неприятный запах могут свидетельствовать о гипоксии (кислородном голодании плода). Одним из ранних признаков этого состояния является попадание мекония (первородного кала) в околоплодные воды. Это происходит потому, что из-за дефицита кислорода расслабляется замыкательное отверстие прямой кишки плода и кал выходит из кишечника. Интенсивность окраски вод (от зеленого до грязно-коричневого) зависит от степени выраженности и длительности гипоксии у малыша.
Состояние и сердцебиение плода
Во время родов будущая мама обычно очень пристально прислушивается к тому, что говорят врачи о состоянии ребенка. Выслушивая сердцебиение плода, врач обращает внимание на ритм, частоту сердцебиения, ясность тонов, наличие или отсутствие шумов.
В норме частота сердечных сокращений составляет 120–160 ударов в минуту, тоны ритмичные, ясные, посторонние шумы отсутствуют. У полных женщин тоны прослушиваются хуже за счет толщины стенки живота (приглушенное сердцебиение).
Врач может оценить сердцебиение как «ритмичное, ясное», или «приглушенное, ритмичное», или «аритмичное, глухое».
Шум может появиться при обвитии пуповины вокруг шеи и туловища плода, наличии узлов пуповины, гипоксии плода, плацентарной недостаточности (состоянии, когда плацента, доставляющая плоду кислород и питательные вещества, перестает справляться со свой работой).При первичном осмотре врач пользуется обычным акушерским стетоскопом (специальная трубочка), однако для уточнения состояния плода, а также для динамического наблюдения во время родов требуется более детальное исследование при помощи кардиотокографии (КТГ).
Для этого наружный датчик помещают на живот женщины в точке наилучшей слышимости сердечных тонов плода. Второй датчик располагается в области правого угла матки. Этот датчик регистрирует тонус матки, частоту и силу схваток. Информация о сердечной и родовой деятельности сразу отражается на мониторе. Нередко врачи говорят об «оценке по Фишеру», называя определенные цифры.
Что означают эти баллы? Это специальная шкала, по которой в балльной системе оцениваются все вышеперечисленные показатели состояния малыша.
- Оценка 8–10 баллов характеризует хорошее состояние плода,
- 6–7 баллов – имеются начальные признаки кислородного голодания плода (гипоксии). В этом случае плод испытывает небольшой дефицит питательных веществ и кислорода, но при своевременном лечении прогноз для малыша благоприятный.
- Менее 6 баллов – тяжелое состояние плода, которое требует проведения экстренного кесарева сечения в связи с угрозой его внутри-утробной гибели.
Роды
После отхождения околоплодных вод врач обязательно проверяет признак Вастена, который показывает соответствие размеров головки плода тазу мамы (т.е. сможет ли головка малыша пройти через таз мамы). Женщина лежит на спине.
Одну ладонь врач кладет на поверхность лонного сочленения (место, где сходятся лобковые кости), другой определяет, где расположена головка плода. Если все хорошо, то признак Вастена отрицательный.
Если доктор скажет, что признак Вастена вровень, это означает, что существует небольшое несоответствие размеров, но роды через естественные родовые пути возможны при соблюдении некоторых условий: хорошая родовая деятельность; средние размеры плода; отсутствие признаков перенашивания; хорошее состояние плода во время родов; наличие светлых вод; хорошая конфигурации головки (т.е. уменьшение ее размеров за счет того, что косточки черепа находят друг на друга) и правильное ее вставление при прохождении таза мамы.
Положительный признак Вастена свидетельствует о том, что таз мамы является препятствием для прохождения плода и естественные роды в данном случае невозможны. Во время влагалищного исследования доктор оценивает, как расположена головка плода.
Если все идет хорошо, то, скорее всего, на этот счет вы ничего не услышите из уст врача, но, возможно, желая подчеркнуть, что все нормально, он скажет, что предлежание плода затылочное. В норме по родовым путям мамы начинает продвигаться головка малыша, при этом она согнута, т.е. подбородок прижат к груди, а вперед кроха продвигается затылком.
Это самый благоприятный случай, так как головка проходит по родовому каналу своей наименьшей окружностью достаточно легко. Однако бывают и «неправильные» ситуации, когда головка разогнута и первыми идут либо лоб, либо личико плода, и врач может это отметить, сказав, что предлежание – лобное или лицевое.
В этих случаях роды нередко заканчиваются операцией кесарева сечения, чтобы избежать травм плода и мамы. Но при небольшой степени разгибания головки, хорошей родовой деятельности, некрупных размерах плода женщина вполне может родить сама. Будущая мама может слышать выражения «передний вид», «задний вид». Не стоит тревожиться.
При головном предлежании это означает, что при переднем виде затылок плода обращен к передней стенке матки, а при заднем – к задней.
Оба варианта являются нормальными, но в последнем случае потуги длятся дольше. После влагалищного наружного исследования доктор может сказать о том, что головка прижата ко входу в малый таз.
За две недели до начала родов у женщин, ждущих своего первого малыша, головка плода начинает опускаться и прижиматься ко входу в малый таз. Благодаря этому усиливается давление на нижнюю часть матки и ее шейку, что способствует созреванию последней. А вот при повторной беременности головка опускается за 1–3 дня или даже за несколько часов до начала родов.
Роды: окончание
С каждой потугой головка постепенно проходит полость таза и начинает показываться из половой щели, врачи называют это врезыванием – когда ее становится видно только во время потуги, и прорезыванием, когда она видна постоянно. Это означает, что малыш уже совсем скоро родится.
При угрозе разрыва промежности акушеры нередко прибегают к рассечению промежности – тогда предупреждают, что сделают перинеотомию или эпизиотомию. Это не что иное, как разрез промежности, который позволяет предотвратить травмы у мамы и малыша. В первом случае промежность рассекут посередине, а во втором – наискосок.
Сразу после рождения малыша врачи оценивают его состояние по шкале Апгар (на 1-й и 5-й минутах). Учитываются следующие признаки: сердцебиение, дыхание, окраска кожи, рефлексы, тонус мышц. Определяется выраженность каждого из пяти признаков в баллах от 0 до 2.
Если сумма баллов по всем признакам от 7 до 10, то состояние новорожденного удовлетворительное, 4–6 баллов – состояние средней тяжести, 1–3 балла – тяжелое. После рождения ребенка акушер-гинеколог следит за признаками отделения плаценты.«Отделилась, рожаем послед», – примерно так скажет врач, когда определит, что плацента благополучно отсоединилась от стенки матки и вот-вот выйдет наружу.
Конечно, во время родов и потом, после рождения малыша вам придется столкнуться с большим количеством новых слов и понятий, и чем больше вы узнаете о них из достоверных источников, тем надежнее избавите себя от необоснованных страхов.
Источник фото: Shutterstock
Источник: https://www.9months.ru/podgotovka/5246/pered-rodami-terminy
Какая должна быть шейка матки перед родами — Ждем Ребенка
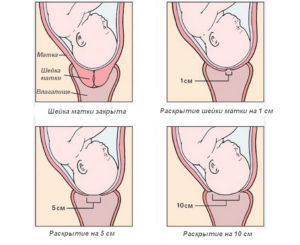
РодСколько см должна быть шейка матки перед родами
Сколько см должна быть шейка матки перед родами
Раскрытие шейки матки – первый этап родов. Шейка матки до родов должна быть закрытой, под действием схваток, матка напрягается, затем расслабляется, а в момент сокращение мышечных волокон происходит изменение их взаимного расположения – то есть шейка матки открывается.
Момент раскрытия шейки матки происходит и при помощи плодного пузыря. Своим весом и давлением вниз он помогает раскрытию.
Шейка матки имеет внутренний и наружный зев. Существует различия между шейкой матки первородящей и повторнородящей.
У первородящей вначале раскрывается внутренний зев шейки, который приобретает форму воронки, а затем растягивается и наружный зев.
Повторнородящим легче дается раскрытие шейки матки, так как наружный зев чаще уже открыт на 1 палец в конце беременности. При раскрытии шейки матки повторнородящих наружный и внутренний зев раскрываются практически одновременно.
Раскрытие шейки матки на 1 палец, затем на 2 пальца, происходит постепенное расширение. Полное раскрытие – это 10 – 12 пальцев или 10 – 12 см. При такой степени зев пропускает головку плода и туловище.
Когда же отходят воды и разрывается околоплодный пузырь? Во время схваток малыш в плодном пузыре давит на шейку, место охвата головы малыша, соприкасающиеся с нижним сегментом шейки, называется поясом соприкосновения. Этот пояс соприкосновения делит околоплодные воды на передние и задние. Практически при полном раскрытии пузырь лопается, и отходят передние околоплодные воды.
После рождения малыша отходят задние околоплодные воды. Когда воды отходят при неполном раскрытии шейки матки – это раннее отхождение вод, если воды отходят до наступления родовой деятельности, то такое отхождение назовут преждевременным. Когда плодный пузырь очень плотный и сам не разрывается, его разрывает акушер.
Шейка матки у первородящих и повторнородящих отличается, последующие роды обычно происходят легче и быстрее первых.
Многих интересует, как родить без разрывов, как не порвать шейку матки? Во многом родить без разрывов и не порвать шейку матки поможет хороший врач-гинеколог, который принимает роды. От него в 80% будут зависеть родовые пути и промежность.
Для избегания эпизиотомии при родах. врач смазывает маслом или специальным гелем шейку и влагалище, расправляет шейку матки, складки влагалища, говорит, как правильно тужиться.Да, родить без разрывов шейки матки и разрыва промежности можно, но если есть в интимной зоне уже бывалые разрывы или швы, а также при узком тазе избежать разрывов сложно.
Следить за шейкой матки перед родами и в момент раскрытие – дело специалистов, для роженицы главное найти таковых и выполнять их требования.
Будем очень признательны, если Вы оцените полезность этой статьи. Для нас очень важно Ваше мнение
Перед самыми родами шейка матки кардинально меняется. Беременная женщина этих изменений не ощущает, а вот будущий ребёнок получает шанс появиться на свет естественным путём. Так как же именно меняется этот детородный орган и когда требуется медицинская помощь для улучшения раскрытия матки? Ищем ответы на эти и другие подобные вопросы.
Параметрами, характеризующими состояние матки перед родами, являются её расположение в малом тазу, состояние размягченности и длина.
Размягчённая шейка матки до состояния, когда она может пропускать вовнутрь 1-2 пальца врача, говорит о готовности родовых путей к процессу родоразрешения. Такие изменения сопровождаются отхождением слизистой пробки.
То есть, чем раньше шейка начала раскрываться, тем раньше роженица замечает этот признак начала схваток.
Перед родами шейка матки укорачивается. По медицинской статистике, её длина составляет около одного сантиметра. Если говорить о расположении, то она становится по центру малого таза, в то время как при беременности шейка матки отклонена назад.Все вышеуказанные параметры медики оценивают по пятибалльной шкале. 5 набранных баллов говорят об идеальной готовности матки к родам. Это состояние называют зрелой маткой.
Вышеперечисленное относится к отличным параметрам предродовой деятельности. Но на практике так бывает не всегда, и медики прибегают к стимулированию процесса раскрытия шейки матки.
Если врачебный осмотр показал, что шейка матки не зрелая, а родить вы должны скоро, то вполне допустимо ускорить этот процесс и сделать стимуляцию. Не применять её иногда означает обречь ребенка на кислородное голодание с учетом того, что перед родами плацента стареет и не может справляться со своими функциями, как прежде.
На практике стимуляцию делают четырьмя способами, иногда с их комбинацией:
Введение Энзапроста внутривенно. Этот препарат тоже содержит простагландины. Таким образом период схваток уменьшается по времени.
Иногда женщины используют самостоятельную стимуляцию родов.
- Клизма. После нее отходит слизистая пробка — и шейка матки становится зрелой. Процедуру можно применять лишь тем женщинам, у кого уже наступила дата родов, то есть ребёнок доношенный.
- Теплая ванна не рекомендуется при отошедшей пробке и водах. Опасна процедура и для женщин с повышенным давлением.
- Секс действует как медицинские стимуляторы. ведь сперма содержит простагландины. То есть она способствует зрелости матки. Но нельзя заниматься сексом беременным, у которых уже отошла пробка. Ведь возникает вероятность подхватить инфекцию в матку.
- Физическая активность. Это может быть прогулка в быстром темпе, мытьё полов, уборка. С этими методами не нужно переусердствовать женщинам с гипертонией.
Но такие методы могут быть чреваты опасными последствиями.
Стадии раскрытия шейки матки
Шейка матки перед родами проходит несколько стадий раскрытия. Первая называется латентной или медленной. Она продолжается 4-6 часов с раскрытием до 4 см. При этом схватки происходят каждые 6-7 минут.
Вторую стадию называют активной или быстрой. Каждый час шейка раскрывается на 1 см. Так продолжается до 10 см, и схватки происходят каждую минуту.
Третья стадия — полное раскрытие. Она характеризует процесс начала родов. Иногда раскрытие шейки матки бывает и преждевременным. Это является свидетельством патологий и без лечения может стать причиной преждевременных родов или выкидыша.
Беременная женщина должна помнить, что в период перед родами нужно быть готовой к тому, что роды начнутся раньше. При ухудшении самочувствия или других симптомах сразу же обращаться к врачу.
Спокойствия вам и здоровья!
Специально дляberemennost.net Елена ТОЛОЧИК
Матка перед родами
Поздравляем! Вы находитесь на финишной прямой, и очень скоро начнутся роды. Врачи внимательно следят за вашим состоянием, обращая особое внимание на состояние шейки матки. Почему это так важно, и какой она должна быть? Всю беременность она была закрытой.
В момент же родов ребенок должен будет проходить через родовые пути, поэтому состояние шейки изменяется кардинально: этот процесс называется созреванием. Для женщины он проходит совершенно незаметно, и оценивать его будут гинекологи при влагалищном исследовании.
Оценивается несколько показателей сразу:
- Форма шейки матки;
- Ее величина;
- Зрелость;
- Консистенция;
- Степень раскрытия.
Что касается последнего пункта, то раскрытие шейки матки определяется в сантиметрах. Но часто можно услышать выражение «шейка открыта на один-два пальца». Размер пальца – 1,5-2 см, именно так раньше акушеры определяли раскрытие. Разумеется, у каждого врача диаметр пальца разный, поэтому измерения в сантиметрах более точны. Полное открытие, при котором ребенок может пройти, составляет 10 см.
Зрелость шейки матки перед родами – крайне важный показатель. Ее консистенция должна быть мягкой, длина – 1 см и менее (до родов она составляет более 2 см), шейка должна быть сглаженной и располагаться в центре малого таза.
Каждый показатель измеряется по шкале от 0 до 2 баллов, затем результат суммируется. Если он равен 5-6 баллам – шейка зрелая, если 3-4 – недостаточно зрелая, 0-2 – незрелая.У первородящих женщин незрелость шейки матки встречается чаще, чем у тех, кто уже рожал.
Как ускорить созревание шейки матки перед родами
Ждать, когда шейка дозреет самостоятельно, обычно не представляется возможным, если срок уже наступил. Ведь малыш уже готов появиться на свет, а плацента начинает стареть.
Если женщина перехаживает, ребенок может испытывать кислородное голодание. Незрелость же шейки чревата очень опасными осложнениями в родах, разрывами и кровотечениями.
К счастью, есть способы избежать кесарева сечения – шейку матки перед родами размягчают несколькими способами.
К немедикаментозным методам относится прежде всего регулярная половая жизнь без презерватива: мужская сперма очень эффективно размягчает шейку матки и готовит ее к предстоящим родам.
Именно поэтому в течение самой беременности, к удивлению женщин, многие врачи советуют все-таки пользоваться презервативом – это защита не от инфекций, а от того, чтобы шейка матки не созрела раньше положенного срока.
Некоторые врачи назначают определенные фитосборы – примулу вечернюю, шиповник, зверобой, хвощ полевой, листья брусники, малины, шалфей. Но самостоятельно принимать травы нельзя: все должно быть под контролем.
Назначение спазмолитиков – еще один способ подготовить матку перед родами. Для этого используется но-шпа, свечи с папаверином или красавкой, другие лекарственные препараты. Эффективным методом является введение ламинарий – морских водорослей. Их действие основано на том, что под действием влаги ламинарии разбухают.
Врач вводит пациентке палочки длиной 5-6 см в цервикальный канал. Процедура проводится на гинекологическом кресле. Через 3-4 часа палочки начинают разбухать, тем самым механически раскрывая канал. Также эффективно действует специальный гель, содержащий простагландины – например, препидил-гель.
Раскрытие шейки происходит буквально за несколько часов.
Из инструментальных методов подготовки матки перед родами применяется иглорефлексотерапия, электростимуляция, массаж, акупунктура. Если схватки начались, но раскрытие внезапно остановилось, врачи могут сделать амниотомию – прокол плодного пузыря. При этом происходит излитие вод, а головка плода стимулирует раскрытие шейки матки своим давлением. Это метод безопасен для матери и ребенка.
Что еще нужно знать о состоянии матки
Твердая или мягкая матка перед родами? Этот вопрос многие женщины задают врачам. В норме матка всегда мягкая. Перед родами она приходит в тонус и, разумеется, твердеет.
Стоит иметь в виду, что существуют еще так называемые тренировочные схватки, которые не имеют отношения к настоящим и довольно быстро проходят.
Во время этих схваток матка также приходит в тонус на непродолжительное время, но никаких последствий для женщины и плода это не имеет.
Изменения начинаются за 3-14 дней до родов. Как мы уже сказали, готовность шейки матки женщина самостоятельно оценить не сможет, это прерогатива врачей. А вот не заметить отхождение слизистой пробки невозможно. Это как раз следствие раскрытия и размягчения шейки.Также женщине по силам понять, твердая или мягкая матка перед родами, и если живот опустился, а матка долгое время находится в тонусе, следует быть готовой к началу схваток в любой момент. Приготовьте необходимые вещи и документы, которые нужны для поездки в роддом, держите под рукой сотовый телефон и не уходите гулять без сопровождения.
Ведь совсем скоро вас ждет удивительное чудо – встреча со своим долгожданным малышом!
Шейка матки перед родами
Успешный исход нормальных родов зависит от работы шейки матки, которая в свою очередь, зависит от уровня гормонов в крови роженицы. В течение всей беременности в шейке происходят изменения, но до наступления родовой готовности она должна быть плотно сомкнута, иначе беременность может прерваться раньше срока.
Как подготовить шейку матки к родам
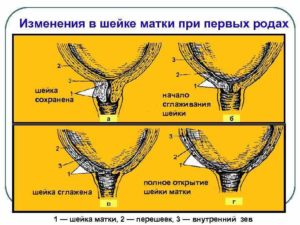
Шейка матки перед родами
Шейка матки перед родами — основной метод определения скорых родов. Беременность это физиологический процесс, во время которого происходят большие изменения в женском организме. Перемены в основном касаются внутренних половых органов, которые должны за короткий период подготовиться к родам.
В это время мышечные волокна удлиняются, утолщаются и размножаются. Количество эластичных волокон нарастает. Соединительная ткань разрыхляется. Значительно увеличивается сосудистая сеть. Начинается размягчение шейки матки.
Какой должна быть шейка матки в конце беременности
Шейка матки перед родами становится мягкой, сочной, растяжимой. Кровеносные сосуды удлиняются, вены расширяются и наполняются кровью.
Основными функциями шейки во время беременности являются:
- удержание плода в полости матки;
- предотвращение преждевременных родов;
- плавное растяжение шейки во время родов;
- профилактика патологического течения родов.
Беременность предусмотрена природой и обычно протекает без проблем, но может сопровождаться непредвиденными ситуациями. Если беременность протекает естественно, зев закрыт и надежно удерживает плод в полости матки.
К моменту родов в шейке происходят изменения:
- частично мышцы заменяются соединительной тканью;
- активизируется выработка коллагена, что способствует растяжению и размягчению шеечной ткани.
С 33 недель беременности шейка матки начинает медленно готовиться к родам. Под давлением плода, который опускается и давит изнутри, шейка сначала укорачивается, потом сглаживается и раскрывается.
После 37 недель беременности роды считаются своевременными. Если шейка начинает открываться раньше, то роды будут преждевременными, плод родится незрелым.
В сроке более 42 недель беременность считается переношенной, появляются проблемы с плацентой и плодом.
Врачи после вагинального осмотра, оценив состояние зрелости шейки матки, решают вопрос о завершении родов путем стимуляции родовой деятельности.
Как оценивать зрелость шейки
По шкале Бишопа оценивается степень зрелости, которая состоит из трех показателей:
- плотности шейки матки;
- длины цервикального канала;
- степени открытия (от 1см. до 12 см.);
- положения шейки матки по отношению к проводной оси таза.
Оценивается каждый из показателей двумя баллами. Шейка считается незрелой при наличии суммы баллов до пяти. Если в совокупности насчитывается 6 – 8 баллов, шейка расценивается, как зрелая.
Шкала Бишопа
Что происходит с шейкой перед родами
Главной родовой изгоняющей силой являются сокращения матки (схватки), благодаря которым происходит раскрытие шейки матки с последующим выталкиванием плода и последа.
Различают три периода родов:
- Период раскрытия начинается с первыми регулярными схватками, а заканчивается полным раскрытием наружного зева шейки матки.
- Второй период изгнания начинается с момента полного раскрытия наружного зева до рождения ребенка.
- Последовый период начинается с момента рождения младенца и заканчивается рождением последа.
Как применять свечи индометацин при беременности
Период раскрытия
С началом родовой деятельности постепенно сглаживается шейка и раскрывается до степени, достаточной для изгнания плода из полости матки.
Во время схваток происходят следующие процессы:
- сокращение мышечных волокон (контракция);
- смещение сокращающихся мышечных волокон (ретракция).
Околоплодный пузырь также способствует раскрытию шейки матки. С каждой схваткой околоплодные воды перемещаются в сторону шеечного канала и давят на него. Околоплодный пузырь отслаивается от стенок матки и, внедряясь в цервикальный канал, растягивает его.
У первородящих и повторнородящих сглаживание и раскрытие канала происходит не одинаково.
Период раскрытия шейки у первородящих происходит в следующем порядке:
- внутренний зев открывается;
- расширяется канал;
- сглаживаются края;
- раскрывается наружный зев.
При повторных родах наружный зев в конце беременности уже приоткрыт и свободно пропускает кончик пальца. Наружный и внутренний зев раскрываются одновременно. По мере раскрытия, края зева истончаются и к концу периода имеют форму узкой каймы.
Когда зев открылся на 12см, раскрытие считается полным.
На этом моменте матка готова к фазе изгнания. Врач при вагинальном осмотре определяет степень готовности.
Сколько длится раскрытие шейки матки
Продолжительность раскрытия определяется многими факторами:
- интенсивностью схваток;
- величиной плода;
- предлежащей частью плода;
- размерами таза матери;
- временем отхождения околоплодных вод.
Шейка раскрывается медленнее в первых родах. Если роды протекают без особенностей, у первородящих раскрытие длится до10 часов, у повторнородящих до 6 часов. Заранее предсказать, сколько будет происходить период раскрытия шейки матки у женщины, невозможно.
Периоды и степени раскрытия шейки матки
Раскрытие канала во время родов проходит в три этапа:
- Латентный период.
- Активная фаза раскрытия.
- Полное открытие шейки матки.
Этапы раскрытия
Ощущения беременной в период раскрытия шейки матки
Латентная фаза протекает спокойно, без особых болезненных ощущений. Роженица испытывает тянущие боли в пояснице и внизу живота. Боли нерегулярные по характеру и интенсивности. Этот этап длится в каждом случае индивидуально (от нескольких часов до 1 – 2 недель). Беременная не всегда понимает, что происходит с организмом, занимаясь обычными для себя занятиями.
Когда схватки принимают постоянный нарастающий характер, начинается вторая фаза открытия. Шейка сглаживается и раскрывается под действием сокращающихся мышц и околоплодного пузыря. Это самая болезненная фаза.
Интенсивность схваток нарастает, периоды между ними уменьшаются, женщина устает от усиливающейся боли. Длительность этого периода занимает 5 – 6 часов. За это время организм успевает подготовиться к изгнанию плода.
Роды –естественный процесс, но учитывая болезненность, по желанию беременной, этот период родов можно обезболить медикаментозно.
Если шейка не готова к родам
В случаях, когда раскрытие шейки матки затягивается, возникает необходимость для стимуляции родовой деятельности.
Шейка матки при беременности: какие значения длины являются нормой
Вмешательство в процесс родов проводится по определенным показаниям:
- переношенная беременность;
- затяжные роды;
- неэффективные схватки;
- крупный плод;
- не вскрывшийся плодный пузырь;
- ригидность зева.
Для предотвращения слабости родовой деятельности необходимо тщательное наблюдение за состоянием роженицы и плода.
Если причиной ослабления схваток является целый плодный пузырь, вскрываются оболочки. В каждом случае индивидуально врач решает, как подготовить шейку матки к родам.
Нередко, особенно у первородящих и у женщин с предшествующими травмами шейки матки, зев становится ригидным. При этой патологии тормозится процесс раскрытия, что замедляет течение родов. Схватки становятся частыми и болезненными.
Использование катетера-баллона Фолея для раскрытия шейки матки
При ригидности применяется пальцевое расширение зева, а при отошедших водах можно ввести катетер-баллон Фолея. Лечащий врач знает, как использовать катетер Фолея для раскрытия шейки матки правильно.
Баллон представляет собой медицинское приспособление, которое предназначено для многократного применения. Материал из которого он сделан не вызывает раздражения и дискомфорта у пациентки. Благодаря тому, что его можно подвергать термической обработке снижается риск распространения бактериальной флоры в организме. Поверхность баллона гладкая, предназначена для безболезненного введения.
Размеры катетера Фолея
Чаще всего для стимуляции родов используется двухходовой женский катетер под номером 18.
Самостоятельное введение катетера противопоказано. Вставлять баллон Фолея должен только врач.
Катетер Фолея
Гель для раскрытия шейки матки
Для мягкого раскрытия шейки рекомендовано использовать вещества, которые размягчают и делают более эластичным цервикальный канал. Простагландины используются в виде свечей или геля. Препараты безвредны для плода и удобны в применении, значительно облегчают раскрытие шейки матки в родах.
Существуют противопоказания к использованию простагландинов:
- кесарево сечение в анамнезе;
- неправильные положения плода (поперечное, ягодичное, косое);
- клинически узкий таз;
- сахарный диабет у беременной;
- угроза разрыва матки.
Учитывая состояние беременной, врач выбирает метод для подготовки шейки.
Для уверенности в благополучном исходе родов, во время беременности рекомендованы занятия гимнастикой.
Физические упражнения для подготовки к родам
Гимнастика во время беременности включает в себя упражнения связанные:
- с укреплением мышц тазового дна;
- подготовкой костей таза;
- растяжением мышц бедренной части нижних конечностей.
С целью стимуляции родовой деятельности рекомендованы гимнастические упражнения, связанные с физическими нагрузками.
- Ходьба является отличным методом. Во время движения плод постепенно опускается в полость таза и автоматически головка плода давит на нижний сегмент матки. Шейка начинает растягиваться и раскрываться. В организме женщины начинается выработка окситоцина, который способствует началу родовой деятельности.
- Плаванье способствует снятию напряжения мышц, улучшает кровообращение, снимает отеки. Нервы беременной успокаиваются и уходит страх, который женщина испытывает накануне родов.
- Сидение на корточках – простое упражнение, которое помогает плоду занять правильное положение.
- Покачивания – профилактические упражнения перед родами. Качаться можно дома на мяче или на качелях, сидя на диване.
Начинать заниматься гимнастикой лучше заблаговременно, заучивая упражнения и периодически повторяя их. Это позволит легче перенести роды, как женщине, так и малышу.
Если нет противопоказаний, используются методы стимуляции в домашних условиях.
Гимнастика в домашних условиях
Самостоятельная стимуляция родов
Проверенным способом для профилактики слабости родовой деятельности считается массаж сосков. Раздражение руками сосков способствует выработке окситоцина – основного гормона, который «запускает» механизм родов. Главное не переусердствовать, чтобы не вызвать появления трещин. После массажа соски смазываются антисептическим средством, например масляным раствором хлорофиллипта.
Свечи папаверина гидрохлорид при беременности: польза или вред
В домашних условиях допустимо использование клизмы, наполненной прохладной водой. Стимулируя работу кишечника, начинает сокращаться гладкая мускулатура, как кишечника, так и матки, что приводит к ускорению начала родовой деятельности.
Известно, что природным методом стимуляции обладает секс. Этот способ заменяет в сумме: ходьбу, плаванье и массаж. Единственным противопоказанием для интимной близости является угроза преждевременных родов.Причины несостоятельности шейки различные, в любом случае задачей беременной и ее врача является доносить беременность до срока созревания плода.
Если шейка открывается раньше срока
При угрозе преждевременных родов необходимо создать определенные условия для беременной:
- обеспечить строгий постельный режим;
- снять тонус матки (препараты магния, Гинипрал);
- успокоить нервную систему (Нервонорм, Персен);
- укрепить сосуды (препараты калия, магния, витамины группы В).
Хирургический метод – наложение швов на шейку матки дает хороший результат, но эта операция делается на ранних сроках беременности. Перед родами этот способ не используется.
Последствия и осложнения
Если пропустить начало слабости родовой деятельности, то вероятно появление осложнений таких как:
- отслоение плаценты;
- угрозы разрыва матки;
- начавшейся асфиксии плода.
Осложнений можно избежать при своевременно оказанной медицинской помощи. Если методы стимуляции не дают эффекта, роды рекомендовано закончить с помощью операции Кесарева сечения.
Плодный пузырь до начала родовой деятельности должен оставаться целым. Если стали подтекать воды, то в течение двух недель продолжается сохранение беременности под прикрытием антибиотиков. Одновременно проводится подготовка шейки матки, а также легких плода, для ускорения их созревания.
Необходимо контролировать качество выделений, чтобы не пропустить инфицирования полости матки. При угрозе жизни женщине или плоду, независимо от срока беременности проводится операция Кесарево сечение.
С целью профилактики непредвиденных ситуаций в родах, с беременной проводится беседа о правильном поведении и образе жизни.
Перед планированием беременности рекомендуется обследование обоих родителей на наличие инфекционных заболеваний и их лечение.
Врач акушер – гинеколог регулярно наблюдает за течением беременности с самого ее начала. В случае появления отклонений, нуждающихся в экстренной помощи, рекомендована госпитализация.
Только взаимное доверие врача и пациента безболезненно помогает решить все проблемы и добиться желаемого результата.
Источник: https://shejka-matki.ru/shejka-matki-pri-beremennosti/shejka-matki-pered-rodami.html