Остатки плаценты в матке после родов симптомы
Содержание
Плацентарный полип после родов: симптомы и удаление
После появления малыша на свет его маме хочется наконец-то забыть о постоянных визитах к гинекологу.
Однако, роды – это не точка в регулярных обследованиях. Это очень тяжелый, критический момент в жизни женщины и испытание для ее здоровья.
Иногда молодые мамочки так увлекаются новыми обязанностями, что забывают уделять достаточно внимания восстановлению организма в послеродовой период.
Тем не менее, после родов возможны осложнения, среди которых очень распространен плацентарный полип.
Что такое плацентарный полип
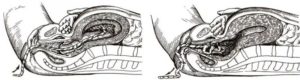
В период внутриутробного развития малыш получает от матери все необходимые вещества через особый временный орган – плаценту, или детское место. Она формируется примерно к 12-14 неделе беременности и продолжает функционировать до рождения ребенка.
Во время родов плацента выходит после появления малыша на свет, ее называют последом.
Отхождение плаценты обеспечивается сокращениями матки и сопровождается небольшим кровоизлиянием, ведь этот орган пронизан огромным количеством кровеносных сосудов, которые использовались для жизнеобеспечения плода.
Но у некоторых женщин послед выходит не полностью, его частички могут оставаться в матке. Со временем на их поверхности оседают кровяные сгустки. Это образование и является плацентарным полипом.Причиной появления плацентарного полипа может стать:
1 Неправильно выполненное выскабливание остатков плаценты при медицинском аборте или после кесарева сечения; низкая квалификация медперсонала, который оказывает помощь при родах.
2 Очень прочное прикрепление ворсинок хориона, а затем и плаценты, к стенке матки, вследствие чего им сложно отделиться, и кусочки последа отрываются от общей массы органа.
Интересно! Здоровье после родов: возвращаем форму
3 Иногда плацента имеет нехарактерное строение и обладает дополнительной долькой, которая трудно отделяется от стенки матки во время родов.
Эта долька и становится основой для плацентарного полипа.
Плацентарный полип после родов: симптомы
Плацентарный полип выявить достаточно сложно. Его главным симптомом является кровотечение, а в послеродовой период у женщины кровянистые выделения присутствуют в любом случае.
Они называются лохии. Многие молодые мамы могут не заметить разницы между обычными лохиями и кровотечением, вызванным плацентарным полипом.
Однако разница между ними есть: при патологическом образовании в матке кровянистые выделения меняют свою интенсивность, могут усиливаться спустя некоторое время и становиться обильнее.
При нормальном восстановлении матки лохии постепенно ослабевают, и, как правило, не могут возобновляться после полного их прекращения.
Из-за маточного кровотечения могут появиться другие симптомы, например, слабость, головокружение, побледнение кожи.
Точная диагностика плацентарного полипа возможна только в стационарных условиях, с помощью УЗИ-обследования или диагностической гистероскопии.
Если в области полипа развивается инфекция, то возможно еще и повышение температуры тела.
Однако и эти методы не всегда могут выявить нарушение в первые несколько дней после родов.Если есть подозрение на плацентарный полип, исследование нужно повторить.
Удаление плацентарного полипа после родов
Это образование устраняется только хирургическим путем. Медикаментозно плацентарный полип не лечится. Сама по себе эта проблема не устраняется, поэтому к врачу обращаться придется все равно.
Затягивать с операцией нельзя, так как плацентарный полип может вызвать более серьезные осложнения, от сильных маточных кровотечений до сепсиса и бесплодия.
https://www.youtube.com/watch?v=s9lqjfxM-qM
Удаление плацентарного полипа производят методом выскабливания или гистероскопии. Последний метод является более эффективным, так как он позволяет врачу проводить манипуляции в матке без разрезов ее стенки, а также дает возможность визуально контролировать процесс операции.
Интересно! Диастаз после родов — как вернуть прежние формы
Хирургическое вмешательство обязательно проводится под наркозом, так как болевые ощущения при удалении плацентарного полипа есть.
После операции проводится антибактериальная терапия, чтобы предотвратить развитие инфекций в месте удаления плацентарного полипа.
Кроме того, и само заболевание, и хирургическое вмешательство сопровождаются потерей крови, поэтому женщине назначают железосодержащие препараты.
В случае большой кровопотери может понадобиться переливание крови или ее отдельных компонентов.
Если женщина кормит ребенка грудью, ей, скорее всего, придется временно прекратить естественное вскармливание в период приема лекарств после операции.
Но прибывающее молоко желательно сцеживать, чтобы лактация не прекратилась.
После удаления плацентарного полипа кусочки его тканей обязательно отправляют на гистологическое исследование. Это необходимо для того, чтобы исключить наличие аномальных клеток и онкологических новообразований.
В послеоперационный период женщина должна находиться под наблюдением врача. Длительность пребывания в стационаре зависит от сложности операции и количества потерянной крови. Как правило, надолго в больнице молодую маму не задерживают.
И после выписки она не должна забывать о том, что ее организм пережил большие испытания. Нужно заботиться о своем здоровье и при любых подозрениях на какие-либо нарушения необходимо сразу обращаться к врачу.Источник: https://moe1.ru/rody-i-roddom/posle-rodov/platsentarnyy-polip-posle-rodov-simptomy-i-udalenie
Остатки плаценты в матке после родов
Заканчивается родовой процесс, начинается период восстановления. Детородный орган располагает удивительной возможностью увеличиваться в ходе вынашивания младенца.
Сразу после появления малыша на свет он весит 1 кг, к концу реабилитации масса достигает 50 г.
Однако успешное сокращение может быть осложнено рядом проблем, одной из которых являются остатки плаценты в матке после родов. Акушер замечает нарушение при осмотре.
Причины
3 этап родовой деятельности отмечается рождением плаценты. Если она отходит не полностью, потребуется медицинская помощь, которую окажут прямо в родильном зале. Согласно норме, период длится 15 – 20 мин. Схватки, потуги помогают изгнанию. Когда процедура затягивается, вводятся стимуляторы. Применение их предохраняет роженицу от большой кровопотери.
Почему не отходит плацента после родов:
- невысокий тонус матки. Орган слабо сокращается или совсем обездвиживается, отделение от стенок не происходит;
- полностью отсоединяется, но шейка создает препятствия для окончательного изгнания;
- часть органа слишком приросла, не способна сама отклеиться.
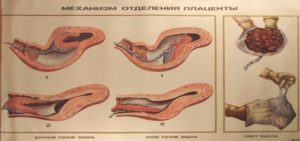
Наблюдаются остатки плацентарной ткани после родов, когда ее вынимают через пуповину. Акушер делает инъекцию, плацента отсоединяется. Врач одну руку размещает на животе, второй тянет пуповину. Когда отделение произошло, она выходит легко. В противном случае часть остается внутри.
Кусочек плаценты в матке способен застрять из-за слишком поспешного действия акушера либо слабости органа. Врач дернул, тонкая нить и оборвалась. Чтобы все прошло сразу успешно, акушер просит тужиться на схватке. Детородный орган иногда после выхода ребенка быстро сокращается, препятствуя изгнанию остатков.
У некоторых женщин задержка плаценты объясняется особенным строением. Имеется дополнительная часть, которая крепится к главной, отдельным сосудом. Она не отсоединяется сама либо, отклеившись, остается внутри.
Названые причины заставляют акушера тщательно обследовать полость детородного органа. Если обнаруживается обрывов сосуда, вызывающий опасение, проводится чистка. Иногда остается кусок плаценты после родов, когда послед зацепляется за рубец от ранее сделанного кесарева, прикрепится к фиброме. Продвижению на выход мешает также полный мочевой пузырь. Акушер ставит катетер для опорожнения.
Симптомы и диагностика
Когда наступает время потуг, детородный орган выталкивает малыша с помощью мышечных сокращений. На этом родовая деятельность не заканчивается. Впереди ожидает еще 3 этап — рождение плаценты. Если орган выходит не полностью, а акушер этого не заметил, начинает развиваться субинволюция.
Первым тревожным симптомом является кровотечение. Нужно указать на отклонение доктору. Тогда на осмотре гинеколог увидит рыхлость увеличенного детородного органа. Температура поднимается до 37 – 37,5 градусов. Остается такой на протяжении всего времени, пока держится заболевание.
Что выходит из матки после родов:
- пуповина;
- плацента;
- плодные оболочки;
- сгустки крови;
- слизь;
- разные фрагменты.
Они продолжают выходить в течение 1,5 месяцев. Хуже, если выделения остаются внутри. Возникает опасность развития неблагоприятных последствий. Помощь врача просто необходима в такой ситуации.
Симптомы остатков:
- поднимается температура;
- открывается кровотечение;
- развивается воспаление;
- наблюдается общее ухудшение здоровья.
С такими признаками нужно срочно обращаться в клинику. Гинеколог назначит после осмотра ультразвуковое исследование, в ходе которого будет видно внутри осталась плацента или нет. Чтобы устранить последствия, проводится чистка под общим обезболиванием.
5 – 7 дней по окончании родовой деятельности выпадают сгустки крови. Затем они принимают мажущий характер и совсем исчезают. Если спустя 2 – 3 недели изменений не наблюдается, кровь продолжает вытекать, возможно, образовался полип. Когда плацента полностью не вышла после родов, УЗИ показывает увеличенную в размерах матку. Поэтому обильные выделения должны насторожить.
Случается, что кровь вытекает, затем наступают 2 – 3 дня отдыха и процесс возобновляется. Развивается воспаление. На него указывают неприятный «аромат», болевые спазмы, высокая температура, показатели которой фиксируются на локтевом сгибе. Незамеченный вовремя эндометрит отрицательно повлияет на репродуктивную функцию организма. Начнет развиваться бесплодие.
Показания для чистки
Если осталась плацента после родов, проводится оперативное вмешательство в организм. Назначается оно с диагностики, затем устраняется проблема. Терапия осуществляется согласно индивидуальных особенностей роженицы, стадии развития последствий.
Почему чистят матку после родов:
- освобождают внутренность от остатков плаценты;
- удаляют сгустки крови;
- убирают патологические новообразования;
- берут гистологический материал для исследований.
Когда делают чистку:
- формирование миоматозных узловых образований;
- наличие плацентарных полипов внутри детородного органа;
- гиперплазия эндометрита;
- не останавливающееся течение крови;
- подозрение на недоброкачественное опухолевое проявление;
- выкидыш;
- остановившаяся беременность;
- осложнения после сделанных абортов.
В ходе выскабливания удаляется застой выделений верхнего слоя слизистой. Гинеколог аккуратно снимает эндометрий с внутренних стенок, прочищает шейку, промывает трубы. Если имеются инфекционные заболевания, способные перейти на незащищенный эндометрий, чистка откладывается.
Как убирают плаценту после родов? Акушер делает легкий массаж детородного органа. Затем захватывает брюшную стенку, просит женщину тужиться. Этот метод Абуладзе достаточно простой, безболезненный. Если появляются признаки застоя крови в матке после родов или она обильно вытекает, врач использует ручное отделение. Процедура считается сложной, назначается наркоз.
Осложнения
Опасно ли когда остается плацента после родов? При частом прикладывании малыша к груди вырабатывается окситоцин. Он способствует хорошему сокращению детородного органа. Если отхождение плаценты не произошло полностью, остались маленькие кусочки, они выйдут самостоятельно. Иначе будет развиваться воспаление. Придется пойти на процедуру выскабливания.
Акушер всегда проводит исследование плаценты, даже если детское место родилось не полностью и через сутки после родов обнаружены остатки. Проверяются родовые пути, оценивается состояние шейки, определяется количество потери крови.
Нарушение процессов отделения плаценты и выделения последа потребует дополнительных действий. Когда, несмотря на использование таких мер, на последней стадии родовой деятельности, орган выходит больше 30 мин, растет опасность открытия маточного течения крови. Когда не убрать вовремя фрагменты, способно начаться инфицирование органа.
Последствия ручного отделения:
- большое течение крови;
- появление проблем из-за неумелого механического вмешательства;
- геморрагический шок;
- воспалительный процесс;
- сепсис;
- смертельный исход.
Когда не вышло детское место, после родов достают его вручную. Сильное кровотечение, неправильные действия могут привести к полному удалению детородного органа. Если все манипуляции выполнены добросовестно, роженица быстро восстановится, сможет впоследствии еще родить.
Где отдается боль после ручной чистки:
- в районе матки. Она сокращается, возвращается к исходным параметрам;
- во влагалище. В ходе осуществления оперативного вмешательства мышечные отделы растянулись;
- в голове. Связывают неприятные проявления с последствиями общей анестезии.
Соблюдая гигиену, можно избежать возникновения осложнений, контролируя самочувствие, своевременно принимая лекарственные средства.
Когда женщина замечает кружение головы, увеличение выделений, случаются обмороки, нужно обращаться к гинекологу. Запрещается делать спринцевания, пользоваться тампонами. Нельзя посещать баню, принимать ванну.
До завершения восстановления следует отказаться от интимных отношений.
Реабилитация
Для быстрого восстановления важно организовать время с учетом труда и отдыха. 8 часов нужно отвести на сон, столько же на работу, и 3 часть посвятить релаксации, расслаблению. Вернуться к спорту разрешается спустя месяц после оперативного вмешательства, при условии, что это не повредит процессу восстановления.
Если родовая деятельность проходила с осложнениями, начало интимной жизни лучше согласовать с лечащим врачом. Спешить вступать в сексуальные отношения не стоит. Половая система женщины должна отдохнуть. Нужно тщательно соблюдать гигиену, чтобы в полость детородного органа не проникла инфекция.
Если после чистки поднимается температура, врач назначает противовоспалительные препараты. Они необходимы для остановки воспаления, которое способно развиваться внутри. Лекарственные средства этой серии снимают также болезненные спазмы.
Восстанавливают детородный орган после чистки травами. Растительность, обогащенная фитоэстрогенами, благоприятно воздействует на нарастание эпидометрия. Женщины пьют отвар боровой матки, красной щетки. Они очень показаны в период реабилитации.
Когда плацента самостоятельно не отошла после родов, назначают антибиотики. Роженицы принимают их 5 – 10 дней по 1 – 2 таблетки. Курс зависит от предписанного средства. Состояние женского организма показывает, когда начинать прием: непосредственно в день чистки, накануне. Перед медикаментами стоит цель: не допустить проникновения внутрь бактерий.
В период реабилитации следует сбалансировать питание. Не нужно есть всего жирного, острого, соленого. Завтракать рекомендуется йогуртом, творогом, яйцом. Днем в пищу идут крупы, супы, нежирные сорта рыбы. Вечером – овощи, курица. В течение дня перекусы делаются фруктовой продукцией. Полезно ввести в рацион ямс, кукурузу, сою. Они богаты фитоэстрогенами.
Когда эндометрий матки полностью восстановится, возможна беременность. Однако спешить с зачатием не следует. Отдых между родами должен соблюдаться с интервалом 2 года. Перед попыткой зачатия лучше проконсультироваться с гинекологом.
Когда оставили кусок плаценты после родов в матке, выскабливание становится единственным путем к спасению. Процедура считается травматичной, но необходимой. Если гинеколог направляет на нее, избегать не следует. Всякое уклонение чревато неприятными последствиями. После правильно проведенного периода восстановления никаких осложнений не должно появиться. Любые последствия маловероятны.Источник: https://rozhau.ru/posle/ostatki-platsenty-v-matke-posle-rodov/
Сгустки в матке после родов: почему остаются, что делать, как убрать, симптомы
Восстановление после родов — серьёзное испытание для женщины. Мало того что организму требуется время для восстановления, так ещё и появляется множество важных дел, связанных с заботами о крохе.
В общем, молодой маме уж точно не до себя. Между тем возвращение к нормальному состоянию здоровья сопряжено с целым рядом процессов, имеющих и физиологическую, и патологическую основу.
К таким относится выход сгустков из матки.
Матка после родов
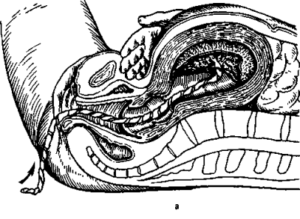
После родов матка представляет собой кровоточащую рану, постепенно возвращающуюся к своему нормальному состоянию, то есть переживающую инволюцию.
Основной задачей этого процесса является избавление от тех уже ненужных тканей, которые поддерживали связь с плодом на протяжении беременности. Больше всего этих клеток располагается там, где плацента крепилась к матке.
Кроме того, сам детородный орган избавляется от части мышечных волокон и тем самым возвращается к своим нормальным размерам. И тот и другой процесс происходит за счёт способности матки сокращаться.
. За первые семь дней после родов матка «худеет» с килограмма до 300 грамм. А уже через 1–2 месяца, то есть в конце восстановительного периода, приходит в весовую норму — около 70 грамм.
После родов в организме женщины начинаются серьёзные изменения, связанные с его возвращением в дородовое состояние
Что такое сгустки в матке: физиология
В период инволюции матка выталкивает наружу в виде сгустков обрывки тканей плаценты, кровь из повреждённых в родах сосудов, слизь из шейки матки. Это занимает до 8 недель.
То есть послеродовые сгустки — физиологическое явление, свидетельствующее о том, что организм женщины очищается, а значит, правильно функционирует. Обычно объём выделений — лохий — увеличивается после того, как молодая мама начинает двигаться.
Связано это с тем, что интенсифицируется выработка окситоцина — гормона, стимулирующего мускулатуру детородного органа и повышающего частоту его сокращений. В свою очередь, окситоцин вырабатывается в большем количестве во время кормления грудью.
И постепенно матка возвращается в дородовое состояние, обновляется, раневая поверхность затягивается, выделения становятся светлее и к концу второго месяца имеют слизистую консистенцию.
Для оценки состояния матки и мониторинга процесса выхода сгустков женщинам в адаптационный период, на 3–4 день после родов, обязательно делают УЗИ. В норме к третьим суткам сгустки перемещаются ко внутреннему зеву шейки матки для последующего выведения с лохиями. Если есть отклонения, сгустки — крупные и не очень — сохраняются в области тела и дна матки.
После родов родов выход сгустков — это норма
Симптомы патологии
Поскольку организм новоиспечённой мамочки непредсказуем, то в адаптационный период, даже при констатации нормы состояния матки после УЗИ на 3–4 день, могут возникнуть осложнения, связанные с выходом сгустков. К ним относятся:
- прекращение лохий (остановка отторжения сгустков может быть свидетельством того, что шеечный канал закупорен крупным тромбом, или шейка матки сужена);
- боли внизу живота;
- ярко-красные выделения со сгустками на протяжении нескольких недель (обычно это происходит тогда, когда остатки плаценты зацепились за слизистую матки и сами не могут выйти);
- слабость, повышение температуры и неприятно пахнущие выделения (эти признаки воспалительного процесса в большинстве случаев наблюдаются в комплексе);
- появление кровянистых вкраплений уже после завершения физиологического срока выхода сгустков;Выделения с кровью после завершения физиологического срока изгнания сгустков должны насторожить женщину
- кровянистые комки большого размера на любом сроке восстановления.
Причины патологии
Любой из перечисленных выше симптомов является вторичным, то есть возникающим на фоне других патологических состояний, имеющих комплексный характер. Нарушение выхода сгустков может быть одним из признаков нескольких патологических состояний женщины.
Сниженный тонус матки
Сгустки могут не выходить из-за тонуса матки, так как задерживаются на её растянутых стенках. Задержка инволюции (гипотония) или отсутствие сократительной функции (атония) возникает по причине:
- прямого растяжения мышц матки (когда плод крупный или при беременности было диагностировано многоводие);
- любых эндокринных проблем;
- нарушений в ведении и течении родов (затяжное родоразрешение, утомление женщины в процессе родов, частый приём лекарственных препаратов, задержка выхода последа).
Задерживаясь, сгустки инфицируются болезнетворными бактериями, проникающими в организм женщины через открытый просвет шейки матки.
Задержка последа
Это довольно редкая причина патологического состояния сгустков в матке, так как ручное обследование после родов и в течение последующих трёх суток позволяет вовремя обнаружить части последа и извлечь их. Однако всё же иногда невышедший послед может спровоцировать задержку сгустков в матке, а это, в свою очередь, будет препятствовать сокращению и уменьшению детородного органа, что чревато:
- непрекращающимся кровотечением;
- воспалительным процессом.
Застой сгустков вследствие задержки последа провоцирует воспалительный процесс
Отклонения в системе свёртываемости крови
Это наиболее сложная причина, хоть и самая редкая. Подобные нарушения сказываются на способности матки к инволюции, а вызваны они:
- сильной кровопотерей в родах;
- нарушением режима приёма антикоагулянтов (препаратов, снижающих свёртываемость крови и препятствующих образованию тромбов).
Оставшиеся сгустки, обусловленные нарушением системы свёртываемости крови, прикрывают сосуды, так что слишком быстрое удаление комков может привести к обильному кровотечению в полость матки. Но поскольку оставлять сгустки нельзя, убирать их можно только при наличии поддерживающей терапии, которая назначается врачом с учётом анамнеза женщины.
Последствия патологий
Кроме уже обозначенного выше развития инфекции, патологические состояния, провоцирующие нарушения выхода сгустков, могут стать причиной:
- эндометрита — воспаления слизистой матки;
- субинволюции детородного органа — задержки восстановления размеров и состояния матки;
- воспалительного процесса, вызванного инфекцией в застоявшихся сгустках крови.
Диагностика
Самым точным способом определения наличия сгустка и, что очень важно для его устранения, расположения комка является УЗИ. Для более точных данных используется вагинальный датчик — он позволяет получить максимально реальное, не искажённое, изображение полости матки.
Если возможности сделать УЗИ нет, то гинеколог может определить наличие сгустков при прощупывании во время осмотра.
Процедура УЗИ позволяет не только диагностировать наличие сгустков, но и установить их расположение, что важно для механического удаления
Как лечить
После проведения диагностических процедур врач подбирает наиболее подходящий способ устранения сгустков: медикаментозный или механический.
Лекарственная терапия
При задержке выхода сгустков назначается медикаментозное лечение, которое включает препараты для:
- повышения сократительной функции матки;
- устранения бактериальных инфекций;
- снятия спазма мускулатуры матки.
. Обычно при приёме данных препаратов кормление грудью не отменяется.
Окситоцин помогает стимулировать сократительную функцию мышц матки
Альтернативное лечение: народные рецепты
Отношение к такого рода терапии у медиков оправдано скептическое, ведь бабушкины рецепты для кормящей мамы на основе трав могут вызвать аллергическую реакцию у новорожденного. Поэтому выведение сгустков народными методами возможно при условии искусственного вскармливания.
Лечение травами может быть опасным для здоровья молодой мамы и ребёнка
Таблица: рецепты для повышения сократительной функции матки и выведения сгустков
. Принято считать, что большие дозы витамина С усиливают сократительную способность детородного органа. Поэтому при наличии сгустков женщине рекомендуется есть больше продуктов, содержащих этот витамин: капусту, цитрусовые, петрушку и т.д. Но поскольку некоторые из них могут вызвать аллергические реакции у малыша, злоупотреблять фруктами и овощами нельзя.
Механические способы удаления сгустков
Вариант лечения, который обычно назначается при отсутствии положительной динамики после консервативной, медикаментозной терапии.
Ручное удаление
Обычно таким способом сгустки удаляются в первые дни после родов, когда маточный зев открыт на 8–12 см. Таким образом, для манипуляций гинекологу не нужно прибегать к помощи расширителей для проведения процедуры.
. На таком восстановительном сроке удаление сгустков показано в том случае, если у женщины есть проблемы с тонусом матки.
Массаж
Цель этой терапевтической процедуры — усилить способность матки сокращаться, что позволит вытолкнуть комок. Массаж проводится через каждый два-три часа и заключается в том, что врач надавливает на низ живота, тем самым проталкивая сгустки к устью детородного органа. Во время процедуры женщина обычно испытывает довольно болезненные ощущения.
Массаж может быть довольно болезненной процедурой
Вакуумная чистка
Удаление сгустков в этом случае происходит с помощью специального прибора, всасывающего остатки плаценты, оболочек плода и сгустков. Процедура состоит во введении в матку канюли — полой трубочки, присоединённой к насосу с колбой. Вакуумная чистка проводится под местным наркозом.
. Чистка вакуумом считается более щадящей в сравнении с выскабливанием, так как практически исключает травмы шейки и слизистой полости матки.
Процедура вакуумной чистки проводится под местным наркозом
Механическая чистка или выскабливание
Суть процедуры заключается в удалении сгустков, остатков плаценты и плодных оболочек вместе с выстилающим полость детородного органа эндометрием. Обычно механическая чистка назначается при обнаружении плацентарного полипа — частицы плаценты, зацепившейся за стенку матки.
Процедура механической чистки очень болезненна, проводится под общим наркозом и чревата серьёзными последствиями:
- появлением спаек;
- нарушением цикла;
- бесплодием.
Профилактика застоя сгустков
Стимулировать выход сгустков при отсутствии патологий женщина может самостоятельно. Для этого следует выполнять простые советы, которые дают врачи родильных домов своим пациенткам.
- Провоцируйте выброс естественного окситоцина. Для этого как нужно чаще давать малышу грудь. Сосательные движения стимулируют сокращение матки, что особенно явно ощутимо в первые дни после родов.
Частое прикладывание ребёнка к груди провоцирует естественную выработку окситоцина
- Чаще ложитесь на живот. Мышцы брюшины в дородовое состояние приходят постепенно. В этом процессе может возникнуть перегиб матки и, как следствие застой сгустков.
- Ведите активный образ жизни. Сокращению матки способствует высокая двигательная активность молодой мамы. Так что ходить, гулять, носить своё чадо на руках не просто приятно, а ещё и полезно.
- Носите бандаж. Если противопоказаний нет, то после родов живот нужно перетягивать.
- Выполняйте упражнения Кегеля. Ускорить восстановительный процесс и привести мышцы в тонус поможет ритмичное сжимание и разжимание мышц влагалища и ануса.
- Регулярно ходите в туалет. Особенно в первые пару дней после родов, когда женщина практически не ощущает позывы к мочеиспусканию.
Сгустки в матке после кесарева сечения и искусственных родов
Тонус в том месте матки, где был разрез во время кесарева сечения, снижен. Там появляются сгустки, чистить которые после хирургического вмешательства крайне небезопасно. Поэтому решение относительно лечения принимает только врач после предварительного изучения индивидуальных особенностей женщины.
https://www.youtube.com/watch?v=6TuAnRkElZk
Удаление сгустков после кесарева чревато серьёзными осложнениями из-за разреза на матке
После искусственных родов в организме происходит серьёзный гормональный сбой, отрицательно влияющий на сократительную функцию матки.
К тому же лактация не налаживается, то есть естественных вариантов стимулировать мышцы детородного органа нет. Поэтому женщине после искусственных родов обязательно с профилактической целью назначают окситоцин.
Если же медикаментозный вариант терапии результатов не даёт, то применяется один из вариантов механической чистки.
Сгустки в матке имеют физиологическое происхождение. Однако для их выведения необходимо своевременное восстановление сократительной способности матки.Если же есть нарушения тонуса детородного органа, то комки становятся причиной патологии, лечение которой назначается врачом.
Как правило, сначала женщине рекомендуют консервативные варианты терапии, а при отсутствии результата, после контрольного УЗИ, один из механических способов выведения сгустков из матки.
- Наталья Василишин
- Распечатать
Источник: https://poslerodov.pro/zdorove-posle-rodov/vosstanovlenie-posle-rodov/sgustki-v-matke-posle-rodov.html
Остатки плацентарной ткани после родов: симптомы и лечение полипов
Для каждой женщины беременность и последующее появление на свет её малыша является не только самым счастливым периодом в жизни, но и наиболее ответственным. Поэтому особое внимание следует уделить профилактическим мероприятиям, а также своевременному лечению появившихся осложнений, одним из которых и является послеродовой полип.
Не путать с новообразованием, возникшим в период беременности. Такой полип считается нормальным явлением, не угрожающим здоровью женщины и её будущего ребёнка. Это децидуальный полип, формирующийся из тканей плодных оболочек или плаценты. Появление децидуального образования считается естественным процессом при беременности, поэтому какого-либо лечения не требует.
Симптомы и причины
Плацентарный полип — патологическое новообразование, появляющееся из остатков плаценты после выкидыша, аборта или осложнённых родов.
Полипы в матке после родов
Задержка кусочков плаценты в матке с последующим образованием плацентарного полипа может произойти по следующим причинам:
- Аномальное строение плаценты с добавочным количеством долек;
- нарушение процесса естественного отделения плацентарной паренхимы от стенок матки.
Определить наличие оставшейся после родов плацентарной ткани можно по следующим признакам:
- Большие размеры послеродовой матки;
- пульсирующее кровотечение (кровяные выделения) со сгустками крови;
- сокращения и последующие расслабления матки схваткообразного характера.
Появление плацентарного полипа можно предупредить, используя следующие профилактические мероприятия:
- Доплерография маточно-циркулярного кровообращения;
- УЗИ-скрининг.
Необходимость в плановом УЗИ-скрининге существует на всём протяжении беременности. Это позволяет своевременно выявить отдельно находящиеся участки плаценты (дополнительные дольки), кольцевидную, плёнчатую плаценту и прочие патологии развития.
Определив возможные риски, специалист сумеет предупредить развитие послеродовых осложнений, куда входит и плацентарное образование.
Профилактические мероприятия проводятся и после родов. Заключаются они в следующем:
- Проводится тщательный осмотр послеродовой матки. При обнаружении признаков неполного выхода плацентарной ткани производится её механическое отделение и выемка последа.
- Сразу же после родов применяется спазмолитическая и сокращающая терапия.
Выделения из матки различного характера, а также кровотечение и кровомазание, появившиеся в поздний послеродовой период, должны послужить поводом для обращения к врачу.
Причины образования
Плацента представляет собой некий барьер, а также инструмент обмена веществ между организмом женщины и плода. При нормальных родах плацентарная паренхима полностью выходит из полости матки наряду с околоплодными оболочками и пуповиной.
Однако в некоторых случаях кусок плаценты остаётся внутри, вследствие чего и образуется полип. Поэтому после выхода плацентарной ткани специалист обязательно должен убедиться в её целостности, то есть наличии всех долек.
Часть плаценты может остаться внутри в следующих случаях:
- Плацента имела дополнительные дольки, которые и остались в полости матки;
- непрофессиональное ведение последнего триместра беременности и послеродового периода.
На остатки плацентарной паренхимы, плотно закреплённой на стенках матки, начинают прилипать сгустки крови, формируя полип, покрытый сверху корочкой, которая образуется из плацентарной ткани.
Случается это в результате перенесённого выкидыша, непрофессионально проведённого аборта, родов и кесарева сечения.
Существует множество факторов, способствующих развитию полипа, среди которых можно отметить следующие:
- Замершая беременность без специфических проявлений;
- плохо выскобленная полость матки после аборта или выкидыша;
- неполное устранение плацентарной паренхимы при кесаревом сечении;
- несоответствующее ведение послеродового периода.
Симптомы
Патология имеет ярко выраженную клиническую картину, напоминающую естественные физиологические процессы, происходящие в организме женщины после выкидышей и искусственного прерывания беременности, а также в послеродовой период. Но при этом кровяные выделения носят более длительный характер — именно это и является характерной особенностью хориальных полипов.
Кроме того, на наличие полипозного образования указывают следующие признаки:
- Бледность кожного покрова;
- быстрая утомляемость и общая слабость;
- частые головокружения и обмороки;
- повышение температуры;
- дискомфорт или боли в области поясницы и внизу живота.
Опасность плацентарного полипа
Плацентарное новообразование подлежит обязательному лечению. В противном случае возможно развитие следующих осложнений:
- Развитие анемии на фоне критической кровопотери;
- заражение крови — сепсис;
- присоединение вторичной инфекции;
- воспаление слизистой оболочки матки — эндометрит;
- в дальнейшем возможно бесплодие.
- В тяжёлых случаях — летальный исход, обусловленный острым заражением крови или излишним кровотечением.
Кровянистые выделения, не прекращающиеся длительное время, должны послужить поводом для обращения к доктору. Только специалист сможет точно установить природу кровотечения и при необходимости назначить хирургическую операцию.
Многие рожавшие женщины часто сталкиваются и с другими видами полипов, появившихся после родов. В частности, можно отметить такие новообразование, как грануляционный полип.
Грануляционный полип промежности
В некоторых случаях полипы образуются не в полости матки, а на слизистой оболочке влагалища. Это особый тип полипообразных новообразований — грануляции, формирование которых происходит на месте разрывов.
Появление грануляционных полипов зависит главным образом от характеристик тканей женщины. При этом методика ушивания и вид шовного материала особого значения не имеют.
Полипозные разрастания могут появиться в результате неправильного соединения тканей вульвы, промежности или слизистой оболочки влагалища. Такое может произойти в случае использования вакуум-экстракции, при рождении крупного ребёнка, многочисленных разрывах и т.
д. За грануляции часто принимают и другие похожие новообразования — папилломы, кондиломы и прочие структуры.
Методы диагностики
Надо сказать, что своевременное выявление патологии существенно увеличивает шанс на полное излечение. Поэтому каждой женщине рекомендуется каждые полгода посещать гинеколога для прохождения планового осмотра. В таких случаях целью проведения диагностических мероприятий является выявление патологических новообразований.
Первоначальная диагностика состоит из следующих процедур:
- Сначала доктор собирает акушерско-гинекологический анамнез, то есть выясняет предысторию болезни с целью выявления причин, спровоцировавших кровянистые выделения.
- Далее специалист проводит осмотр женщины на гинекологическом кресле. В ходе процедуры устанавливается состояние тканей матки и степень расширения её шейки. При больших размерах плацентарного полипа его легко обнаружить, воспользовавшись гинекологическим зеркалом. В некоторых случаях даже можно заметить как патологическое новообразование выступает из шейки матки.
- Колькоскопия, представляющая собой осмотр влагалищного участка шейки матки, а также слизистой оболочки самого влагалища при помощи специальной оптической конструкции.
- Ультразвуковое исследование.
- Гистероскопия, которая заключается в исследовании полости матки и эндометрии с применением специального эндоскопического прибора.
- Узи кровотока матки или доплерография.
Окончательный диагноз ставится только после проведения гистологии удалённых тканей полипа.
Лечение
Единственным способом, показавшим свою высокую эффективность при лечении плацентарного образования, является удаление полипа хирургическим путём.
Существует несколько способов хирургического удаления полипа:
- Гистероскопия.
- Хирургический корнцанг. Операция проводится в случае отсутствия возможности использования лечебной гистероскопии.
- Лазерное удаление.
По окончании оперативного вмешательства специалисты обычно осуществляют раздельное выскабливание матки. Наличие сепсиса (инфекции) служит противопоказанием к проведению выскабливания.
Удалённая полипообразная ткань отправляется на гистологию с целью исключения трофобластической болезни (хорионэпителиомы, пузырного заноса, хорионкарциномы).
Лечение полипов лазером
На сегодняшний день многие клиники и медицинские центры применяют инновационную методику лечения полипов разного рода — удаление лазером. Этот способ особенно актуален в случае имеющихся противопоказаний к полному выскабливанию матки.
Удаление проводится методом иссечения полипа при помощи лазера. Операция абсолютно безопасна, проводится легко и безболезненно. Именно благодаря этим основным критериям метод набирает всё большую популярность. Одновременно с оперативным вмешательством осуществляются мероприятия, направленные на терапию малокровия (анемии):
- Приём витаминно-минеральных комплексов, содержащих железо;
- специальная диета;
- инъекции железосодержащих препаратов;
- в тяжёлых случаях — переливание компонентов крови (эритроцитная масса, плазма).
Профилактические меры
С целью предупреждения плацентарных полипов необходимо соблюдать следующие меры:
- Тщательный осмотр послеродового последа в обязательном порядке.
- Полная недопустимость родов вне клиники, регулярное посещение женской консультации на всём протяжении беременности, исключение домашних абортов.
- Планирование беременности с целью предотвращения абортов.
- Контрольное ультразвуковое исследование полости матки, которое проводится спустя 4−5 дней после родов.
- В случае необходимости применяется профилактическая терапия противовоспалительными средствами и антибиотиками.
Послеродовой плацентарный полипоз может появиться на фоне предшествующих выкидышей и абортов, в том числе и криминальных. Необходимо понимать, что любое акушерско-гинекологическое вмешательство должно осуществляться только квалифицированными специалистами исключительно в условиях клиники.
Набирающие всё большую популярность домашние роды могут спровоцировать развитие довольно серьёзных осложнений, в том числе и маточных полипов. Поэтому не стоит подвергать риску здоровье, а тем более жизнь матери и младенца.
Общие рекомендации
Чтобы не допустить развития осложнений после устранения полипозного образования, женщинам следует придерживаться некоторых рекомендаций специалистов, а именно следующих:
- Не изнурять себя физическими упражнениями;
- избегать поднятия тяжестей;
- воздерживаться от половых контактов;
- исключить посещение пляжа, бани, сауны.
Многих женщин приводит в ужас одна только мысль о хирургическом вмешательстве, и они начинают искать альтернативные способы лечения полипов. Дамы обращаются к народным целителям, пытаются найти лекарственные препараты, способные избавить их от возникшей проблемы. Однако это неверный подход.
Во-первых, потому что самостоятельный выбор лекарств представляет огромную опасность для здоровья и даже жизни пациентки, а, во-вторых, вылечить плацентарное новообразование медикаментозными средствами можно лишь при условии его небольших размеров и отсутствии осложнений заболевания. В такой ситуации доктор назначает противовоспалительные, гормональные и антибактериальные препараты.
А уж применение народных средств и вовсе не решит проблему. Таким образом можно только предотвратить развитие новых полипов или облегчить симптоматику уже имеющейся патологии.
При подозрении на развитие плацентарных полипов различной формы необходимо срочно обратиться к доктору, который назначит соответствующее обследование и определит подходящий для вас способ лечения. Также не следует забывать о регулярных медосмотрах у гинеколога.Источник: https://chebo.pro/zdorove/platsentarnyj-polip-posle-rodov-simptomy-lechenie.html


