Молочница при беременности 2 триместр симптомы и лечение
Содержание
Особенности лечения молочницы во втором и третьем триместре беременности
Лечение молочницы у беременных на втором триместре нужно начинать немедленно, иначе дрожжеподобные грибки Кандида при проникновении в плодный пузырь могут привести к преждевременному отхождению околоплодных вод, а у новорожденных — множеству неприятных признаков.
Кандидоз нередко диагностируется у женщин, когда из половых органов начинают отходить творожистые выделения, и это неслучайно. Иммунитет с приходом беременности совсем неустойчив. Грибки под воздействием ряда провоцирующих факторов начинают активное размножение и негативную деятельность.
На 2–3 триместре вероятность заражения плода невероятно высока.
Лечебные правила
Сложнее всего лечить молочницу на первом триместре, когда закладываются системы и органы у плода. Даже незначительное попадание химических веществ в организм может негативно отразиться на здоровье малыша. Отсутствие же лечения кандидоза, независимо от причины возникновения и развития, может привести в итоге к бесплодию у женщин.
При отсутствии необходимых знаний, чем лечить молочницу при беременности, нужно понимать, что самолечение исключено, ведь даже безобидные домашние методы могут лишь ухудшить ситуацию. Желательно отложить лечение до конца 1 триместра. Разработкой лечебной методики занимается только специалист, поскольку на каждой неделе беременности назначение препаратов может существенно разниться.
На 2 триместре уже сформированы системы и органы у малыша, происходит активное формирование плода, и уже нет особого риска для развития, но пренебрегать дозировками при приеме лекарств нельзя.
При лечении от кандидоза во 2 триместре применимы народные рецепты (спринцевания, сидячие ванночки с добавлением соды или лекарственных трав), вагинальные таблетки, свечи, крема, неспособные всасываться в кровь и повлиять на течение беременности. Проводить излишние манипуляции в домашних условиях, внедряясь в половую сферу, не стоит. Развитие воспалительного процесса может только усилиться и привести к сильным повреждениям слизистой влагалища.Самые безопасные свечи от молочницы при беременности во 2–3 триместре:
- Залаин;
- Тержинан;
- Пимафуцин;
- Клотримазол;
- Кетоконазол.
Не рекомендуется принимать препараты Низорал, Дифлюкан, Леворин, способные причинить вред ребенку. Запрещено использовать:
- Бетадин в составе с йодом и борной кислотой и лучше подобрать замену, например, на буру с глицерином или тетраборат натрия (20%) для подавления грибковой массы и очищения слизистой от их скоплений при лечении молочницы у беременных во втором триместре.
- Тержинан в составе с преднизолоном, способствующий подавлению иммунитета.
- Флюкостат, способный привести к порокам у плода при развитии.
Подбор медикаментов — индивидуальный, дабы не нарушить течение беременности и каким-либо образом нанести вред плоду, вызвать аллергию, рецидивирующее течение кандидоза. При этом не всегда удается вылечить молочницу полностью после прохождения первичного курса лечения.
Какие медикаменты лучшие
Во втором триместре беременности молочница переносится женщинами гораздо легче. Разрешены к приему некоторые медикаменты, но с учетом дозировок и течением беременности. Совершенно безвредны для плода такие препараты:
- Пимафуцин (таблетки, крем 2%). Его можно принимать независимо от срока беременности.
- Натамицин (таблетки). Без токсичных веществ в составе, используется на любом сроке. Данный препарат — антибиотик, но он не приводит к всасыванию в кровоток, воздействуя лишь на грибковые микроорганизмы. Разрушая клеточную мембрану, предотвращает дальнейшее расселение грибка. Курс лечения — до 6 дней. Принимают по 1 таблетке на ночь путем введения во влагалище.
- Клотримазол (свечи вагинальные, крем) с лечебным курсом до 7 дней. Вводится во влагалище на ночь. Сначала может появиться зуд и жжение, но вскоре они должны пройти.
- Гинофорт (вагинальный крем) в составе с бутоконаолом для обволакивания слизистой во влагалище, создания непроницаемого защитного барьера от проникновения микробов. Состав хорошо оседает на стенках влагалища и за 3–4 дня применения полностью подавляет патогенную микрофлору.
- Тержинан (вагинальные таблетки). Подходит при тяжелом протекании молочницы при беременности во 2 триместре. Необходимо использовать по 1 таблетке путем введения во влагалище, но сначала опуская их в воду на 30–40 секунд. Лечебный курс — до 2 недель.
- Бетадин (свечи). Подходит к применению на первом триместре, но при молочнице в 3 триместре беременности может стать опасным по причине возможного проникновения действующего вещества через плаценту. Противопоказания — аллергия на йодовую добавку, сбой в работе щитовидной железы. Лучше подобрать иной аналог при лечении молочницы.
- Ливарол (свечи) — безопасный препарат, воздействующий исключительно на слизистую вульвы и влагалища, не приводящий к всасыванию в кровоток. Применяются свечи на любом триместре беременности по 1 на ночь в течение 6 дней.
- Эпиген-интим (спрей). Назначается независимо от срока беременности и в целях профилактики при обострении молочницы, переходе в хроническую форму. Необходимо опрыскивать влагалище, используя специальную насадку с продолжительностью до 2 недель.
- Вагилак как пробиотик с применением по 1 капсуле в день с лечебным курсом в 2 недели.
- Флуконазол (таблетки) с лечебным курсом 1 неделя.
- Вобэнзим ИФ-альфа в составе с интерфероном — противогрибковые свечи, не приводящие к побочным эффектам, без токсического воздействия на плод. Можно применять при молочнице в третьем триместре беременности.
- Нистатин (таблетки вагинальные) разрешен к применению на втором триместре.
- Бура в глицерине — новый безопасный препарат с возможностью использования независимо от триместра беременности.
От молочницы у беременных на 2–3 триместре помогает крем Клотримазол для смазывания влагалища.
Больший список лекарств допустим лишь на 3 триместре беременности. Врач пропишет дополнительный курс для достижения закрепляющего эффекта, чтобы молочница не вернулась вновь.
Целебные травы
Лучше всего лечить кандидоз нетрадиционными методами при беременности. Дрожжевая кислая микрофлора губительна для иммунной системы и быстро разрушает стенки слизистой во влагалище, когда уже не обойтись без комплексного лечебного воздействия.
Нельзя проводить спринцевания отварами из трав в домашних условиях. Можно только аккуратно орошать полость влагалища или делать сидячие ванночки:
- Ромашка (отвар) для оказания антисептического противовоспалительного воздействия, устранения жжения и зуда. 1 ст. л. сухой травы на 1 стакан кипятка, заварить, настоять, профильтровать и использовать в теплом виде.
- Манжетку обыкновенную 20 г залить кипятком (1 стакан), прокипятить 10 минут, процедить, добавить пищевую соду, которая поможет нейтрализовать повышенную кислотность во влагалище (1 ст. л. на 1 л воды). Перемешать, остудить, проводить спринцевания или сидячие ванночки по 10 минут с добавлением йода (1 ч. л.) на ночь. После чего можно ввести таблетку либо свечу во влагалище по назначению врача. Курс лечения — 7 дней.
- Кора дуба, ромашка (отвары). Проводить спринцевания от молочницы при беременности в 3 триместре до полного прохождения неприятных симптомов.
- Календула + ромашка + кора дуба + лаванда. Состав хорошо помогает снять зуд и раздражение, заживить трещинки разъеденной слизистой во влагалище. Взять по 1 ч. л., залить кипятком (1 стакан), настоять, процедить.
Натуральные продукты для спринцеваний
С разрешения лечащего врача можно использовать дома подручные продукты для спринцевания в домашних условиях:
- Чеснок и лук — природные антисептики и натуральные продукты, их можно использовать для спринцевания в домашних условиях. Взять по 1 головке, отварить в кипящей воде 15 минут, добавить горсть сухой ромашки, перемешать. Процедить, остудить.
- Эфирные масла. Используются как антибактерицидные противогрибковые средства для устранения зуда и жжения вульвы при кандидозе. Например, масло чайного дерева + масло календулы перемешать, делать маленькие спринцовки.
- Бифидокефир с целью восстановления микрофлоры во влагалище.
- Напитки с бифидобактериями в составе.
Пользоваться народными средствами, проводить спринцевания, ополаскивания половых органов нужно не реже 2 раз в день.
Даже после проведения лечебного курса и при отсутствии жалоб женщинам вплоть до самых родов важно не пренебрегать простыми мерами профилактики:
- пересмотреть рацион с исключением кислых, острых, соленых и сладких блюд;
- чаще менять прокладки либо вовсе отказаться от них;
- соблюдать покой, не нервничать;
- исключить на время лечения половую жизнь;
- устранить излишние физические нагрузки;
- нормализовать сон.
Если молочницу не лечить, то влагалище под влиянием воспалительного процесса в итоге станет менее эластичным, рыхлым и ранимым. Молочница может привести к осложнениям, когда встает вопрос о проведении кесарева сечения. Разрезы, долгое заживление швов после операции и кровотечения при родах неизбежны.
Если присоединится бактериальный вагиноз, то риск токсического поражения плода увеличится в разы и последствия предугадать сложно.
Нередко малыши, при рождении зараженные от мамы молочницей, отстают в весе, росте, развитии. Если заражение произойдет на раннем сроке беременности, то может быть нарушен плацентарный кровоток.
Над женщиной нависает угроза прерывания беременности, преждевременных родов или излития околоплодных вод.
Кандидоз хорошо лечится и не приводит к осложнениям, если начать воздействие своевременно и как можно раньше при появлении белей и творожистых масс посетить гинеколога.
Сложнее всего лечится молочница у новорожденных. Заражение при прохождении через родовые пути может привести к серьезным осложнениям. Лучшая мера, чтобы не заразиться, — это профилактика заболевания, ведение здорового образа жизни, соблюдение простых норм гигиены. Во избежание рецидивов крайне важно вовремя начать лечение молочницы при беременности во 2 триместре.
Источник: https://venerologia03.ru/molochnitsa/beremennost-2-3-trimestr.html
Кандидоз в середине вынашивания

Молочница при беременности 2 триместр является редким заболеванием. Часто данный недуг обнаруживается после зачатия. Причины развития проблемы в середине вынашивания разнообразны. При обнаружении патологии следует незамедлительно посетить врача.
Если помощь не оказывается своевременно, развиваются неприятные осложнения. Проблемы могут возникнуть и у ребенка. По этой причине не следует относиться к молочнице легкомысленно.
Любое нехарактерное проявление со стороны репродуктивной системы должно сопровождаться медицинским осмотром.
Характеристики патологии
Молочница является грибковым заболеванием. Проблема сопровождается изменением качественного состава микрофлоры влагалища. Частой причиной патологии является грибок из рода кандида. В медицине молочница называется кандидозом или вагинитом.
Кандиды относятся к группе условно-патогенных грибков. У здоровой женщины данные микроорганизмы не вызывают проблем. При определенных обстоятельствах происходит гибель полезной микрофлоры влагалища. Освободившиеся участки заселяются кандидой. Разрастание патогенной микрофлоры приводит к активизации ее негативных качеств.
Совместно с развитием грибкового недуга у женщины наблюдается сильное воспаление слизистого слоя влагалища. Также наблюдаются дополнительные изменения в тканях желудочно-кишечного тракта и кожных покровах. Благодаря этим особенностям заболевания у пациентки наблюдается ряд дополнительных проблем.
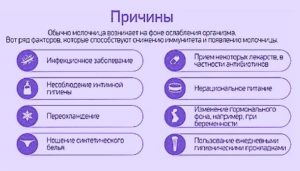
Причины размножения патогенной микрофлоры
Рассматривается множество причин патологического размножения грибка. Кандида реагирует на любые изменения в иммунной системе.
Резкое снижение защитных функций организма влияет на активное размножение микроорганизма. Было установлено, что у многих беременных болезнь отступает после укрепления иммунитета. Но существуют и другие причины, вызывающие рост и развитие патогенного грибка:
- смена доминирующего гормона;
- наличие различных дополнительных недугов;
- несоблюдение правил личного ухода;
- перепад температур;
- диабетические проблемы;
- выбор неподходящего питания;
- ношение синтетических трусиков.
Основной причиной появления заболевания является смена доминирующего гормона. До беременности менструальный цикл регулируется работой нескольких гормональных веществ. После оплодотворения яйцеклетка прикрепляется к матке.
На месте прикрепления формируется хорион, выполняющий роль плаценты в первый триместр. Он продуцирует гормон беременности — хорионический гонадотропин. Это вещество помогает эмбриону правильно развиваться.
С начала второго триместра деятельность хорионического гонадотропина заменяется работой прогестерона. Он отвечает за правильный ход беременности.
Появление прогестерона сопровождается формированием плаценты. Данная ткань внедряется в стенки матки и получает питание от сосудов малого таза. Рост плаценты вызывает частичную гибель полезной микрофлоры.На фоне упадка иммунной защиты происходит быстрое размножение патогенных микроорганизмов. Кандида быстро распространяется по репродуктивной системе.
Через несколько дней у женщины появляются первые признаки молочницы.
Другие причины
Проблема наблюдается и при наличии разнообразных дополнительных проблем. В организме здоровой женщины грибок имеется на слизистых тканях влагалища, матки, кишечника, желудка и кожных покровах. При хорошем состоянии здоровья количество патогенных микроорганизмов не превышает нормы. Но у некоторых пациенток имеются сопутствующие патологии, приобретенные до наступления беременности.
Причиной развития грибка может стать наличие хронического гастрита, панкреатита, колита. Также на размножение кандиды может повлиять наличие аллергических реакций и псориаза.
Под воздействием этих заболеваний происходит изменение качественного состава микрофлоры тканей. Распространение патогенного грибка приводит к поражению половых органов.
Наблюдается появление молочницы во втором триместре.
Таким же эффектом обладает и сахарный диабет. Диабетическое поражение сопровождается снижением эластичности сосудов. Ткани становятся дряблыми. Кровяное давление становится слабым. Кровяная жидкость является основным источником кислорода для различных органов. Красные тельца разносят кислород по всему организму. Он помогает клеткам тканей обновляться.
При недостаточном количестве этого вещества появляются проблемы с обновлением клеток. Ткань становится дряблой. Ее структура ухудшается. Под воздействием диабета наблюдается частичное разрушение отдельных тканей. Развитие диабетического поражения влияет на характеристики микрофлоры. Организм подвергается атаке патогенных грибков.
При диабете молочница может возникнуть в любом триместре.
Негативное воздействие оказывает несоблюдение правил личной гигиены. Интимный уход важен для здоровья не только репродуктивной системы, но и всего организма. Для очищения половых органов выпускаются разнообразные средства.
Имеется специальная серия средств для беременных женщин. Если очищение совершается не ежедневно, патогенная микрофлора быстро распространяется. У таких пациенток повышается риск развития молочницы и других половых инфекций.
Дополнительные факторы
Молочница во втором триместре беременности выявляется и при резком перепаде температур. Купание в холодной воде, посещение бани сопровождается изменением температурных показателей кожных покровов.
Не все полезные грибки переносят такое воздействие. Часть микроорганизмов погибает. На участках ткани размножается кандида.
После перепада обнаруживается молочница и другие воспалительные заболевания мочеполовой системы.
Состав микрофлоры зависит и от питания женщин во втором триместре. Условно-патогенные грибки хорошо реагируют на прием острых и пряных специй. Увеличение колоний наблюдается и при длительном употреблении фруктов, содержащих большое количество кислот.
Чтобы избежать такой проблемы, следует отрегулировать питание. Необходимо исключить курение и прием спиртосодержащих напитков. Кандида активизируется у пациенток, которые употребляют различные животные жиры. При таком питании происходит изменение микрофлоры кожных покровов.
Устранить проблему можно с помощью специальной диеты.
Важную роль в состоянии репродуктивной системы выполняет и ношение различного белья. Специалисты рекомендуют приобретать нательное белье, изготовленные из хлопка. Запрещается ношение стринг. Данное белье провоцирует прямой контакт микрофлоры влагалища и кишечника. Длительное ношение таких трусиков провоцирует развитие разнообразных заболеваний. Молочница является распространенным недугом.
Признаки поражения микрофлоры
Во втором триместре у беременных наблюдается снижение влагалищной секреции. Это связано с формированием плотной пробки в цервикальном канале Пробка предотвращает попадание в полость матки болезнетворных бактерий.
На фоне этого пациентки отмечают, что секреция становится значительно меньше. Объем выделений значительно уменьшается. Бели становятся более густыми. Но иногда появляются другие нехарактерные признаки.
Женщина должна обратиться за помощью к специалисту при появлении следующих тревожных симптомов:
- увеличение объема секрета;
- появление неприятного запаха;
- неприятные ощущения в области половых губ;
- проблемы при мочеиспускании;
- редко: повышение температуры.
Основным признаком развития молочницы во втором триместре является увеличение объема секрета. Выделения становятся более обильными. Может наблюдаться изменение окраски. Секрет становится желтым или бежевым. Данные симптомы указывают на распространение молочницы по репродуктивной системе.
Изменяется и структура выделений. Они становятся похожими на творог или хлопья. Такие признаки указывают на добавление к молочнице вирусных инфекций. При появлении этого симптома необходимо срочно обратиться за консультацией к врачу. Лечащий гинеколог подберет правильное и эффективное лечение.
В норме влагалищная секреция обладает слабым кисловатым запахом. Соблюдение интимной гигиены позволяет быстро устранить его. При молочнице же запах становится сильным. Он может напоминать аромат рыбы или прокисшего молока. Именно по этой причине патология и называется в народе молочницей. Развитие данного симптома является основным признаком грибкового поражения.
Дальнейшее развитие инфекции сопровождается появлением неприятных ощущений в области половых губ. Женщина испытывает жжение при мочеиспускании. Половые губы зудят. Эти симптомы возникают из-за быстрого распространения грибка на наружные кожные покровы. Грибок начинает атаковать здоровые ткани. Этот процесс и вызывает перечисленные признаки.При беременности женщины не всегда обращают внимание на влагалищную секрецию. Тревогу вызывает только изменение окраски выделений. Но многие пациентки часто измеряют температуру тела. Молочница сопровождается воспалением слизистых.
Воспаление тканей вызывает незначительное повышение температуры тела. Может наблюдаться субфебрильная температура. Если женщина обнаруживает данный признак, не рекомендуется принимать жаропонижающие средства.
Первоначально следует пройти медицинское обследование.
Опасность патологии
Не следует считать молочницу неопасным заболеванием. Патология оказывает негативное влияние на ткани репродуктивных органов. При хроническом грибковом поражении часто наблюдается истончение тканей. Слизистые теряют свои качества. Эта проблема вызывает потерю эластичности шейки матки. Такие пациентки рискуют получить множественные разрывы половых губ в процессе родовой деятельности.
Опасна молочница и для ребенка. При прохождении родовых путей у плода начинается раскрытие дыхательных путей. Небольшое количество патогенных микроорганизмов попадает на слизистую ротовой полости. После рождения такие дети страдают кандидозом десен. Чтобы избежать развития подобных осложнений, необходимо пройти лечение.
Диагностические мероприятия
Диагностика проводится в несколько этапов. Первоначально врач проводит осмотр влагалища на кресле. Во время осмотра берется небольшая проба микрофлоры. Анализ безболезненный. Проба направляется на изучение в лабораторию.
В лабораторных условиях осуществляется посев мазка в специальные условия. В емкости происходит размножение только патогенных грибков. Колония, имеющая большее количественное качество, подвергается дополнительному воздействию на обнаружение чувствительности.
В процессе исследования осуществляется ультразвуковой осмотр. Специалиста интересует толщина стенок влагалища и наличие патогенных участков ткани в матке. Если обнаруживаются данные участки, необходимо провести дополнительный мазок.
Терапевтические мероприятия
Молочница, обнаруженная во втором триместре, плохо поддается лечению. Это связано с состоянием здоровья пациентки. При беременности не разрешается прием антибиотиков и многих противовоспалительных препаратов.
Но современные фармацевтические компании разработали лекарственные средства, которые можно использовать в период вынашивания. Они не оказывают токсического воздействия на плод и не вызывают осложнений. При беременности на втором триместре можно использовать следующие лекарственные средства:
- натамициновые суппозитории;
- ромашковый отвар;
- мирамистиновый спрей;
- бактериологические препараты.
У многих специалистов пользуются популярностью препараты, изготовленные на основе натамицина. Это вещество способствует устранению патогенных грибков и нормализации состава микрофлоры. Натамицин помогает в короткие сроки устранить молочницу и восстановить состояние микрофлоры.
Менее опасными считаются растительные лекарственные средства. У беременных популярностью пользуется отвар ромашки. Данное вещество обладает антибактериальной и противомикробной активностью. Отвар можно использовать для подмывания или в качестве ванночек. Но такое лечение следует использовать в качестве сопутствующего.
Обработка слизистых осуществляется с помощью мирамистинового раствора. Данное лекарственное средство очищает стенки влагалища от болезнетворных бактерий. Периодическое использование мирамистина позволяет избежать дальнейшего распространения инфекции по родовым путям.
Хороший эффект оказывают и бактериологические препараты. Они изготовлены на основе бактерий, оказывающих губительное воздействие на патогенные микроорганизмы. Выпускаются эти лекарства в виде свечей и растворов. Свечи устанавливаются во влагалище, растворы используются в качестве спринцевания.
Молочница является частой проблемой в течение всей беременности. Своевременное обнаружение и лечение помогает избежать разнообразных проблем в процессе родовой деятельности. Также сохраняется здоровье ребенка.
Источник: https://JdemBaby.com/pregnancy/problems/molochnitsa-pri-beremennosti-2-trimestr.html
Молочница при беременности (второй триместр): симптомы и лечение

21.12.2016
Во втором триместре беременности активное лечение молочницы начинается по той причине, что уже миновала опасность высокой угрозы для плода. При появлении заболевания, следует обязательно обратиться к врачу, начинать лечение как можно раньше.
Справиться с заболеванием необходимо до момента наступления родов, так как повышается вероятность инфицирования ребенка, когда он будет проходить по родовым путям.
Отсутствие лечения перед родами – причина развития молочницы в ротовой полости ребенка. Справиться с такими проявлениями патологии будет сложно.
Молочница у беременных проявляет себя активно, но на первые симптомы заболевания, возникшие во время беременности невозможно не обратить внимания.
У женщины возникают выделения белого цвета, они густые и по консистенции, могут напоминать творог. На их фоне возникает неприятный кислый запах, свидетельствующий о быстром развитии грибковой инфекции.
Даже один из описанных симптомов нельзя игнорировать, в дальнейшем заболевание будет развиваться, а избавиться от него гораздо сложней.
Если не начать лечить молочницу, выделения будут становиться более густыми, напоминающими сметану или творог.В результате таких выделений появляется такое заболевание как кандидоз, многие в народе называют просто «молочница».
В дальнейшем женщина начинает ощущать зуд в области влагалища, возникает чувство постоянного дискомфорта, сухость, в некоторых случаях наблюдается повышение температур тела.
Важно начинать лечение молочницы во время беременности во втором триместре или на другом сроке. Попытка избавиться от проблемы своими силами только усугубит состояние, не избавляя от проблемы.
Перед началом лечения рекомендуется посетить гинеколога для проведения осмотра и сдачи необходимых анализов.
Увидев первый признак заболевания, у любой женщины вопрос: «Откуда она появилась?». Причинами грибкового заболевания может оказаться много разных факторов, которые нужно учитывать.
К причинам молочницы во время беременности нужно отнести:
- пониженный иммунитет. Всем известно, что во время беременности в женском организме наблюдается понижение иммунитета, именно такой фактор становится благоприятным для развития грибковой инфекции;
- наличие во влагалище хронических воспалительных процессов, которые оказывают негативное воздействие на микрофлору;
- нехватка в организме необходимых минералов и витаминов. Проблема возникает у тех женщин, которые любят изнурять себя строгими диетами, употребляя однотипные продукты;
- изменение во влагалище кислотности. Причина явления возможна в результате приема антибактериальных препаратов, гормональных таблеток и медикаментозных средств.
Опасности молочницы при беременности
Если не вылечить молочницу во время беременности, это может быть чревато проблемами. Молочница во время беременности является недопустимым диагнозом, который нуждается в незамедлительной терапии.
Молочница, особенно на последних неделях перед родами, способна стать причиной поражения плода, может спровоцировать осложнения во время родов. По этой причине важно обращаться к врачу после обнаружения признаков заболевания, начиная своевременное лечение.
Опасность кроется и в том случае, когда для излечения молочницы необходимо принимать антибактериальные препараты, а также гормональные таблетки. Наибольших осложнений нужно бояться женщинам, у которых имеются проблемы с лишним весом, при наличии генитального герпеса, сахарного диабета и остальных инфекций хронического типа.
Воздействие молочницы на беременность
Если не начать своевременное лечение молочницы при беременности, болезнь может оказать негативное воздействие на женское здоровье и развитие плода. Если основных факторов, следует выделить:
- Возникновение зуда мешает нормально спать ночью, у женщины начинает появляться постоянное раздражение. В результате такого явления, беременная постоянно жалуется на высокое давление, боли в голове, в некоторых случаях наблюдается увеличение тонуса матки (это бывает крайне опасно, так как может стать причиной преждевременных родов).
- Поражения слизистой – это благополучная среда, в которой начинают развиваться болезнетворные микробы. В большинстве случаев на фоне кандидоза возникают разнообразные вагинальные инфекции, для лечения, которые потребуется прием антибактериальных препаратов.
- Осложнения при рождении ребенка. Такая патология характерна не во время беременности на втором триместре, а на поздних сроках. Для предотвращения такой ситуации рекомендуется лечение кандидоза во втором триместре.
- В том случае, если у женщины это уже не первые роды, а раньше беременность заканчивалась кесаревым сечением, то имеется большая вероятность при наличии молочницы разрыва матки по рубцу. Данная проблема является крайне серьезной и в обязательном порядке нуждается в медикаментозном лечении.
- Непрерывное ощущение зуда становится причиной расчесывания кожи в местах половых органов. Такое обстоятельство может стать причиной сильного стресса, что в конечном итоге может закончиться экземой.
Опасности молочницы для ребенка
Если есть молочница при беременности 2 триместр лечение должно начинаться незамедлительно, так как на ранних сроках заболевание приводит к повышенному тонусу матки. Такое явление крайне негативно для плода, так как мешает его правильному развитию.
Ребенку не поступает нужное количество питательных веществ и компонентов, необходимого объема кислорода. В результате таких факторов ребенок начинает отставать в развитии, могут наблюдаться проблемы с формированием определенных органов.
При условии, если к молочнице еще присоединилась бактериальная инфекция, то лечащий врач предупреждает о наличии угрозы прерывания беременности. В таком случае имеется большая вероятность инфицирования плода еще находясь в утробе матери. Именно заражение инфекцией от матери к плоду считается наиболее распространенным явлением.
Во время кормления грудью грибок также попадает в ротовую полость, становясь причиной большого количества различных проблем со здоровьем. У младенцев грибковая инфекция начинает свое активное развитие в пищеварительном тракте и на слизистой рта.
Лечение молочницы при беременности
Если женщине во время беременности поставили диагноз молочница, то первый вопрос, чем лечить? Из всего сказанного выше, удается сделать однозначный вывод касаемо того, что лечить заболевание при беременности не то что можно, но даже нужно. А еще лучше приложить усилия для того, чтобы обезопасить себя от развития такого заболевания вовсе.
Для этого в первую очередь необходимо сдать анализы на все возможные инфекции, которые способны передаваться половым путем. Если инфекция была обнаружена, необходимо начать заниматься ее лечением, а только после планировать зачатие. Нужно знать некоторые правила, с помощью которых можно обезопасить себя от инфекции и грибка:
- во время беременности, при половом контакте обязательно нужно использовать презерватив, с помощью которого можно обеспечить защиту от инфекций;
- обязательно соблюдайте правила личной гигиены, не следует использовать во время беременности антисептики;
- не стоит носить нижнее белье, выполненное из синтетических материалов, а в жаркую погоду избегайте ношения ежедневных прокладок;
- посещайте регулярно терапевта и гинеколога. Если был проставлен диагноз, молочница, то лечить ее нудно под контролем врача и с использованием безопасных, но эффективных препаратов;
- употреблять в пищу необходимо только здоровые продукты, лучше отказаться от соленого, острого, шоколада, сладкого и мучного;
- осенью и зимой необходимо одеваться в соответствии с погодой.
Если во втором триместре беременности появилась молочница, ни в коем случае не стоит впадать в отчаянье. Необходимо собраться и направить все силы на борьбу с этой инфекцией.
Только в этом случае получится быстро избавиться от возможных осложнений для матери и ребенка. Берегите себя и собственного малыша, правильно реагируйте на любые изменения в состоянии здоровья.
Источник: https://gribok24.ru/molochnitsa/molochnitsa-u-beremennyih/molochnica-pri-beremennosti-vtoroj-trimestr.html
Молочница во время беременности: лечение по триместрам

Во время внутриутробного развития ребенка у женщины существенно понижаются защитные силы организма. Пациентки становятся беззащитными перед многими заболеваниями, контролирующимися иммунной системой организма. Молочница при беременности является патологией, возникающей при падении иммунитета.
Причины
Основная причина патологии в первый триместр – гормональный всплеск в организме. Грибок разновидности альбиканс, провоцирующий дисбактериоз в промежности, содержится в микробиоте половых органов и до зачатия, но существенного дискомфорта девушке не приносит.
Когда происходит овуляция и наступает оплодотворение яйцеклетки сперматозоидом, в организме происходит гормональный скачок, отражающийся на микробиоте интимы. Растущий прогестерон играет ключевую роль, изменяя кислотность среды.
При нарушении дисбаланса и повышении кислотности наступает самое благодатное время – начинается активное их размножение и увеличение количества по отношению к условно-патогенным микроорганизмам. Внешне это проявляется симптомами вагинальной инфекции.
Признаки и симптомы молочницы у беременных
Молочница во время беременности проявляется типичными маркерами, но иногда симптомы патологии даже усиливаются. Основной признак – появление отделяемого белого цвета творожной или кремообразной консистенции, а также зуд, чувство жжения в области гениталий, раздражение у преддверия влагалища и малых половых губ. Отделяемое характеризуется неприятным кислым запахом.
Тяжелая форма патологии ухудшает общее самочувствие, появляется вялость, усталость. Признаки вагинального дисбактериоза появляются в любом периоде, в последнем же болезнь особенно опасна – осложнения при родах могут появиться и у малыша.
Особенности терапии: препараты и средства
проблема для медиков – лечить молочницу в период беременности можно не всеми лекарствами, назначаемыми для терапии.
Основной принцип лечения микотической инфекции у «специфического» контингента – выбор медикамента, наиболее щадящего для здоровья матери и ребенка.
Какие таблетки можно использовать?
При необходимости системной помощи, если диагностирована тяжелая стадия, показано применение таблеток. Гинекологи преимущественно прописывают вагинальные таблетки Тержинан.
В инструкции указано – их можно принимать при вынашивании плода, они не оказывают тератогенного влияния, хорошо переносятся будущими мамами.
В основе Тержинана содержится активный компонент тернидазол, а также сульфат неомицина, нистатин и преднизолон.
Благодаря уникальному составу Тержинан оказывает сильное антимикотическое воздействие, способствует восстановлению поверхности слизистого покрова. Примечательно, что Тержинаном можно вылечить и гарднереллез, часто обостряющийся на фоне гормонального сбоя.Пользоваться Тержинаном не сложно – одну таблетку препарата нужно смочить в воде и ввести во влагалище, затем рекомендовано полежать примерно 15 минут, пока таблетка растворится. Длительность приема Тержинана определит доктор, наблюдая за динамикой ситуации, но в среднем он составляет 10 дней.
Также иногда рекомендовано принимать следующие таблетки – Нистатин, Пимафуцин.
Свечи
Медики при легком течении прописывают свечи Клотримазол 500 мг единоразово – в большинстве случаев медикамент в такой дозировке успешно справляется с целыми колониями альбиканс.
Эффективными являются Пимафуцин. Активное химическое соединение – натамицин. Пимафуцин обладает выраженным противогрибковым действием, препарат способен поражать клеточные стенки возбудителей, что приводит к их гибели.
Примечательно, что до сегодняшнего времени альбиканс еще не выработали резистентность к Пимафуцину, и он является актуальным для помощи пациенткам, ожидающим пополнение в семье.
Лечатся суппозиториями от 3 до 6 дней (по 1 на ночь).
Также специалисты рекомендуют Ливарол. Активное вещество препарата – кетоконазол. Ливарол активно изменяет липидную структуру клеточной мембраны альбиканс, после чего происходит гибель. Суппозитории применяют и при острой форме, и при рецидивирующей.
Используют по одной штуке на ночь, ставить Ливарол рекомендовано от трех до пяти дней. Если инфекция в запущенной форме, свечи продляют на пять дней.
Аналогичный эффект оказывает Залаин, поэтому его также назначают для устранения дискомфорта на поверхности слизистой.
После того, как недуг удалось вылечить противогрибковыми медикаментами, рекомендуются для профилактики суппозитории Гексикон. Они не влияют на возбудителей дисбактериоза, но способны обеспечить чистоту слизистой оболочки гениталий на долгое время, вплоть до рождения крохи.
Мази и гели
Кремоподобные формы при кандидозе очень популярны – эти недорогие аналоги дают ничуть не меньший положительный эффект, а пользоваться ими намного удобнее.
Производители многих торговых марок выпускают лекарство не в одном виде, а в нескольких – в виде мази или геля. Перед приобретением прописанного медикамента, можно спросить в аптеке – есть ли он в кремообразном виде. Лекарство Мирамистин, например, выпускается в форме мази, и спрея – выбор остается за пациенткой.
В аптеке активно приобретают следующие названия – Пимафуцин, Далацин-крем, Полижинакс, Нео-Пенотран, Кетоконазол, Клотримазол, Нистатин и другие антимикотические суппозитории и мази.
Народные методы
Медицина трепетно относится к лечению женщин в положении, и для этого контингента подбираются самые полезные и эффективные народные средства.
Хороший способ избавиться от причины дисбиоза в любом периоде – тампоны с медом. Для приготовления необходимо приобрести настоящий свежий мед, не засахаренный.
Из марли скручивается небольшой тампон, но можно воспользоваться и гигиеническими тампонами самого маленького размера. Тампон обмакивается в мед и вводится во влагалище в лежачем положении, но не глубоко. Полежать с медом нужно несколько часов.
Процедуру повторяют на следующий день и так 5-7 дней в зависимости от тяжести недуга. Сильная молочница проходит за 10 дней.
Хорошие отзывы оставляют после применения гидрокарбоната натрия. Сода абсолютно не повредит плоду, поэтому она разрешена в качестве раствора для местной обработки гениталий.Приготовить содовый раствор просто – на литр теплой кипяченой воды необходимо добавить 20 г соды, а для смягчения жидкости можно растворить в воде еще и немного морской соли. Полученное лекарство рекомендуют использовать в качестве ванночек.
Это возможно в первые 6 месяцев «интересного положения», когда живот еще не велик. Пребывание в ванночках – до 20-25 минут, курс – не более 7-10 дней.
В конце второго и третьем периоде, когда женщине тяжело сделать ванночки, будет полезно подмывание содой.
Как лечить молочницу при беременности: по триместрам
Лечение молочницы во время беременности во многом зависит от того, на каком сроке находится женщина. Разберем по триместрам методы и специфику терапии.
1
Молочница при беременности в 1 триместре лечится ограниченным количеством медикаментов, поскольку не все лекарства разрешено принимать в этот период. Доктора предпочитают проводить лечение наиболее безопасным средством Пимафуцин.
Оно не обладает тератогенным действием на плод. На период использования Пимафуцина назначаются витаминные препараты, помогающие поднять иммунитет, чтобы в дальнейшем проблема не вернулась вновь.
При обнаружении инфекции в первые 3 месяца, помощь не стоит затягивать. Лечиться нужно неделю, максимум – десять дней. За этот промежуток можно устранить зуд и неприятные ощущения, обезопасить кроху от распространения болезни. После полного излечения партнерам разрешен секс.
2
Активизируется инфекция во втором триместре гораздо реже, чем в первый, ведь гормоны уже стабилизировались, хотя иммунитет еще остается недостаточно высоким.
Развивающийся плод перестает диктовать условия врачам – при влагалищном дисбиозе дается рецепт даже на лекарства, запрещенные в первые три месяца. Молочница при беременности во 2 триместре лечится препаратами Нистатин, Тержинан, Бетадин, Клотримазол, Ливарол, популярным остается Пимафуцин.
3
3 триместр беременности особенный и для мамы, и для малыша. Грибок на последней неделе несет высокий риск рождения плода с поражением инфекцией. Пациентки в третий триместр рискуют остаться с разрывами после родов, поскольку области родовых путей, пораженные инфекцией, не растягиваются при прохождении плода и именно в тех местах у рожениц образуются повреждения интимной зоны.
Зашивание разрывов – ощущения не из приятных, поэтому лучше всячески обезопасить себя от такой неприятности. Лечить недуг, как и раньше, можно в домашних условиях – используются Клотримазол, Пимафуцин или мазь Кетоконазол, чтобы избавиться от неприятных признаков.
Что делать, если не проходит?
Если грибковая патология все это время не проходит, гинекологи предпочитают консервировать проявления на время родов и грудного вскармливания.
В дальнейшем, когда женщине будут разрешены все медикаменты, доктора настаивают на применении более сильных средств, а в некоторых случаях применяют аппаратные методы терапии недуга. Женщинам в ожидании малыша этого делать нельзя, а вот после родов все способы борьбы с патологией станут доступными.
Профилактика
С целью профилактики медики проводят беседы с женщинами, особый упор делают на здоровье обоих половых партнеров. Дисбактериоз слизистой больше не проявится, если нормализовать питание, повысить иммунитет, принимать витамины.
Чтобы вылечилась молочница при беременности, лечение должно быть проведено полностью и до конца, без самостоятельной отмены медикаментов. Очень важно устранить все болезни на начальной стадии, чтобы не пришлось пользоваться антибиотиками – именно после них недуг обостряется как никогда.
Если воздействовать на влагалищный дисбактериоз правильно, он быстро проходит. Тем не менее, грибок кандида альбиканс продолжает жить в организме пациентки, а это грозит новым обострением. Самое главное в этом случае – тщательная профилактика грибковых поражений.
Источник: https://lechenie-molochnicy.info/molochnitsa-vo-vremya-beremennosti.html


