Мазок плохой перед родами
Содержание
Мазок при беременности — как выполняется, что показывает

Мазок при беременности относится к обязательным плановым методам обследования будущей матери, так как позволяет провести комплексную оценку гинекологического
здоровья пациентки и своевременно исключить развитие серьезных заболеваний.
Исследование мазков при беременности позволяет:
- визуализировать физиологические изменения в слизистой влагалища и шейки матки, происходящие вследствие изменения гормонального фона;
- выявить нарушения микрофлоры влагалища;
- своевременно диагностировать хронические и острые воспалительные процессы в органах малого таза;
- диагностировать инфекции, передающиеся половым путем и т.д.
Мазок при беременности является простой по выполнению процедурой и не представляет угрозы для будущего ребенка. Взятие мазка безболезненно, осложнений данная процедура не имеет.
Берут ли мазок при беременности при отсутствии у пациентки жалоб
Мазки при беременности входят в список обязательных диагностических мероприятий и сдаются даже при полном отсутствии у пациентки симптомов и жалоб.
Многие воспалительные процессы и инфекции могут некоторое время протекать без развития специфических симптомов, а бак.посев мазка при беременности позволяет выявить патологию на самой ранней степени развития.
При плохом мазке при беременности на ранних сроках женщине назначается специальное лечение, позволяющее устранить воспалительный процесс и предотвратить инфицирование ребенка во время вынашивания и родов.
Существует распространенное заблуждение, что беременным нельзя принимать никаких медикаментов. Будущим мамам необходимо понимать, что для профилактики и лечения различных воспалительных процессов акушер-гинеколог подбирает максимально щадящие лекарственные средства, безопасные для будущего малыша.А вот нелеченая инфекция может привести к:
- выкидышу,
- внутриутробному инфицированию плода,
- замиранию беременности,
- задержке внутриутробного развития и т.д.
Заниматься самолечением в случаях, если получен плохой мазок при беременности также категорически запрещено. Многие препараты и даже травы, используемые в гинекологии и народной медицине, действительно запрещены к применению во время беременности.
Поэтому все лечение должно назначаться исключительно специалистом, на основании полученных результатов обследования.
Когда нужно сдавать мазок при беременности
По возможности, мазок рекомендуется сдать еще при планировании беременности.
При выявлении отклонений женщине назначают лечение и повторный мазок.
В норме, сдать мазок при беременности необходимо три раза:
- при постановке женщины на учет в женскую консультацию (анализ мазок при беременности выдается при первом обращении к гинекологу);
- в последнем триместре беременности (даже если в первом триместре был получен хороший мазок при беременности, второй мазок является обязательным);
- непосредственно перед родами.
На тридцатой неделе (2 мазок при беременности) исследование проводится для того, чтобы убедиться в эффективности лечения на ранних сроках (если после первого мазка при беременности было выявлено воспаление), а также для того, чтобы убедиться в отсутствии воспалительных процессов и гинекологических инфекций перед родами.
При выявлении отклонений в мазке назначается лечение, поскольку инфекционно-воспалительные процессы на поздних сроках могут привести к преждевременным родам, инфицированию ребенка в родах, а также развитию тяжелых послеродовых инфекций у беременных (вплоть до развития сепсиса).
Перед родами берется контрольный мазок, для того, чтобы убедиться в отсутствии факторов риска развития инфекционных осложнений в родах и в послеродовом периоде.
Также следует отметить, что при выявлении у женщины инфекционно-воспалительных процессов назначаются контрольные мазки (для проверки эффективности лечения) и может быть рекомендовано сдать мазок еще и во втором триместре.
Как и когда нужно сдавать анализ крови на беременность
При появлении у женщины симптомов воспаления (зуд и жжение половых органов, появление патологических выделений, тянущих болей внизу живота, кровянистых выделений и т.д.) следует незамедлительно обраться к врачу и пройти внеплановое обследование.
Бак посев мазка при беременности
Бак посев мазка из цервикального канала в норме берут два раза:
- при постановке на учет в женскую консультацию;
- на тридцатой неделе беременности.
При помощи бак посева можно наиболее точно идентифицировать патогенную микрофлору во влагалище и оценить чувствительность бактерий к антибиотикам (дополнительно выполняют посев на чувствительность).
Бак посев мазка при беременности также необходимо проводить при:
- появлении симптомов инфекционно-воспалительного процесса в органах малого таза;
- выявлении большого количества лейкоцитов (например, лейкоциты 50 в мазке при беременности свидетельствуют о наличии воспалительного процесса);
- рецидивах воспалительных процессов в репродуктивных органах;
- выявлении признаков воспалительного процесса или патогенных микроорганизмов в анализе мочи;
- повышении СОЭ, уровня лейкоцитов в анализе крови (при неустановленной этиологии воспаления);
- обнаружении в мазках на степень чистоты влагалища кокковых микроорганизмов (стафилококк в мазке при беременности, стрептококк, гонококк и т.д.).
Расшифровкой результата мазка при беременности должен заниматься исключительно специалист. Попытки самостоятельной трактовки анализов и самостоятельный подбор лечения абсолютно недопустимы.
В норме в бак посеве должны полностью отсутствовать:
- грибковые микроорганизмы;
- энтерококковая флора и кишечные палочки;
- стафилококки эпидермальные и золотистые;
- протеи;
- гонококковая флора;
- гарднереллы;
- трихомонады.
При подозрении на наличие микоплазм, хламидий уреаплазмы проводят ПЦР, так как в мазке эти микроорганизмы выявляются не всегда.
Также, в нормальном мазке при беременности должно быть более 107 лактобактерий и менее 102 представителей условно-патогенной микрофлоры.
По показаниям, беременной может также назначаться проведение инфекционного скрининга.
Инфекционный скрининг при беременности – показания к проведению
В норме, при беременности показано проведение:
- двукратного бак. посева из цервикального канала;
- трехкратного мазка при беременности;
- трехкратного анализа на сифилис (при постановке на учет, на тридцатой неделе и перед родами – за две-три недели);
- двукратного анализа на ВИЧ (при постановке на учет и на тридцатой неделе);
- анализа на ТОRCH при постановке на учет, а также анализы на гепатиты В и С (двукратно: при постановке на учет и в третьем триместре).
По показаниям, при предыдущем невынашивании беременности показано проведение:
- бактериологических, бактериоскопических мазков каждые 2-3 недели;
- вирусологического исследования мазков каждые 2-3 недели;
- ПЦР на микоплазмы, хламидии, уреаплазмы при наличии симптомов воспалительного процесса.
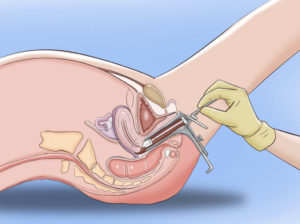
Как проводится мазок и как нужно подготовиться к исследованию
Мазки берутся гинекологом при проведении обычного осмотра в гинекологическом кресле. Мазки берутся стерильными и одноразовыми инструментами из наружного отверстия мочеиспускательного канала, боковых стенок влагалища и маточной шейки.
Норма лейкоцитов в моче при беременности
Полученные биологические материалы наносят на чистые предметные стекла и отправляют в лаборатории для дальнейшего окрашивания, выполнения бак посева, изучения микробного состава и т.д.
Для получения максимально достоверных результатов исследования необходимо соблюдать правила подготовки к анализам:
- исключить половую связь за сутки до исследования;
- исключить спринцевания и введение медикаментозных средств (свечей, кремов и т.д.) во влагалище за 48 часов до исследования;
- не использовать накануне анализа средств личной гигиены, способных нарушить микрофлору влагалища (допустимо применять только максимально мягких гелей).
Мазок при беременности – норма
В норме, во время вынашивания ребенка отмечается естественный рост клеток эпителия влагалища и увеличивается содержание гликогена в клетках. В норме, гликоген относится к основным субстратам для синтезирования молочных кислот лактобактериями.
Молочная кислота лактобактерий поддерживает нормальный уровень влагалищного кислого рН и не дает размножаться условно-патогенным и патогенным микроорганизмам.
В норме во время беременности происходит двукратное увеличение количества лактобактерий.
Также отмечается увеличение количества цервикальной слизи и увеличение ее плотности.
Верхняя часть шейки матки в норме стерильна, а в наружной части зева отмечается увеличенное содержание лейкоцитов.
Лейкоциты в мазке цервикальном при беременности до тридцати являются нормальным показателям, при этом в мазках из влагалища и уретры содержание лейкоцитов должно быть ниже.
Все это необходимо для защиты будущего ребенка от инфицирования во время беременности и во время родов.
В норме, в микрофлоре влагалища превалирует содержание палочек Дедерлейна (около 95-98% от всех содержащихся во влагалище микроорганизмов).
Также возможно выявление:
- бифидобактерий,
- непатогенных коринебактерий,
- превотелл,
- коагулазонегативных стафилококков и т.д.
Грибки рода Кандида могут выявляться в единичном количестве.
В норме у пациентки должна быть первая или вторая степень чистоты. При выявлении третьего или четвертого типа выполняется бак посев и подбирается соответствующее лечение.
Дополнительные показатели мазка
Кроме оценки чистоты влагалища учитывается:
- цвет мазка (коричневый мазок при беременности свидетельствует о наличии кровотечения). Он может отмечаться при повышенной ломкости сосудов, эрозиях, угрозе выкидыша и т.д. В связи с этим, выявление коричневых выделений на белье требует незамедлительного обращения к гинекологу, для дальнейшего обследования;
- содержание эритроцитов (кровь в мазке при беременности в норме отсутствует);
- уровень лейкоцитов (лейкоциты при беременности в норме должны быть до 5 – в уретре, до 30 – в шейке и до 15 – во влагалище) и т.д.
Что делать при выявлении плохого мазка
Все лечение должно назначаться исключительно врачом. Самолечение недопустимо и может нанести вред не только здоровью самой женщины, но также будущему ребенку.
При выявлении плохих результатов анализа акушер-гинеколог подбирает специальное лечение, а затем назначает еще один контрольный мазок.
Для своевременного выявления патологий и их успешного лечения важно проходить все плановые анализы обследования.
Источник: https://testanaliz.ru/mazok-pri-beremennosti
Как, когда и зачем берут мазок на микрофлору влагалища во время беременности?

Данное словосочетание не должно вызывать у современной женщины недоумения или удивления.
Ведь каждая девушка, пекущаяся о своем здоровье, с началом половой жизни обязана проходить регулярные осмотры у гинеколога, включающие и этот анализ. Тем не менее, с наступлением беременности мы многие вещи воспринимаем по-другому.
И мало интересующий нас прежде мазок сейчас вызывает кучу вопросов, сомнений и страхов. Давайте послушаем, что о нем рассказывают гинекологи.
Хорошая и плохая флора
Микрофлора влагалища – это совокупность микроорганизмов, его населяющих. У каждой женщины она своя, поэтому чужими предметами гигиены пользоваться строго-настрого запрещено (этому нас учат с детства). Но законы природы для всех действуют одинаково, и вот о чем они говорят.
В норме влагалище женщины (а также шейку матки и уретру) заселяют лактобактерии, вырабатывающие молочную кислоту.
Кислая среда является неблагоприятной для размножения и жизни других (патогенных) микроорганизмов и является естественной защитой от подобных нежелательных факторов.Лактобактерии называют еще палочками Додерляйна, лактобациллами или лактоморфотипами, и в анализе (мазке на флору) они определяются просто как палочки. Однако в нашей флоре они не одиноки.
В каждом влагалище обитает также условно патогенная флора.
Это потенциально опасные микроорганизмы, которые активизируются лишь при определенных обстоятельствах: стрессах, снижении иммунных функций организма, приеме некоторых лекарств (антибактериальных препаратов, противозачаточных таблеток), изменении гормонального фона женщины (при беременности, сахарном диабете или инфекционных заболеваниях) и прочих.
К условно патогенной флоре относятся различные Кокки (стафилококки, стрептококки, энтерококки, пептококки, пептострептококки), Гарднереллы (вызывают бактериальный вагиноз), грибы рода Кандида (вызывают кандидоз, или молочницу), Энтеробактерии, Бактероиды, Дифтероиды, Фузобактерии и прочие.
Но наиболее опасны для женщины, особенно в период беременности, патогенные организмы, которые попадают во влагалище извне (чаще всего вследствие инфицирования при половом акте) и начинают здесь быстро размножаться.
Наиболее известные из таких вражеских бактерий – Трихомонады (вызывают развитие трихомониаза), Гонококки (провоцируют гонорею), вирус папилломы человека, герпес и другие вирусы.
И вот как раз их ищут в первую очередь (а также проверяют количество условно патогенных микроорганизмов), когда берут мазок на флору при беременности. Он помогает определить вид и количество бактерий, что является решающим фактором при лечении.
К слову, микоплазмы, уреаплазмы и хламидии можно определить только при посеве на скрытые инфекции. Мазок на флору при беременности не выявляет данных заболеваний. И вообще он является предварительным исследованием, после которого, в случае обнаружения патогенной флоры, необходимо сдавать посев.
Мазок на флору при беременности в обязательном порядке сдается, по меньшей мере, дважды за весь период вынашивания малыша. Первый раз – при постановке беременной на учет в женскую консультацию, чтобы удостовериться в ее «чистоте».
И дело здесь не только в том, что будущая мать должна быть максимально здоровой во всех смыслах, чтобы произвести на свет крепкое потомство. Влагалищные инфекции и заболевания часто становятся причиной невынашивания ребенка и провоцируют преждевременные роды.В случае сохранения плод может поддаваться патогенному воздействию микробов и вирусов, то есть происходит его внутриутробное инфицирование. А во время прохождения родовыми путями – заразиться болячкой от матери. Высокому риску в период беременности и после родов подвергается и сама женщина.
Поэтому в третьем триместре (обычно, на 30-ой неделе) мазок на флору при беременности берут повторно.
Если же беременная женщина испытывает дискомфорт и боль в области половых органов (жжение, зуд, отечность, покраснение), наблюдает «подозрительные» влагалищные выделения или повышение температуры, а также испытывает неприятные ощущения внизу живота, то мазок на флору при беременности необходимо срочно сдать внепланово.
Как проводится анализ?
Если вы знаете (а теперь знаете) о том, что гинеколог будет брать у вас мазок на флору, то должны подготовиться к анализу. Сделать это очень просто: нужно лишь воздержаться от секса в течение двух суток перед сдачей мазка и не применять в это время никаких средств в этой области: свечей, таблеток, мазей, кремов, щелочных моющих средств (очень пенящихся гелей для мытья).
Также учтите, что лучше воздержаться от мочеиспускания за 2 часа до взятия мазка, но при полном мочевом пузыре идти на осмотр к гинекологу тоже не стоит.
Во время осмотра врач снимет соскоб влагалищной слизи при помощи стерильной палочки (ложечки Фолькмана) и нанесет ее на так называемое предметное стекло. Затем в лаборатории после полного высыхания секрета его покроют специальными красителями и изучат под микроскопом. Такая процедура позволяет увидеть флору вашего влагалища и оценить степень его чистоты.
Насколько нормальной является ваша микрофлора, микробиологи делают выводы, указывая состояние биоценоза или «степень чистоты влагалища» – от первой до четвертой.
Первая говорит о практически идеальной влагалищной среде, в которой, как и положено, живут полезные лактобактерии. Такой анализ обнаружит в мазке только палочки, клетки эпителия в небольшом количестве и, возможно, единичные лейкоциты.
При второй степени обнаруживаются некоторые грамотрицательные (условно патогенные) бактерии в небольших количествах. При третьей степени болезнетворные бактерии преобладают над естественными кисломолочными. А при четвертой степени флора влагалища состоит только из патогенных микроорганизмов и большого количества лейкоцитов – воспалительный процесс в разгаре.
По мере перехода от первой к четвертой степени чистоты влагалища изменяется его среда – от кислой к щелочной. Это говорит о снижении количества благотворных лактобактерий.
Пусть вас не смущает обнаружение в мазке единичных лейкоцитов: в норме они присутствуют в слизи в небольшом количестве (до 15 лейкоцитов в поле зрения, либо же до 10 – во влагалищной слизи и до 30 – в шеечной).Поводом для беспокойства должно стать повышение их уровня, поскольку лейкоциты всегда устремляются в очаг поражения для борьбы с инфекцией.
То есть возрастание количества лейкоцитов в мазке на флору при беременности говорит о течении воспалительного процесса.
Еще одно подтверждение этому – наличие большого количества плоского эпителия, поскольку при инфекциях клетки отмирают быстрее обычного.
Также об инфицировании скажут так называемые «ключевые клетки», которые образовываются при развитии ЗППП.
Нити мицелия в мазке говорят о развитии молочницы. Но окончательный диагноз гинеколог поставит вам только после получения результатов дополнительного исследования – посева.
Дальнейшая тактика
Если мазок на флору при беременности обнаружил патогенные микроорганизмы, их придется истреблять, причем не исключено, что при помощи антибиотиков. В таком случае врач направит вас на дополнительные исследования – посев на определение чувствительности к антибактериальным препаратам.
Конечно, лечение не обязательно будет столь агрессивным – все зависит от вида заболевания и стадии его развития. Но все же пройти его следует в любом случае, поскольку риски при не вылеченных половых инфекциях во время беременности очень высоки.
Специально для beremennost.net — Елена Кичак
Источник: https://beremennost.net/mazok-na-floru-pri-beremennosti
Мазки при беременности
Автор статьи — Созинова А.В., практикующий врач акушер-гинеколог. Стаж по специальности с 2001 года.
В период беременности у женщины неоднократно берутся мазки на микрофлору урогенитального тракта, так как любой воспалительный процесс может сказаться на вынашивании плода.
Исследование микрофлоры урогенитального тракта проводится посредством изучения мазков, которые берутся из трех мест: цервикальный канал, слизистая влагалища и уретра.
Частота забора мазков
Согласно приказу Минздрава РФ от 17.01.14 г. мазки на микрофлору урогенитального тракта сдаются трижды:
- первый раз при постановке женщины на учет (как правило, в 1 триместре);
- второй раз перед уходом в декретный отпуск (в 30 недель);
- в третий раз перед родами, в конце 3 триместра (в 36 недель).
Дополнительное взятие мазков осуществляется по показаниям:
В некоторых случаях назначается ПЦР-диагностика по мазку для выявления инфекций, передающихся половым путем (хламидиоз, уреаплазмоз, цитомегаловирусная и прочие).
Цель исследования микрофлоры половых путей
Наружные половые органы, влагалище и шейка матки женщины являются родовыми путями, по которым проходит плод. В случае обнаружения в мазках воспалительного процесса возникает риск инфицирования ребенка во время родов, заселение кожи и кишечника патологической микрофлорой и развития кишечных, кожных и дыхательных заболеваний.
При неблагоприятных результатах мазка в 1-2 триместрах беременности высока вероятность инфицирования плодных оболочек и вод (патогенная микрофлора через цервикальный канал легко проникает в полость матки), поражения плаценты/хориона и внутриутробной инфекции плода. Вследствие чего беременность может закончиться спонтанным выкидышем, преждевременными родами или нарушится механизм образования вод (мало- и многоводие) и/или развитие плода (фетоплацентарная недостаточность и внутриутробная задержка развития).
Кроме того, патологическая микрофлора половых путей женщины оказывает влияние и на течение послеродового периода. Возрастает риск развития гнойно-септических осложнений после родов (начиная с нагноения швов промежности и заканчивая эндометритом и сепсисом). Также взятие контрольных анализов позволяет оценить эффективность проводимого лечения.
«Плохой» мазок в третьем триместре беременности опасен инфицированием плодных оболочек и преждевременным их разрывом, что ведет к преждевременным родам, а также к инфицированию плода. Кроме того, кольпит в последнем триместре беременности разрыхляет родовые пути, они отекают и легко травмируются, что приводит в родах к многочисленным разрывам промежности, влагалища и шейки матки.
Кроме того, патологическая микрофлора половых путей женщины оказывает влияние и на течение послеродового периода. Возрастает риск развития гнойно-септических осложнений после родов (начиная с нагноения швов промежности и заканчивая эндометритом и сепсисом). Также взятие контрольных анализов позволяет оценить эффективность проводимого лечения.
Исследование мазков урогенитального тракта при беременности позволяет выявить:
Оценка и расшифровка результатов мазка
Показатели анализа мазка (во влагалище, шейке матки и уретре):
1. Лейкоциты.
Нормальное содержание лейкоцитов во влагалище не превышает 15 в поле зрения, в цервикальном канале до 30, а в мочеиспускательном канале не более 5.
Большое количество лейкоцитов – признак воспалительного процесса. Как правило, повышенное количество лейкоцитов в «беременном» мазке сопровождается одним из перечисленных выше заболеваний.
Терапия при этом направлена не на снижение уровня лейкоцитов, а на устранение причины его повышения.
2. Эпителий (плоский эпителий, образующий верхний слой слизистой).Количество эпителиальных клеток в половых путях и уретре не должно быть выше 5-10 в поле зрения. Большое количество эпителия свидетельствует о воспалении. Лечение проводится также в направлении устранения причины увеличения эпителиальных клеток.
3. Бактерии (преимущественно палочки).
- В норме в мазке содержатся Гр(+) – грамположительные бактерии, 90% которых составляют молочнокислые бактерии или палочки Додерлейна.
- Гр(-) – бактерии говорят о патологии.
- Лактобактерии содержатся только во влагалище, в уретре и цервикальном канале они отсутствуют.
4. Слизь.
Умеренное количество слизи в шейке матки и во влагалище, отсутствие слизи в уретре – признак нормального мазка. При определении слизи в мочеиспускательном канале или наличия ее большого количества в половых путях подозревают воспаление.
5. Кокки.
Допускается незначительное количество кокков во влагалище (стрептококки, стафилококки, энтерококки), увеличение их содержания в половых путях говорит о неспецифическом вагините. Обнаружение гонококков в мазках – признак гонореи.
6. Ключевые клетки.
Ключевые клетки представляют собой скопление патогенных и условно- патогенных микроорганизмов (гарднереллы, мобилинкус, облигатно-анаэробных бактерий) на слущенных клетках плоского эпителия. Обнаружение ключевых клеток говорит о бактериальном вагинозе, поэтому в норме их быть не должно.
7. Дрожжеподобные грибы (рода Кандида).
Допускается незначительное количество дрожжеподобных грибов во влагалище в норме, в уретре и цервикальном канале они отсутствуют. При большом содержании грибов во влагалище ставится диагноз кандидозный кольпит (молочница).
8. Трихомонады.
В норме трихомонады отсутствуют в мазках из влагалища, шейки матки и уретры. Обнаружение трихомонад свидетельствует о трихомониазе.
Лечение во время беременности
При патологических результатах мазков назначается лечение. Во время беременности предпочтение отдается местной терапии, что снижает вероятность негативного воздействия лекарственных средств на плод.
Лечение зависит от выделенного возбудителя и протекает в 2 этапа.
Первый этап – назначение этиотропной терапии (направленной на устранение причины «нехорошего» мазка), второй этап – восстановление нормальной микрофлоры влагалища.
При выявлении в мазке трихомонад в первом триместре назначаются спринцевания раствором фурациллина, перманганата калия или отварами лекарственных трав, а начиная со второго триместра – интравагинальное введение свечей с метронидазолом (тержинан, клион-Д). Пероральный прием препаратов метронидазола разрешается в 3 триместре (трихопол, орнидазол).
Бактериальный вагиноз при беременности на ранних сроках лечат тампонами с клиндамицином, во втором триместре назначаются свечи с метронидазолом, а в третьем системное лечение препаратами метронидазола (тержинан, тинидазол).
При выявлении гонореи показано лечение антибиотиками цефалоспоринового ряда (цефиксим, цефтриаксон).
Терапия молочницы включает введение свечей с противогрибковой активностью (Гино-Певарил, клотримазол, пимафуцин). В поздних сроках назначаются таблетки флуконазола.Второй этап лечения «плохих» мазков включает назначение пробиотиков интравагинально (свечи и тампоны с бифидумбактерином, лактобактерином, апилак, бифидин). Продолжительность лечения составляет 10-14 дней.
Некоторые исследования при беременности
Источник: https://www.diagnos.ru/procedures/analysis/mazok-berem
Мазок на флору
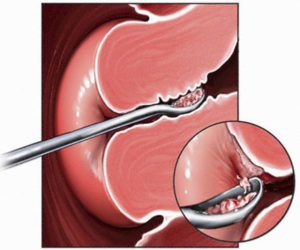
Половые пути женщины находятся в постоянном взаимодействии с окружающей средой, поэтому необходима надёжная защита от их инфицирования вирусами и бактериями. Многие микроорганизмы, попадающие на слизистые оболочки урогенитального тракта, изгоняются током слизи, мочи, активностью мукоцилиарного эпителия, то есть являются транзиторными.
информацияТолько те микробные клетки, которые способны прикрепиться на поверхность эпителия и в этих условиях размножаться, составляют микрофлору мочеполовой системы женщины.
Механизмы поддержания нормальной микрофлоры:
- Разобщение влагалища и внешней среды за счёт физиологического гипертонуса мышц промежности, суживающих вульварное кольцо, соприкосновения больших и малых половых губ;
- Разграничение верхнего и нижнего отделов влагалища, что значительно ограничивает распространение инфекции;
- Гормонозависимые циклические изменения эпителия.
- Гормональные механизмы. Под действием эстрогена и прогестерона происходит пролиферация многослойного плоского эпителия, синтез в нём гликогена, образование слизистого секрета в канале шейки матки. Слизь богата углеводами, которые связывают рецепторы бактерий, препятствуя их прикреплению к клеткам эпителия. В слизи содержится лизоцим, лактоферрин, дефенсины – вещества, обладающие широким спектром антимикробной активности.
- Иммунные механизмы представлены компонентами комплемента, лизоцимом и секреторным иммуноглобулином А (Ig A).
- Симбиоз – взаимовыгодное сосуществование микроорганизмов и организма женщины. При этом бактерии нормальной микрофлоры создают в половых путях колонизационную защиту от патогенных микроорганизмов, получая при этом питательные вещества и помощь со стороны макроорганизма в борьбе с конкурентной флорой.
Что происходит с микрофлорой влагалища при беременности
Во время беременности под действием гормональных изменений происходит увеличение клеток влагалищного эпителия и накопления в них гликогена. А гликоген является основным субстратом для выработки молочной кислоты лактобактериями. Благодаря этому поддерживается кислая среда во влагалище (pH 3.8 – 4.
5), необходимая для роста оптимальной и подавления патогенной микрофлоры. По мере увеличения срока беременности у здоровых женщин происходит десятикратное увеличение выделения лактобактерий и снижение уровня колонизации бактериями шейки матки по сравнению с небеременными.
Это необходимо для защиты ребёнка от патогенных микроорганизмов во время его прохождения по родовым путям матери.
Во влагалище женщины содержится очень большое количество бактерий – 108 – 109 бактериальных тел на 1 грамм жидкости, 5 – 12 различных видов микроорганизмов. Основной представителей нормальной микрофлоры – палочка Дедерлейна.
Они составляю 95 – 98% от общего числа микроорганизмов. Это собирательное понятие и в нём представлено 4 вида лактобактерий – Lactobacillus acidophilus, L. casei, L. Fermentum, L. Cellobiosus.
Это прямые или изогнутые палочки, расположенные по одиночке или цепочкой, как правило, не подвижные.
Лактобактерии способны продуцировать перекись водорода, создавать во влагалище кислую среду, способствуя высокой концентрации молочной кислоты, конкурировать с другими микробами за прилипание к эпителиальным клеткам влагалища, а также стимулировать иммунную систему женщины.
Помимо палочек Дедерлейна во влагалище определяются бифидобактерии, непатогенные каринебактерии, коагулазонегативные стафилококки,превотеллы и бактероиды.
Дрожжеподобные грибы рода Candida также могут быть обнаружены в мазке здоровой женщины, если их количество не велико и отсутствуют признаки воспаления.
важноОднако, при определённых факторах (снижении иммунитета, приёме антибиотиков, стрессе), происходит снижение количества лактобактерий и усиленная колонизация освободившегося эпителия грибками. Тогда появляются характерные творожистые выделения, жжение и зуд. Это патологическое состояние называется вагинальные кандидоз.
Сроки взятия мазка при беременности
При нормально протекающей беременности мазок для бактериологического исследования берётся при постановке женщины на учёт, в 30 недель и перед родами.
Однако, если в анамнезе были самопроизвольные выкидыши, угроза прерывания беременности, многоводие, внутриутробное инфицирование плода, хориоамнионит, то исследования проводятся в динамике по усмотрению врача и применяются дополнительные методы диагностики для верификации возбудителя.
Мазок берётся при обычном гинекологическом осмотре на кресле, забор материала производят стерильным или одноразовым инструментом из уретры (мочеиспускательного канала), боковой стенки влагалища и шейки матки, а затем намазывается на промаркированное предметное стекло и направляется в лабораторию.
Оценивается количество, цвет и запах слизистых выделений, и состояние стенок влагалища и шейки матки. В лаборатории мазок окрашивают по Грамму и изучают его микробный состав, наличие эритроцитов, лейкоцитов и ключевых клеток (эпителиальные клетки облепленные бактериями).Различают следующие степени чистоты влагалища:
- Первая степень частоты (нормоценоз) характеризуется кислой реакцией среды, большим количеством палочек Дедерлейна, незначительным содержанием факультативной флоры. Эритроциты и лейкоциты единичны в поле зрения.
- Вторая степень (промежуточный тип мазка). Реакция среды кислая, количество лактобацил преобладает над другими микробными клетками, количество лейкоцитов увеличивается до 15 в поле зрения (во время беременности допускается до 20 при отсутствии признаков воспаления).
- Третья степень (дисбиоз) наблюдается при бактериальном вагинозе. Лактобактерии почти отсутствуют, в мазке большое количество грамположительных кокков, грамотрицательных палочек, облигатно-анаэробных бактерий.
- Четвёртая степень (вагинит). Лактобактерии отсутствуют, щелочная реакция среды, большое количество эритроцитов и лейкоцитов, присутствуют ключевые клетки и патогенные микроорганизмы.
Дополнительно В норме должен быть первый или второй тип мазка.
За 1 – 2 дня до взятия мазка не рекомендуется половой контакт, необходимо исключить спринцевание, применение вагинальных свечей и таблеток, а также местных дезинфицирующих средств. В день похода к врачу, гигиена половых органов проводится без использования мыла.
Нормальные показатели мазка
Таблица: нормальные показатели мазка
| Показатель | Влагалище | Шейка матки | уретра |
| Плоский эпителий | 5 – 10 | 5 –10 | 5 – 10 |
| лейкоциты | 0 – 15 | 0 – 30 | 0 – 5 |
| Микрофлора | Большое количество грамположительных лактобактерий | Не определяется | Не определяется |
| слизь | Умеренное количество | Умеренное количество | Отсутствует |
| Гонококки | Отсутствуют | Отсутствуют | Отсутствуют |
| Трихомонады | Отсутствуют | Отсутствуют | Отсутствуют |
| Дрожжи | В небольшом количестве | Отсутствуют | Отсутствуют |
| Ключевые клетки | Отсутствуют | Отсутствуют | Отсутствуют |
Отклонения от нормы
Отсутствие в мазке плоского эпителия указывает на снижение эстрогенной насыщенности организма, а увеличение его содержания наблюдается при сильном воспалении.
Информация Увеличение количества лейкоцитов всегда указывает на воспалительный процесс.
Гонококки, трихомонады, дрожжеподобные грибки (в концентрации более 104 КОЕ/мл) и ключевые клетки наблюдаются при соответствующем заболевании.
Обильное выделение слизи также указывает на воспаление.
При любых отклонениях от нормальных показателей проводят дополнительные исследования. Проводят бактериологическое исследование влагалищного отделяемого для уточнения возбудителя и определения устойчивости к антибиотикам. Необходимо провести анализ на ИППП (инфекции передаваемые половым путём). И по результатам анализов назначается соответствующее лечение.
Во время беременности предпочтение отдаётся местным средствам (свечи, кремы) не содержащим антибиотики, но, при необходимости системной терапии возможен приём антибактериальных препаратов начиная со второго триместра беременности. Некоторые инфекции могут протекать скрыто, но они представляют опасность для нормального развития плода, поэтому при планировании беременности всем женщинам рекомендуется сдавать анализ на инфекции передаваемые половым путём.
Источник: https://baby-calendar.ru/obsledovaniya/mazok-na-floru/
Мазок на флору перед родами – нормы и отклонения
статьи:
При посещении гинеколога каждая женщина сдает мазок на исследование микрофлоры во влагалище. Этот анализ дает возможность диагностировать воспаление и инфекционные заболевания в половых органах.
Мазок с влагалища берут при подозрении на наличие гинекологических заболеваний, прохождении планового медосмотра или оформлении медицинской книжки при трудоустройстве, а также во время планирования беременности и вынашивания ребенка. Во время беременности мазок берется несколько раз вплоть до родов.
Поэтому знать нормальные показатели мазка и его отклонения должна каждая представительница слабого пола. О том, какие показатели мазка считаются нормальными перед родами, расскажет данная статья.
Как берут мазок с влагалища?
Для взятия мазка на исследование женщина не должна проходить специальную подготовку. Если утром предстоит процедура сдачи мазка, то женщине достаточно вечером подмыться.
Однако спринцевать влагалище не рекомендуется, так как это частично вымывает микрофлору и искажает результаты исследования. Выбирать время для сдачи мазка необходимо вне менструации, так во время месячных забор биоматериала затруднен.
Гинеколог берет мазок до того, как проводит влагалищный осмотр. Забор биоматерила происходит с помощью специального шпателя либо ватного тампона. Само собой разумеется, шпатель или ватный тампон должен быть стерильным.
Если необходимо провести исследование бак посева с шейки матки, то понадобятся щеточка и специальные зеркала. В этом случае врачу необходимо быть особо аккуратным, так как, извлекая щеточку, нельзя ею дотрагиваться до влагалищных стенок.
Процесс исследования мазка
Когда биоматериал собран, его помещают в пробирку, в которой содержится питательная среда для бак посева. Также мазок может наноситься на предметное стекло для проведения исследования (бактериоскопии). Суть процедуры исследования состоит в том, что забранную жидкость наносят на два предметных стекла.
Когда жидкость полностью высыхает, то одно стекло окрашивается метиленовым синим, а второе – по Граму. Это позволяет определить наличие большего спектра микроорганизмов разных видов. По мере надобности анализ может проводить с помощью ПЦР или определяется чувствительность на разные антибиотики.
В некоторых случаях назначается повторный забор биоматериала и его исследование. Это проводится, если результаты исследования не соответствуют клинической картине заболевания или врач ставит их под сомнение. Повторное исследование мазка проводится в другое время относительно менструального цикла.
Благодаря этому исключается влияние менструации на результаты исследования и делает их максимально точными.
У беременных исследование мазка проводится довольно часто, начиная с момента зачатия и вплоть до того рождения ребенка.
Такие анализы биоматериала из влагалища позволяют врачу исключить негативное влияние на плод.
Нормальные показатели микрофлоры влагалища
Женские половые пути постоянно взаимодействуют с внешней средой. Поэтому они нуждаются в надежной защите от попадания инфекции и вредных микроорганизмов. Некоторые из них выводятся оттоком мочи и слизи, такие микроорганизмы называются транзиторными.
Микроорганизмы, которые могут прикрепиться к стенкам влагалища и размножаться в таких условиях, составляют микрофлору женщины. В женских половых каналах находится большое количество микроорганизмов разных классов. Стоит отметить, они не только соседствуют, но и постоянно взаимодействуют друг с другом, при этом образуя единую систему.
В процессе жизнедеятельности микроорганизмы конкурируют между собой, также между ними могут быть нейтральными, синергическими отношения или взаимоотношения по типу комменсализма. Если из микрофлоры выпадает один из видов организмов или появляется новый тип микроорганизмов, то это приводит к тому, что работа всей системы нарушается, и возникают патологические процессы.
Женские половые пути содержат 0,1-10 млн микроорганизмов на 1 мл влагалищной жидкости. Более 90% всех микроорганизмов составляют факультативные лактобациллы. Во время беременности или перед месячными их количество существенно возрастает. В период климакса их процентное соотношение существенно снижается.
У девочек влагалищная микрофлора не сформирована до конца, поэтому количество факультативных лактобацилл не высокое. Это связано с работой эстрогенов, которые повышают уровень гликогена на стенках половых каналов. Гликоген является незаменимым продуктом питания для лактобацилл.
Лактобактерии перерабатывают гликоген на молочную кислоту, которая поддерживает уровень кислоты внутри влагалища. Если уровень кислоты падает, то снижается защита женских половых путей. 10 процентов микрофлоры составляют бифидобактерии, бактероиды, эпидермальный стафилококк, грибки родов кандида и микоплазма, коринебактерии и др.
Количество анаэробных микроорганизмов должны быть в 10 раз меньше, чем аэробных.
Помимо полезных лактобацилл в микрофлоре влагалища присутствуют условно-патогенные микроорганизмы и сапрофиты. Если их количество находится в пределах нормы, то это не приносит женщине вреда. Однако при увеличении их количественного соотношения начинаются проблемы с женским здоровьем.
Влагалищная микрофлора во время беременности
В период вынашивания ребенка количество эпителия во влагалище возрастает, что приводит к накоплению гликогена. Это в свою очередь увеличивает уровень молочной кислоты. За месяцы беременности количество лактобактерий возрастает примерно в 10 раз. Это обеспечивает надежную защиту малыша от негативного воздействия патогенных микроорганизмов во время его рождения.
Микрофлора беременной женщины содержит 108 – 109 бактерий на 1 мл влагалищной жидкости, также в ней присутствует до 12 видов различных микроорганизмов. Преобладающее количество всех микроорганизмов составляют палочки Дедерлейна (до 95% всех микроорганизмов), которые представляют собой прямые либо согнутые палочки, которые соединены в цепочку или расположены сами по себе.
Также в мазке беременной должны присутствовать коагулазонегативные стафилококки, бифидобактерии, превотеллы, дрожжеподобные грибки, которые должны быть в небольшом количестве. Если создаются благоприятные условия для их размножения (снижается иммунная защита организма, длительные стрессовые ситуации и др.
), то возникает молочница, которая характеризуется появлением творожистых выделений, чувством жжения и зуда.
Сроки проведения исследования мазка у беременных
Всех беременных женщин интересует вопрос, на какой неделе надо делать мазок перед родами? Если беременность протекает нормально, то влагалищная жидкость исследуется три раза: • при постановке на учет в женской консультации; • в срок 30 недель; • перед родами.
Но если есть угроза выкидыша, наблюдаются многоводие, внутриутробное развитие инфекции и другие патологические процессы, то частоту и сроки проведения исследования влагалищной жидкости определяет врач.
Оценка результатов мазка
Оценка результатов исследования осуществляется на основе бактериоскопии или проведенного бактериального посева. Современная медицина использует и первый, и второй метод исследования мазка беременной женщины.
Однако стоит знать, что бак посев позволяет получить максимально точные результаты, а бактериоскопия дает анализ в минимально краткие сроки. Учитывая эти нюансы, гинекологи изначально рассматривают результаты исследования влагалищной жидкости под микроскопом.
Когда готовы результаты бак посева (зачастую это занимает 7-10 дней) его сравнивают с микроскопией и по мере надобности вносят корректировку в поставленный диагноз и терапию.
При расшифровке результатов исследования полученные показатели микрофлоры сравниваются с нормой, после чего выявляется наличие патологических микроорганизмов, которых при нормальных условиях не должно быть.
Условные степени чистоты
Гинекологи различают следующие степени чистоты половых каналов беременной женщины, обусловленные обнаруженными микроорганизмами: 1. первая степень – микрофлору составляют только лактобактерии; 2. вторая степень – бактериоскопия выявила лактобациллы и некоторые сапрофиты, зачастую это диплококки; 3.
третья степень – содержание лактобацилл в микрофлоре очень низкое, а большую часть составляют разнообразные кокки, например, гонококки; 4. четвертая – лактобактерии практически отсутствуют, а микрофлору составляют патологические микроорганизмы.
При оценке анализа вагинальной жидкости учитывают не только данную классификацию, но и уровень pH в ней (в норме pH 3.8 – 4.5), а также количество лейкоцитов в мазке перед родами.
Проанализировав вышеперечисленное, гинекологи ставят один из диагнозов: • норма – у женщины первая степень чистоты половых путей; • бессимптомное носительство – количество выявленных в бак посеве патогенных микроорганизмов слегка превышает нормальные показатели.
Однако зачастую такой диагноз является предвестником серьезных проблем со здоровьем; • бактериальный вагиноз – в анализе мазка видно значительное отклонение количества сапрофитов от нормы; • вагинит – четвертая (в редких случаях третья) степень чистоты половых путей женщины.
Патологические изменения в составе микрофлоры
При низком содержании или отсутствии плоского эпителия увеличивается количество эстрогенов, что свидетельствует о воспалительном процессе в половых органах. Также на наличие воспаления указывает выросшее число лейкоцитов.Если количество трихомонад, гонококков, дрожжеподобных грибков превышает более 104 КОЕ/мл, то это является признаком развития того или иного заболевания.
Любое патологическое изменение в микрофлоре беременной требует срочного вмешательства лечащего врача, который назначит дополнительные обследования и лечение.
Причины, вызывающие патологические изменения в микрофлоре
Слаженность работы органов мочеполовой системы беременной женщины отображается в анализе мазка. При развитии патологических процессов показатели анализа влагалищной жидкости будут отличаться от нормы.
Чаще всего плохой мазок перед родами обусловлен следующими причинами: • снижение иммунной защиты организма; • недостаточное количество эстрогена; • сексуальные контакты на поздних сроках беременности.
Анализ мазка на флору представляет собой способ получения достоверной информации о состоянии здоровья будущей матери и ребенка. Он поможет выявить инфекцию в половых путях или убедиться в ее отсутствии. Также анализ вагинальной жидкости показывает патологические изменения в микробиоценозе.
Максимально достоверные результаты мазок дает при исследовании бак посева, но так как это длительный процесс, то предварительно проводится бактериоскопия данного биоматериала. Такое исследование позволяет получить предварительную оценку содержания микрофлоры.
Последние материалы раздела:
Неинвазивный пренатальный ДНК скрининг Уверенность в здоровье будущего малыша — залог спокойствия женщины во время беременности. Ряд тестов — УЗИ, лабораторные анализы не обладают высокой достоверностью. При подозрении на…
Отслойка плодного яйца на ранних сроках беременности
Отслойка плодного яйца (ретрохориальная или гравидарная гематома) – это состояние, при котором сгустки крови скапливаются между стенкой матки и плодным яйцом, а точнее, его оболочкой…
Плодное яйцо
Во время первого УЗИ, которое назначают при задержке месячных, чтобы диагностировать маточную беременность, можно увидеть плодное яйцо. Именно после того, как врач увидит его на мониторе…
Источник: https://birth-info.ru/346/pregnancy-Mazok-na-floru-pered-rodami---normy-i-otkloneniya/