Кровопотеря в родах допустимая
Содержание
Кровотечение во время родов – к чему готовиться, если ты в группе риска?

Кровотечения могут осложнять течение родов, послеродового периода, приводить к тяжелой эндокринной патологии. Каждый год умирает 140 тысяч женщин от кровотечений во время родов.
Половина из них возникает на фоне гестоза, патологии жизненно важных органов. К смертельному исходу приводят недооценка степени тяжести состояния пациенток, недостаточное обследование, неадекватная и несвоевременная терапия.
Какие причины акушерских кровотечений, существует ли профилактика, какой должна быть терапия.
Что такое физиологическая кровопотеря
Большинство случаев патологической кровопотери возникает в послеродовом периоде, после отделения плаценты. Запрограммированный природой объем до 0,5% от массы тела женщины не превышает трехсот миллилитров.
От ста до ста пятидесяти из них расходуются на образование тромбов в плацентарной площадке после отделения последа. Двести миллилитров выделяются из половых путей.
Эту кровопотерю называют физиологической – предусмотренной природой без ущерба для здоровья.
Почему возникает
Акушерские кровотечения принято делить на те, которые начинаются с началом родовой деятельности, в последовом и раннем послеродовом периодах. Кровотечение в первом периоде родов и во втором может быть спровоцировано преждевременной отслойкой нормально расположенной плаценты. В третьем периоде причин гораздо больше.
После рождения плода при нормальном течении родов происходит отделение плаценты и выделение последа. В это время появляется открытая плацентарная площадка, которая содержит до двухсот спиральных артерий. Конечные отделы этих сосудов не имеют мышечной оболочки, кровопотеря предотвращается только благодаря маточным сокращениям и активации системы гемостаза. Происходит следующее:
- После изгнания плода матка значительно уменьшается в размерах.
- Происходит мощное сокращение и укорочение мышечных волокон, которые втягивают за собой спиральные артерии, сжимая их силой сокращений миометрия.
- Одновременно совершается сжатие, скручивание и перегибание вен, интенсивное образование кровяных сгустков.
В зоне плацентарной площадки (место бывшего прикрепления плаценты) у здоровых женщин процессы свертывания крови ускоряются в десять раз по сравнению со временем тромбообразования в сосудистом русле.
При нормальном течении послеродового периода первым происходит сокращение матки, которое запускает механизм тромбирования, для которого необходимо уменьшение просвета сосудов, снижение давления крови.
Для окончательного образования тромба нужно около двух часов, что объясняет время наблюдения ввиду опасности возникновения описываемого осложнения. Следовательно, причинами кровотечений при родах могут быть:
- состояния, нарушающие сократительную способность миометрия;
- патология системы свертывания крови;
- травмы родовых путей;
- преждевременная отслойка плаценты, нарушение процессов ее отделения и выделения.
Кровотечения могут начинаться после рождения плода при снижении тонуса миометрия, аномалиях расположения плаценты, нарушении ее прикрепления и неполном отделении от стенок в третьем периоде родов. Вероятность возникновения патологии выше при развитии следующих осложнений:
- аномалии родовой деятельности;
- неадекватное использование утеротоников;
- грубое ведение третьего периода.
В группу риска входят женщины с перенесенными гинекологическими заболеваниями, операциями на половых органах, абортами, инфантилизмом. В последовом периоде из-за патологий плаценты может нарушиться сила сокращений миометрия, а операция по ручному отделению плаценты нарушает процесс тромбообразования в плацентарной площадке.
Дополнительными провоцирующими факторами являются нарушение целостности родовых путей. В первые часы после родов кровотечение могут спровоцировать низкое содержание фибриногена в крови, атония и гипотония матки, задержка частей плацентарной ткани, плодных оболочек.
Как проявляется
Кровотечение является наиболее тяжелым осложнением родов. Кровопотеря 400-500 миллилитров является патологической, а один литр – массивной. Патология сопровождает аномалии прикрепления плаценты, задержку отделившейся плаценты, разрыв мягких тканей половых путей.
Преждевременная отслойка нормально расположенной плаценты
Беременность, первый и второй периоды родов (до рождения плода), могут осложниться преждевременной отслойкой нормально расположенной плаценты. Эта патология сопровождается внутренним и наружным кровотечением, имеет высокую летальность. Основной причиной материнской смертности в такой ситуации является геморрагический шок.
Предрасполагающими факторами могут быть:
- стремительное отхождение околоплодных вод при многоводии;
- превышение необходимой стимуляции окситоцином;
- наличие короткой пуповины;
- запоздалый разрыв плодного пузыря;
- амниоцентез;
- наружные акушерские повороты.
Проявляется следующими симптомами:
- резкая боль в области живота;
- кровотечение;
- острая гипоксия плода;
- повышение тонуса миометрия.
Величина кровопотери зависит от степени отслойки, которая может быть полной, краевой, частичной. Наружное кровотечение происходит при краевой отслойке плаценты, его можно оценить – в этом случае выделяется алая кровь со сгустками.
Наиболее опасна центральная отслойка плаценты, при которой кровь не выходит наружу, пропитывает стенку органа. В этой ситуации кровопотерю трудно оценить. При выраженной клинической картине заболевания в начале родов, проводят кесарево сечение. Появление симптомов во втором периоде при высоко расположенной предлежащей части плода также является показанием для кесарева сечения.
При низком расположении головки роды заканчивают наложением акушерских щипцов при головном предлежании, экстракцией плода за тазовый конец при тазовом. На тактику ведения женщины при недоношенной беременности оказывают влияние срок беременности, осложнения при преждевременных родах.
Травмы родовых путей
При разрыве мягких тканей происходит кровотечение на фоне хорошего сокращения миометрия, рождения последа, который не имеет повреждений. Осмотр родовых путей с помощью широких влагалищных зеркал является методом первичной диагностики в этой ситуации. Поврежденные шейку матки, влагалище ушивают отдельными рассасывающимися швами, обрабатывают антисептиком, восстанавливают кровопотерю.Аномалии прикрепления плаценты
Среди данной патологии различают плотное прикрепление плаценты и приращение. Оно может быть полным и частичным, возникает после перенесенных воспалительных процессов матки, самопроизвольных абортов, при наличии рубцовых изменений органа.
Эти состояния проявляются умеренным или профузным кровотечением в третьем периоде родов, с одновременным отсутствием признаков отделения плаценты при наличии маточных сокращений достаточной силы. Такая симптоматика является показанием для проведения ручного отделения плаценты и выделения последа под внутривенной анестезией.
Имеющее место истинное приращение плаценты делает невозможными попытки ее отделения от стенок матки, так как они являются одним целым – ворсины хориона прорастают в миометрий. В этих случаях проводят лапаротомию с экстирпацией или надвлагалищной ампутацией органа.
Задержка плаценты
Причиной чрезмерной кровопотери в 3 периоде родов может стать неполное отделение плаценты при дискоординации маточных сокращений, ее ущемление. Чаще всего она задерживается в маточных углах, в нижнем сегменте.
В этом случае контуры органа напоминают песочные часы, кровь выделяется толчками, приостанавливаясь на короткое время.
Опасность представляет задержка крови в маточной полости, которая не позволяет адекватно учесть кровопотерю, а значит – оценить ее степень, возместить.
Провоцирующие факторы:
- форсирование самостоятельного отделения плаценты;
- грубый контроль над отделением последа;
- несвоевременный массаж матки;
- необоснованное применение высоких доз утеротоников.
При преждевременном сжимании матки происходит нарушение естественного процесса – формирование позадиплацентарной гематомы, которая сама отслаивает детское место.
Высокие дозы препаратов, которые повышают маточный тонус, приводят к нарушению физиологического течения третьего периода. В связи с этим происходит дискоординация в деятельности миометрия, ущемление последа, задержка его в полости, кровотечение. К такой ситуации могут приводить недостаточность мышечного тонуса передней брюшной стенки, переполнение мочевого пузыря.
Тактика врача в этом случае будет зависеть от признаков отделения последа. Если они положительны:
- Опорожняют мочевой пузырь с помощью катетера.
- Проводят катетеризацию локтевой вены.
- Применяют приемы, направленные на рождение уже отделившегося последа.
- Восстанавливают объем циркулирующей крови.
Как правило, кровотечение после этих мер прекращается. При неполном отделении последа признаки отрицательны. Последовательность медицинских мероприятий пунктов 1,2,4 как при предыдущей ситуации, к ним добавлены:
- Введение утеротоников – 1 миллилитр Метилэргометрина или Окситоцина.
- Выполнение ручного отделения плаценты и выделения последа.
При начавшейся обильной кровопотере сразу приступают к ручному отделению и выделению последа. Проводят тщательное обследование стенок матки для выявления добавочных плацентарных долек, оболочек, нарушений целостности органа, удаляют сгустки. Манипуляция проводится под внутривенным обезболиванием, если во время родов не применялась эпидуральная анестезия.
Если проводимые меры остались неэффективны, решают вопрос о применении оперативного лечения. При разрывах матки развивается внутреннее кровотечение. Такое состояние является показанием для срочного проведения экстирпации или ампутации органа.
Проявления в раннем послеродовом периоде
Кровотечения в первые два часа после родов возникают в пяти процентах от всех случаев родов. Предрасполагающими факторами могут быть перенесенные воспалительные процессы на фоне беременности, эндометриты, аборты, невынашивание беременности в анамнезе, наличие рубца на матке. Основными причинами возникновения являются:
- задержка частей последа;
- нарушение сократительной способности миометрия;
- травмы родовых путей;
- нарушения свертывающей системы крови.
Подробнее о кровотечениях после родов читайте в нашем обзоре.
Задержка частей плаценты, плодных оболочек
Препятствует сокращению, пережатию маточных сосудов. Патология может возникать в связи с форсированием рождения плаценты акушерами, когда еще не произошло ее полное отделение, при истинном прикреплении одной или нескольких долек. Они остаются на стенке в то время, когда основная часть детского места рождается из половых путей.
Диагностируют патологию при осмотре последа, находя дефект в его дольках, оболочках. Наличие дефектов является показанием для обязательной ревизии полости матки, во время которой проводят поиск и отделение задержавшихся частей.
Гипотония и атония матки
Повреждение нервно-мышечного аппарата матки, нарушение регуляции сокращений мышечных волокон, нарушение питания, кислородное голодание клеток миометрия приводят к значительному снижению или полной потере (гипотония и атония, соответственно) тонуса матки. Гипотоническое кровотечение в родах является обратимым состоянием, первые проявления которого начинаются сразу после отделения последа, могут сочетаться с нарушением процессов его отделения.Большие размеры органа, дряблая консистенция, нечеткость контуров, обильные кровянистые выделения из родовых путей, которые сопровождаются дополнительным выделением крови и сгустков при наружном массаже матки являются симптомами гипотонии. Такое состояние прямое показание для ручного обследования полости, массажа на кулаке, введения утеротоников, инфузионной терапии. При неэффективности проводимых мероприятий и кровопотере 1 литр решают вопрос об удалении органа.
https://www.youtube.com/watch?v=IwaDK_uWeIQ
Существует два варианта развития патологического состояния – волнообразная и массивная потеря крови. При атонии матки кровотечение непрерывное, быстро приводит к геморрагическому шоку. При этом состоянии неотложная помощь оказывается с первых секунд, с одновременной подготовкой операционной. Состоит из нескольких этапов:
- Восстановление объема потерянной крови.
- Достижение адекватного уровня кислорода.
- Своевременное применение поддерживающей терапии – стероидных гормонов, сердечно-сосудистых препаратов.
- Коррекция биохимических, свертывающих, сосудистых нарушений.
Уровень организации работы роддома, четко отработанная схема действий персонала является основой успешной терапии. Профилактика кровотечения в родах предусматривает заблаговременное определение беременных женщин в соответствующую группу риска.
Эти меры дают возможность предвидеть тяжелое осложнение, подготовиться к нему заранее. С первыми схватками установить внутривенный катетер, определить основные показатели гемостаза, ввести Метилэргометрин при прорезывании головки плода, подготовить запас медикаментов. Все мероприятия проводятся на фоне внутривенного введения необходимых препаратов.
Протокол инфузионной терапии предусматривает введение Инфукола в количестве, равном объему потерянной крови. Кроме этого, используют кристаллоиды, свежезамороженную плазму, эритромассу.
Показаниями для введения эритроцитарной массы так же могут быть снижение уровня гемоглобина до 80 г/л гематокрита до 25%. Тромбоцитарную массу назначают при снижении уровня тромбоцитов до семидесяти. Объем восстановления кровопотери определяются ее величиной.
К профилактическим мерам относят борьбу с абортами, соблюдение протокола ведения женщин на этапе женских консультаций, в родах, послеродовом периоде. Грамотная оценка акушерской ситуации, профилактическое введение утеротоников, своевременное оперативное родоразрешение делают предотвратимыми кровотечения.
Тщательное наблюдение в первые два часа после родов, прикладывание льда на низ живота после выделения последа, периодический нежный наружный массаж матки, учет теряемой крови, оценка общего состояния женщины позволяют избежать осложнений.
Источник: https://ginekolog-i-ya.ru/krovotechenie-pri-rodah.html
Правильная оценка кровопотери в родах
Оценка кровопотери в родах производится точно так же, как и при любых других травмах. Нормальный объем акушерского кровотечения должен быть не более 200 мл, допустимая норма до 400 мл. Существует условное разделение всего течения родов на три разных по своему содержанию этапа.
Периодизация родов
Длительность каждого периода родовой деятельности зависит как от индивидуальных особенностей конкретной женщины, так и от положения плода. Нормальные роды протекают в такой последовательности:
- Раскрытие наружного зева матки приблизительно на 8 см, обычная скорость процесса около 2 см в час. Разрыв плодного пузыря.
- Раскрытие наружного зева матки полностью на 10 см, проход плода по родовым путям.
- Отслоение и выталкивание последа.
По своему влиянию на жизнедеятельность организма кровопотеря может быть компенсированной, то есть восполненной защитными механизмами в срочном порядке, и декомпенсированной, то есть невосполнимой на каком-то этапе. Определенная последовательность рефлекторных действий способствует экстренной защите самых важных органов и систем от кислородного голодания. При компенсированной кровопотере:
- сужаются венозные сосуды, что помогает поддержать артериальное давление;
- дыхание становится частым, быстрым и поверхностным, что обеспечивает вентиляцию легких;
- в крови происходит резкое увеличение количества эритроцитов, благодаря мгновенной реакции костного мозга;
- тканевая жидкость восполняет собой недостаток крови, кровь разжижается, что позволяет увеличить ее объем.
Эритроциты отвечают за транспортировку кислорода к тканям и органам, поэтому одновременная одышка и увеличение числа эритроцитов препятствуют кислородному голоданию мозга.
Несмотря на то, что в учебниках написано, что при потере 1000 мл крови должны наблюдаться все признаки декомпенсированной кровопотери, в некоторых клинических случаях у рожениц даже не падает артериальное давление.
Такие случаи свидетельствуют о том, что у женщин в экстремальной ситуации проявляется огромная физиологическая выносливость. Их венозные сосуды оказываются в состоянии быстро и сильно сужаться, чтобы обеспечивать нормальное артериальное давление.
Известны и другие случаи, когда геморрагический шок наступает уже при превышении объема в 400 мл, обычно это связано с личными особенностями пациентки, такими как заболевания сердечно-сосудистой системы.
При уменьшении объема крови более, чем на 500 мл, очень желательно обеспечить переливание. В том случае, если наблюдается снижение артериального давления, переливание строго обязательно. Если давление падает ниже 70 мм. рт.ст.
следует незамедлительно перейти к мерам первой помощи.
Причины кровопотери при родах
На каждом этапе родов возможно открытие кровотечения. Если планируются осложненные роды, медицинскому персоналу следует заранее подготовить все необходимое для переливания крови.
В абсолютном большинстве случаев кровотечение на первом этапе родов открывается при предлежании плаценты. Какие факторы провоцируют это нарушение:
- многократные роды;
- гормональные нарушения, сбои в работе эндокринной системы;
- травмированный эпителий матки;
- новообразования в органах малого таза.
От всех случаев слишком низкого расположения плаценты, 75% приходится на долю повторно рожающих пациенток. Другая возможная причина кровотечения — это нарушения в процессе отделения плаценты. При возникновении кровотечения от слишком раннего отделения плаценты существует опасность кислородного голодания плода, поскольку в кровеносной системе роженицы образуется недостаток кислорода.
В нормальных родах плацента выходит в третьей фазе вся полностью, оставив на месте себя небольшую рану, кровотечение из которой организм быстро прекращает путем спазма сосудов матки.
Если плацента отделяется только частично, открывается кровотечение, а оставшиеся кусочки плаценты препятствуют его остановке.
При полном врастании плаценты в эпителиальную и мышечную ткань матки кровотечение не открывается, потому что не происходит отделения ни одной части плаценты.Чтобы прояснить клиническую картину, акушер обследует внутреннюю поверхность матки с целью удаления плаценты вручную. Для этого оперативного вмешательства есть следующие показания:
- прошло уже более тридцати минут с момента рождения ребенка, а плацента так и не вышла;
- нет кровотечения;
- нет появления плаценты, несмотря на кровотечение.
Как только объем потерянной крови достигает 250 мл, врач приступает к операции под общим наркозом. На время операции пациентке ставится капельница с глюкозой и стимуляторами сокращения гладкой мускулатуры.
Если во время обследования было обнаружено плотное прикрепление, плацента легко изымается из полости матки. В случае приращения плаценты она не отделяется, и акушер производит удаление всей матки полностью.
Для профилактики осложнений на послеоперационный период назначаются антибиотики. Если объем потерянной крови превышал 500 мл проводится возместительная терапия.
Оценка кровопотери при разрыве матки
Очень серьезной травмой при родах является разрыв матки. По своему характеру разрыв может быть полным и не полным, иметь различную глубину и разветвленность. В редких случаях разрыв наступает во время беременности, даже до начала родовой деятельности.
Наибольшую угрозу для жизни матери и ребенка представляет полный разрыв с открывшимся в брюшную полость кровотечением. Это состояние требует неотложной реанимации и, как правило, приводит к гибели ребенка и удалению матки.
Какие категории женщин наиболее уязвимы к этой патологии:
- те, кто перенес любую хирургическую операцию, после которой остался рубец или шрам на матке, например, оперативный аборт, удаление новообразований;
- пациентки с узким тазом и те, кто вынашивает очень крупный плод;
- беременные с поперечным и косым положением плода;
- женщины, у которых нарушена координация родовой деятельности, каждая часть матки сокращается не согласованно с другими.
Симптомами разрыва матки является сильнейшая боль даже в промежутках между схватками, достигающая своего апогея в момент разрыва. Кровь заполняет брюшную полость, у плода прекращается сердцебиение.
Без срочного оперативного вмешательства объем потерянной крови за короткое время достигнет потенциально смертельного значения, более 2500 мл. Физиология беременности такова, что в последнем триместре и во время родов матка очень интенсивно снабжается кровью для обеспечения питания плода.
Именно это является причиной такого стремительного и объемного кровотечения при ее разрыве.
Родовспоможение при кровотечении
Маточное кровотечение более рассеянное, чем из поврежденного крупного сосуда, поэтому его сложнее остановить. У беременных женщин увеличен объем крови, но при этом может наблюдаться замедленное свертывание.
Если у роженицы существует вероятность осложненных родов, медицинскому персоналу важно подготовиться заранее как к реанимационным мероприятиям, так и к переливанию крови.
При начале кровотечения анестезиолог производит замещение крови при помощи свежезамороженной плазмы в одну вену и эритроцитарной массы в другую вену. Обязательно должен осуществляться непрерывный мониторинг артериального давления.
Для профилактики кислородного голодания накладывается маска с ингаляционным увлажненным кислородом. В большинстве случаев при переливании крови вводится общий наркоз, потому что клиническая практика показывает, что пациенты под наркозом легче переносят переливание. После устранения причины кровотечения женщина переводится в отделение реанимации, в палату интенсивной терапии.
Конкретные показатели оценки кровопотери при родах:
- от 250 до 500 мл — норма превышена, легкая кровопотеря;
- до 1000 мл — опасная;
- до 1500 мл — угрожающая жизни, массивная;
- до 3000 мл — смертельная, однако в некоторых случаях пациентку можно спасти;
- более 3000 мл — абсолютно смертельная, спасти пациентку не удается никакими мерами.
Для предотвращения летального исхода рекомендуется рожать в медицинском учреждении при помощи действительно компетентного акушера.
Источник: https://osostavekrovi.ru/stati/ocenka-krovopoteri-v-rodax.html
Кровотечение в родах

Родовой процесс – это всегда потеря крови, даже если все идет по плану. При умеренной кровопотере, организм сам с ней справляется. Но когда возникает патологическое кровотечение в родах, требуется вмешательство врача.
Допустимые нормы
Как правило, начинает течь в третьей фазе родоразрешения, когда происходит отслоение детского места. Обычно плацента прикреплена к задней стенке матки и после отрыва последа кровотечение во время родов. Но это не опасно, ведь вместе с изгнанием плаценты начинает сокращаться маточная мускулатура, что не дает развиваться аномально большой кровопотере.
Сколько крови теряет женщина при родах? При нормальном течении родовой деятельности – это приблизительно 250-300 мл. Допустимая кровопотеря в родах рассчитывается в соотношении с массой тела роженицы. Нормальные параметры составляют 0.5% от веса. Если процент потерянной крови, доходит до 1 от общей массы тела, оно считается массивным.
Угрожающие жизни кровотечения в родах составляют 30 мл на килограмм веса. В среднем, при обычном родоразрешении женщина теряет около 500 мл крови, что не опасно для ее самочувствия, ведь как известно в период вынашивания объем крови значительно увеличивается. Поэтому такая кровопотеря не ощущается.
Патологические состояния требуют немедленного устранения. Если было определено, что выделилась норма кровопотери в родах, никаких дополнительных мероприятий не нужно. Все пройдет без вмешательства извне. Сокращающиеся мышцы матки и холодная грелка на 2 часа, остановят потерю крови.
Физиологическая кровопотеря в родах возникает в третьем периоде, но патологические, могут проявиться и на начальных стадиях родоразрешения.
Чрезмерная потеря крови при родах, провоцирует большое количество изменений в функционировании всего организма: поражаются органы, ЦНС, дыхательная и эндокринная системы.
Вследствие массивного вытекания крови при родах, уменьшается объем, падает артериальное давление, после его развивается геморрагический шок, бывает летальный исход.Некоторые роженицы, находящиеся в группе риска. Наиболее подвержены опасности возникновения родового кровотечения, женщины с плохой свертываемостью, и те, кто принимает Гепарин.
Причины отклонений
Прежде, чем начать медикаментозное устранение кровотечения, важно понять, что является основанием для патологии. Это могут быть трудности с плацентой, раны на матке, родовых каналах. Зачастую причинами кровотечения при родах становится атония матки, (когда мускулатура органа теряет свою тонус, вследствие определенных обстоятельств) и снижение ее сократительной деятельности.
Место прикрепления. Сильное кровотечение вызывает ранняя отслойка детского места. Обычно это результат гестоза во время беременности. поздний токсикоз характеризуется резкими скачками давления, от этого сосуды в области прикрепления плаценты разрываются раньше, чем нужно и начинают кровить.
Основанием наличия крови в процессе родоразершения могут стать неправильные прикрепления плода. Это происходит, когда часть плаценты или она вся полностью слишком плотно прикрепилась к матке. Такое состояние провоцируют воспалительные заболевания в половой системе, оперативные предыдущие роды или хирургические вмешательства, а также врожденные аномалии развития детородного органа.
Послеродовая кровь может быть вызвана слишком длительным периодом изгнания последа или его части. Родовое осложнение является препятствием для полноценного сокращения матки. Основанием для проявления патологии считается слабая родовая деятельность, усталость или неправильное медицинское сопровождение родового процесса.
Атония матки – отсутствие сократительной деятельности матки в связи с ее перерастяжением или слишком зрелым возрастом роженицы. Такие виды кровопотери в родах немного отличаются от остальных. Они прерывистые, ведь собираются в матке или влагалище, а затем выходят наружу.
Создается впечатление, что все в порядке, а потом вдруг снова пошла кровь после родов. Спровоцировать патологию в состояние возраст матери старше 40 лет, наличие швов на матке от операций или кесарева сечения, осложненный период вынашивания, а также слишком стремительные роды.
Аномалии последового периода являются следствием неправильного его ведения. По сути, корректное сопровождение и рождение детского места считают профилактикой появления кровотечения.
Если плацента не рождается спустя полчаса после рождения младенца, ее извлекают вручную, далее проверяют маточные стенки на наличие остатков оболочек или последа. После исследуется сама плацента на целостность.
Проводить процедуру должен профессионал, чтобы не вызвать осложнение.
Первая помощь и лечение патологии
Если матка сильно кровит после родов, требуется вмешательство врача в период ее сокращения. Назначается специальная терапия, которая состоит из нескольких этапов.
Через сколько останавливается кровь после родов? На этот вопрос очень сложно ответь однозначно, ведь как только затихает кровотечение, начинают идти лохии (послеродовые выделения, способствующие выходу сгустков и слизи и других частиц после родоразрешения). Родовая кровь останавливается через сутки с момента появления малыша на свет.
Перед лечением требуется определить допустимо кровопотери в родах. Это делается при помощи вычисления соотношения массы тела к ушедшей крови.
Как рассчитать кровопотерю в родах:
- оценив анализ крови на гемоглобин;
- измерят общий объем выделенной жидкости и сопоставить его с весом роженицы;
- сделав исследование мочи на плотности.
Наиболее широко используется метод расчета допустимой потери при помощи сбора и вычисления объема вытекшей крови. Это способ самый быстрый, что крайне важно в такой ситуации.
Нормальная кровопотеря в родах составляет около полулитра при естественных родах и 1000 мл при кесаревом сечении. После определения общего объема потерянной крови, требуется оказать роженице первую помощь. Для этого рекомендуется постараться опорожнить мочевой пузырь специальным катетером, выполнить наружный массаж матки и приложить к животу холодную грелку.
Последующее лечение заключается во введении препаратов для повышения сократительной деятельности матки (эргометрин, окситоцин и др.).
Еще одним компонентом медикаментозной терапии является назначение кровоостанавливающих средств (транексамовая кислота), вливание плазмы, тромбоцитов.Пациентка нуждается во введении лекарств, способствующих быстрому свертыванию крови (новосэвэт). Кроме того, постоянно проводится ручное обследование матки.
Иногда лечение кровотечений заключается в хирургическом вмешательстве. Это может быть накладывание швов на шейку, перетягивание маточной артерии, клемирование, перевязка сосудов. В крайних случаях приходится удалять матку полностью. К таким методам прибегают крайне редко, ведь на данный момент существует много современных альтернативных техник борьбы с родовыми кровопотерями.
При своевременном определении наличия кровотечения, и быстром его устранении, влияние патологии на организм роженицы будет минимальным. Важно следовать рекомендациям врача и не заниматься самолечением. Тогда процесс восстановления не затянется.
Послеродовые кровотечения
Поздняя или вторичная потеря крови – это аномальное состояние, возникающее на участке от 2 суток до 1.5 месяца после рождения малыша.
Причинами аномалии считают нарушение сократительной деятельности детородного органа, разрывы, травмы мягких тканей половых органов, эндометрит. Сразу после рождения ребенка, матка изранена и кровоточащая.
Первые несколько дней, она активно сокращается и уменьшается. Этот процесс называю инволюцией матки.
Выявить наличие кровотечения крайне сложно, ведь у женщины идут лохии и она, не всегда обращает внимание на интенсивность и цвет выделений. Для кровотечений характерны обильность и алый окрас.
Диагностирую аномалию с помощью УЗИ, где видны размеры матки и наличие сгустков в ее полости.
Лечение заключается в механическом выскабливании стенок детородного органа. Далее назначается восстанавливающая терапия, которая состоит из сокращающих лекарственных средств, кровоостанавливающих и гемостатических препаратов. В некоторых ситуациях требуется переливание крови и плазмы, назначение антибиотиков.
Если сразу заметить патологию и быстро от нее избавиться, угрозы здоровью женщины не будет. Несвоевременное обращение к гинекологу уменьшает шансы скорого восстановления.
Кровотечение в родах – нормальное явление, если оно происходит в третьем периоде. Во всех остальных случаях – это дефектное состояние, которое требует вмешательства медиков. При правильном лечении и оказании адекватной первой помощи, угрозы жизни женщины не возникнет.
Репродуктивная функция также не пострадает, если пролечиться вовремя. Следует выполнять все предписания врача и, состояние постепенно стабилизируется. Поздние послеродовые кровотечения сложно выявить, ведь в этот период идут лохии.Когда женщина не обратила внимания на цвет и интенсивность выделений и пропустила аномалию, со временем может возникнуть геморрагический шок, а затем и смерть.
Поэтому нужно быть крайне внимательной к своему организму сразу после родов, чтобы своевременно устранить патологию.
Источник: https://rozhau.ru/process/krovotechenie-pri-rodah/
Допустимая кровопотеря в родах в зависимости от массы тела. horoshayaberemennost.ru

Очень важно не только распознать причины кровотечения , но и определить объем потерянной крови и реакцию больной на кровопотерю (компенсированная, декомпенсированная кровопотеря, геморрагический коллапс). Для определения объема кровопотери существует несколько способов, достоверность которых неодинакова.
Более точный метод определения кровопотери в родах — спектрофотометрический. Недостатком его является некоторая длительность — свыше 20 мин. Между тем быстрота определения объема потерянной крови имеет жизненное значение при массивной, острой кровопотере.
Состояние кровопотери представляет собой сложный комплекс патологических явлений, в развитии которых объем потерянной крови является не единственным, а лишь одним из важных патогенетических факторов.
При оценке кровопотери , как указано выше, надо учитывать не только ее размеры, но и компенсаторные особенности организма. Они выражаются в особенностях общего вида больной, ее реакциях, состоянии артериального давления, пульса, дыхания.
Имеет также большое значение тщательная оценка общего состояния роженицы к моменту родов и характера кровотечения (быстрота, объем).
Определение кровопотери во время родов
1.Обычно последовый период проводит медицинский работник, который принимал роды и подготовлен в соответствии с требованиями.
2. Фактическая кровопотеря в родах определяется с помощью объемно-весового метода и оценивается в последовый период (до рождения последа и с последом) и через 2 часа после родов.
Для выяснения кровопотери объемно-весовым методом под таз женщины подкладывают почковидный лоток с пометкой, которая соответствует физиологической кровопотере, и следят за его наполнением (или периодически выливают кровь в сосуд соответствующей вместимости).
1. Кровь из почковидного лотка слить в градуированный цилиндр.
2. Определить количество потерянной крови, учитывая, что 100 мл крови весят 120 г.
3. После окончания родов все пеленки и ватные шарики, пропитанные кровью взвесить на весах.4. Отнять от полученной величины вес сухих пеленок и перевязочного материала.
5. К полученной цифре добавить массу крови в мерном сосуде и получить величину кровопотери в родах.
6. Сопоставить массу потерянной крови и массу тела женщины, определить процент кровопотери.
7. Продезинфицировать использованное оборудование.
8. Сделать отметку в соответствующем медицинском документе.
Предлежание плаценты – неправильное прикрепление ее в матке, когда она расположена в области нижнего маточного сегмента, над внутренним зевом, частично или полностью перекрывая его и находится ниже предлежащей части плода, т. е. на пути его рождения.
1) центральное предлежание — внутренний зев полностью перекрыт плацентой;
2) боковое предлежание – часть плаценты предлежит в пределах внутреннего зева. Рядом с дольками при влагалищном исследовании определяются шероховатые плодные оболочки;
3) краевое — нижний край плаценты находится у края внутреннего зева, не заходя на него. В пределах зева только плодные оболочки;
4) низкое прикрепление — плацента имплантируется в нижнем сегменте, но ее край не доходит до внутреннего зева на 60–70 мм.
Различают также полное (центральное) и неполное предлежание (боковое, краевое).
Этиология и патогенез предлежания плаценты
Основная причина предлежания — дистрофические изменения слизистой матки.
1) воспалительные процессы матки, послеродовые септические заболевания;
2) большое число родов, абортов;
3) деформация полости матки, аномалии развития;
5) дисфункция яичников и коры надпочечников;
8) низкая протеолитическая активность плодного яйца.
1) первичная имплантация в области перешейка;
2) миграция плаценты из тела матки;
3) возникновение из placenta capsularis.
Симптоматология и клиническое течение предлежания плаценты
Ведущим симптомом предлежания плаценты является кровотечение.
В основе его лежит отслойка плаценты от стенок матки вследствие расположения в области нижнего сегмента в ходе беременности, а затем быстрого развертывания его во время родов; ворсинки предлежащей плаценты в силу ее недостаточной растяжимости теряют связь со стенками матки, вскрываются интервиллезные пространства.
В зависимости от вида предлежания плаценты кровотечение может возникнуть на протяжении беременности или вовремя родов. Так, при центральном (полном) предлежании кровотечение нередко начинается рано — во II триместре; при боковом и краевом (неполном) в III триместре или в родах.
Частота кровотечений возрастает в последние 2 недели беременности, когда в организме женщины происходит сложная и многообразная перестройка, направленная на развитие родового акта. Сила кровотечения при полном предлежании плаценты обычно значительнее, чем при частичном.
Первое кровотечение чаще начинается спонтанно, без всякой травмы, может быть умеренным или обильным, не сопровождается болью. Тяжесть состояния женщины в большинстве случаев определяется объемом наружной кровопотери.Иногда первое кровотечение столь интенсивно, что может сопровождаться смертельным исходом, а неоднократные повторные кровотечения, хотя и весьма опасны (приводят к анемизации беременной) по исходу могут быть более благоприятными.
Гипоксия плода также один из основных симптомов предлежания плаценты. Степень гипоксии зависит от многих факторов, ведущим из которых является площадь отслойки плаценты и ее темп.
При предлежании плаценты беременность и роды часто осложняются косым и поперечным положением плода, тазовым предлежанием, недонашиванием, слабостью родовой деятельности нарушением течения послеродового периода в связи с врастанием плаценты, гипо- и атоническими кровотечениями в раннем послеродовом периоде, эмболией околоплодными водами и тромбоэмболией, восходящей инфекцией.
В отличие от правильно расположенной плаценты предлежащая плацента находится в области внутреннего зева, куда восходящим путем неминуемо распространяется инфекция, для которой сгустки крови являются весьма благоприятной средой.
К тому же защитные силы организма значительно ослаблены предшествующими кровотечениями. Восхождению инфекции способствуют диагностические и терапевтические мероприятия, проводимые влагалищно.
Поэтому септические осложнения при предлежании плаценты возникают в несколько раз чаще по сравнению с беременными, у которых плацента расположена нормально.
Диагностика предлежания плаценты
2. объективное исследование (осмотр, акушерские приемы, аускультация и т. д.);
3. влагалищное исследование только для уточнения диагноза, при подготовленной операционной
* при закрытом зеве через своды определяется массивная, мягкая губчатая ткань;
* при раскрытии зева на 3 см. и более прощупывается губчатая ткань вместе с оболочками;
4. осмотр шейки матки в зеркалах для диф. диагностики;
5. УЗИ наиболее объективный и безопасный метод.
Тактика при выявлении предлежания в сроке свыше 24 недель:
ü полное клиническое обследование;
ü пролонгирование беременности до 36–37 недель в отделении патологии беременности.
При кровянистых выделениях, удовлетворительном состоянии женщины:
ü строгий постельный режим;
ü профилактика гипоксии, СДР плода;
Выбор метода родоразрешения зависит от:
1. объема кровопотери;
2. времени возникновения кровотечения;
3. состояния беременности и плода;
4. состояния родовых путей;
5. срока беременности;
6. формы предлежания и положения плода.
Роды через естественные родовые пути возможны при:
1) частичном предлежании;
2) незначительной кровопотере;
3) хорошей родовой деятельности;
4) хорошо прижатой головке;
5) при соответствии размеров.
1) вскрытие плодного пузыря при раскрытии шейки матки > или равном 4 см. (ранняя амниотония), если кровотечение продолжается, значит кесарево сечение;
2) усиление сократительной функции матки внутривенным введением утеротоников;
4) профилактика гипотонического кровотечения;
5) ручное отделение и выделение последа.
Течение беременности и родов при предлежании плаценты
Лечение беременных с предлежанием плаценты при сроке беременности свыше 24 недель осуществляется только в акушерских стационарах.
Несмотря на прекращение кровянистых выделений из половых путей беременные с предлежанием плаценты ни при каких условиях не подлежат выписке до родов.При выборе способа лечения следует руководствоваться прежде всего силой кровотечения, степенью малокровия больной, общим ее состоянием, видом предлежание плаценты, сроком беременности и состоянием плода.
Если кровотечение незначительное и начинается при недоношенной беременности, а состояние больной удовлетворительное то назначается: строгий постельный режим, препараты миолитического и спазмолитического действия, улучшающие координированный характер сократительной деятельности матки и более плавное постепенное растяжение нижнего ее сегмента; лечение анемии; препараты, улучшающие маточно-плацентарный кровоток и обменные процессы.
Для улучшения обменных процессов обязательно использование комплекса витаминов, эссенциале, липостабила. Целесообразно назначение теоникола, курантила, свечей с платифиллином. По показаниям применяется седативная терапия (настой травы пустырника, корень валерианы, седуксен), так же антигистаминные препараты (димедрол, пипольфен, супрастин).
Беременным с предлежанием плаценты слабительные противопоказаны. При необходимости назначают очистительную клизму.
Показаниями к кесареву сечению во время беременности являются:
а. повторяющиеся кровопотери, объем которых превышает 200 мл.;
б. сочетание небольших кровопотерь с анемией;
в. одномоментная кровопотеря 250 мл. и более и продолжающееся кровотечение.
В этих случаях операция производится по жизненным показаниям со стороны матери независимо от срока беременности и состояния плода.
Плановое кесарево сечение производят при полном предлежании плаценты на 38 й неделе беременности, не ожидая возможного кровотечения.
Показанием к плановому кесареву сечению может также служить частичное предлежание плаценты в сочетании с другой акушерской или соматической патологией.Во время родов показанием к абдоминальному родоразрешению является полное предлежание плаценты.
Показания при частичном предлежании плаценты для операции кесарево сечение в родах:
1) обильное кровотечение при малых степенях раскрытиях маточного зева;
2) наличие сопутствующей акушерской патологии.
Для предотвращения прогрессирования отслойки частично предлежащей плаценты в порядке подготовки к операции необходимо произвести амниотомию.
Расчет кровопотери в родах
Цель : Диагностическая — для оценки пределов допустимой кровопотери в родах. Показания : при поступлении беременной на дородовую госпитализацию и роды. Противопоказания: нет Требуются весы, Подготовить пациентку, снять теплую одежду и обувь.
1. Взвесить роженицу. 2. Выяснить, не относится ли женщина к группе риска на кровотечение. 3. Физиологическая кровопотеря составляет 0,3% от массы тела женщины. 4. Предельно допустимая кровопотеря составляет 0,5% от массы тела женщины, но не более 400 мл. 5.
Если женщина относится к группе риска на кровотечение, то для неё предельно допустимая кровопотеря равна физиологической, т.е. 0,3% от массы тела. Пример: Вес роженицы 80 кг (80.000 г). Составить пропорцию: 80.
000 – 100% Х — 0,5% Х — 0,3% Произвести расчёт: Х = 80000 х 0,5/100 Х= 80000х0,3/100 Х = 400 Х= 240 Предельно допустимая кровопотеря — 400мл. Физиологическая кровопотеря — 240мл
Последующий уход не требуется, возможных осложнений — нет.
Примечания: к группе риска на кровотечение относятся женщины с многоводием, крупным плодом, многоплодием, многорожавшие, предлежанием плаценты, с анемией, гипотонией, гипертензией, гестозом, миомой матки, инфантилизмом, дефицитом массы тела, заболеваниями свёртывающей системы крови.
Источники: http://www.devchatam.ru/obiemhttp://zdamsam.ru/a24155.htmlhttp://gabiya.ru/raschet-krovopoteri-v-rodah/
Рекомендуем прочесть: Как Правильно Набирать Вес При Беременности
Источник: https://horoshayaberemennost.ru/33-nedeli/dopustimaya-krovopoterya-v-rodah-v-zavisimosti-ot-massy-tela
Кровотечения в родах

О подготовке к зачатию, ведении беременности и послеродовом периоде я рассказываю на вебинарах:
Роды – самый долгожданный момент в жизни каждой женщины. Однако омрачить радость встречи с малышом могут осложнения. Среди них следует особо выделить послеродовые кровотечения, частота возникновения которых составляет 2-8% от общего количества родов. Почему роды осложняются кровотечением и как это предотвратить, я расскажу в данной статье.
Кровопотеря в родах: норма и отклонения
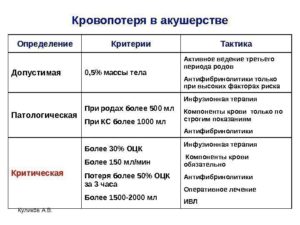
Физиологически допустимой считается кровопотеря в родах до 0,5% от массы тела (250—300 мл). Более значимая кровопотеря является отклонением от нормы, свыше 1% расценивается как массивная.
Угрозу для жизни роженицы представляет критическая потеря крови равная 30 мл на 1 кг массы тела.
Кровотечение может возникнуть в первом (подготовка родовых путей), втором (непосредственно роды), третьем (рождение последа – детского места) периодах родов и в послеродовом периоде.
Кровотечение в родах может возникнуть у пациенток с нарушением свертываемости крови, например, при болезни Виллебранда, синдром диссеминированного внутрисосудистого свертывания (ДВС), а также на фоне использования гепарина. Однако известны и другие, более частые, причины кровотечений. О них я расскажу далее.
Кровотечения в родах и неправильное прикрепление плаценты
Возникновению кровотечения во время родов часто способствуют нарушения отделения плаценты:
- частичное плотное прикрепление плаценты (placenta adhaerens partialis); при этом не все, а лишь отдельные доли имеют патологический характер прикрепления;
- полное плотное прикрепление плаценты (placenta adhaerens totalis) — по всей площади плацентарной площадки;
- врастание ворсин хориона (placenta increta); они проникают в миометрий (мышечный слой матки) и нарушают его структуру;
- прорастание (placenta percreta) ворсин в миометрий на значительную глубину, вплоть до брюшины, покрывающей матку.
К неправильному прикреплению плаценты приводят изменения строения матки в результате некоторых вмешательств и заболеваний. Вот основные из них:
- воспалительные процессы матки;
- оперативные вмешательства (ручное отделение плаценты в предыдущих родах, кесарево сечение, консервативная миомэктомия, выскабливание матки);
- пороки развития матки (перегородка);
- подслизистый миоматозный узел.
Кровотечения в родах и гипотония матки
Кровотечение может возникнуть при уменьшении сократительной способности (гипотонии) и возбудимости матки. Перечислю основные предпосылки к снижению тонуса матки:
- возраст первородящей более 40 лет;
- заболевания почек и печени; патология сердечно-сосудистой, бронхолегочной, эндокринной систем;
- рубец на матке, воспалительные процессы, миома и эндометриоз матки;
- инфантилизм, аномалии развития матки, гипофункция яичников;
- осложнения настоящей беременности: тазовое предлежание плода, угроза прерывания беременности, предлежание или низкое расположение плаценты, тяжелые формы гестоза;
- перерастяжение матки из-за крупного плода, многоплодной беременности, многоводия;
- быстрые и стремительные роды; дискоординация родовой деятельности; затяжное течение родов, слабость родовой деятельности; индуцированные роды;
- оперативные роды.
Медикаментозное лечение кровотечений после родов
При возникновении у роженицы кровотечения в последовом или послеродовом периодах требуется поэтапная терапия. Перечислю основные мероприятия, посредством которых осуществляется борьба с кровотечением и его последствиями:
- опорожнение мочевого пузыря катетером;
- наружный массаж матки;
- прикладывание пузыря со льдом на 30-40 минут с интервалом 20 минут;
- внутривенное капельное введение эргометрина, окситоцина, простина Е2, а также витаминно-энергетического комплекса (раствора глюкозы, аскорбиновой кислоты, глюконата кальция, аденозинтрифосфата, кокарбоксилазы) для повышения сократительной активности матки;
- введение антифибринолитиков (транексамовой кислоты), компонентов крови (свежезамороженной плазмы, тромбоцитов, криопреципитата), факторов свертывания (препарата НовоСэвен);
- ручное исследование послеродовой матки; удаление сгустков крови, препятствующих сокращению матки; ревизия целостности стенок матки.
Оперативные вмешательства при послеродовых кровотечениях
При неэффективности медикаментозной терапии, продолжающемся кровотечении, значительной кровопотери, ухудшении общего состояния родильницы остановка послеродового кровотечения проводится оперативно. С этой целью могут быть выполнены следующие вмешательства:
- наложение швов на заднюю губу шейки матки; при этом происходит рефлекторное сокращение матки;
- наложение зажимов на шейку матки; они пережимают маточную артерию; манипуляция позволяет остановить кровотечение или является подготовительным этапом к радикальной операции;
- клеммирование (наложение клемм) параметрия в боковых сводах и низведение матки; гемостатический эффект объясняется перегибом маточных артерий и их сжатием;
- перевязка сосудов, проходящих в круглых связках, собственной связке яичника и в маточном отделе трубы, а также внутренней подвздошной артерии; при неэффективности является подготовкой к экстирпации матки;
- наложение компрессионных швов по B-Lynch – прошивание стенок матки от нижнего сегмента до дна; может использоваться как временная мера при транспортировке в другое лечебное учреждение;
- радикальная операция — удаление матки (экстирпация); выполняется на фоне интенсивной инфузионно-трансфузионной терапии и использования реинфузии собственной крови при помощи аппарата Cell Saver.
Сегодня все чаще применяются современные органосохраняющие методы лечения послеродовых кровотечений, альтернативные экстирпации матки:
- эмболизация маточных артерий (ЭМА); введение эмболизата (вещества, блокирующего кровоток) в маточные артерии; эффективность ЭМА составляет 75–100%;
- маточная баллонная тампонада с помощью внутриматочного катетера; эффективна в 90% случаев.
Беременные из группы риска по развитию послеродовых кровотечений за 2-3 недели до родов должны быть госпитализированы в стационар для дообследования и выбора тактики ведения родов.
Счастливой беременности и удачных родов!
Всегда с вами, Панкова Ольга
Если у Вас есть вопросы, Вы можете задать их мне ЛИЧНО во время дистанционной консультации.
Подробную информацию о ведении беременности и послеродовом восстановлении читайте в моих книгах:
Источник: http://www.Olga-Pankova.ru/krovotecheniya-v-rodah/