Корочки у ребенка на глазах
Содержание
У ребенка глазки гноятся: причины и лечение

Когда малыш часто чешет глазки, жалуется на неприятные ощущения, и вы видите гнойнички в его глазах, его беспокоит конъюнктивит. Его могут провоцировать множество факторов. И, если их точно выявить, лечение будет максимально эффективным.
Конъюнктивитом называют воспалительные процессы слизистой оболочки, которая находится поверх внутренней поверхности века. Он может появиться из-за аллергической реакции, вирусов и бактерий.
У ребенка глазки гноятся причины и лечение
Общие признаки конъюнктивита
Конъюнктивит у детей и конъюнктивит у взрослых – это довольно разные явления в плане симптомов. Если взрослый человек практически не страдает от этого недуга, у ребенка все происходит совсем по-другому.
У крохи может быть потеря аппетита, перепады настроения и плохой сон. Ребенок может капризничать, просыпаться по ночам и отказываться от самых разных блюд.
Еще один симптом конъюнктивита, который особенно остро проявляется у детей – это светобоязнь. В некоторых случаях, детки крайне болезненно реагируют даже на слабый свет.
При конъюнктивите у малышей может резко ухудшаться зрение. Ребенок видит все расплывчато и нечетко.Признаки конъюнктивита
Все остальные признаки такие же, как и у взрослых:
- покраснение глаз;
- слезоточивость;
- гнойные выделения;
- желтая корочка на глазах по утрам.
Если вы сомневаетесь, что у дитя именно конъюнктивит, так как невидно гнойничков, оттяните нижнее веко. Там скапливаются конъюнктивы, выдающие недуг.
Учитывая, что конъюнктивит может спровоцировать множество факторов, внимательно присмотритесь к характерным симптомам, относящимся к каждому из них. Если у вас не получается поставить малышу точный диагноз или вы сомневаетесь в выборе, хорошим решением будет обращение к врачу. Некоторые формы конъюнктивита могут быть опасными и чреватыми потерей зрения.
Когда конъюнктивит провоцирует аллергическая реакция
Иногда причиной появления этого недуга становится банальная аллергия. В этом случае он поражает оба глаза. Они краснеют, и ребенок и их очень часто чешет. Не исключено появление насморка.
Аллергический конъюнктивит у детей
Чтобы устранить мучающее ребенка воспаление, нужно выявить провокатор аллергии. Когда аллерген будет выявлен, старайтесь сделать так, чтобы ребенок с ним не контактировал вообще или как можно меньше. Процесс выявление аллергена является обязательным, ведь он способен вызвать конъюнктивит даже после эффективного лечения.
В этом случае лучше пользоваться не только препаратами от конъюнктивита, но и от аллергии.
Если конъюнктивит возник из-за вируса
Иногда такое воспаление сопровождает множество вирусных простудных инфекций, к примеру, ОРВИ или даже корь. Его особенность в том, что оно проходит вместе с основным заболеванием. Выделения из глаз не обильные, чаще всего представляют собой слизь.
Если малыш приобрел герпетическую форму конъюнктивита, у него могут наблюдаться маленькие пузырьки на веках. Они могут чесаться, что вызывает слезоточивость. Препарат, который поможет избавиться от них – ацикловир.
Принимать его нужно после одобрения врача. Обязательно расскажите ребенку, что пузырьки нельзя чесать и выдавливать. Ни в коем случае нельзя их травмировать, если они имеют место на внутренних областях век.
Если поступить иначе, можно занести инфекцию, которая все усугубит.
Еще одна форма вирусного конъюнктивита – аденовирусная. Ее отличие – возможное отсутствие любых гнойных выделений. Но, цвет глаз обязательно будет отличаться краснотой. Флореналевая мазь, интерферон и полудан – все эти препараты подходят для лечения.
Когда появление конъюнктивита провоцируют бактерии
Опасная форма конъюнктивита – гонококковая. Обычно она поражает глазки новорожденных и признаки такого вида конъюнктивита заметны невооруженным глазом уже на третий день. Обильные гнойные выделения, сильная отечность, практически не исчезающая желтая корочка – все это сопровождает гонококковый конъюнктивит.
Еще один отличительный симптом – глазки дитя практически не открываются. Если вы все это обнаружили у крохи, начинать лечение желательно незамедлительно и под контролем врача. Эта форма заболевания очень серьезна, и лечится антибиотиками.
В некоторых случаях именно она становится причиной потери зрения в столь раннем возрасте.
Бактериальный конъюнктивит
Причиной обильных гнойных выделений из глаз могут стать запущенные болезни горла. Или, болезни горла, которые не вылечили до конца.
Конъюнктивит бывает и при дифтерии. Характерный признак – глаза покрыты пленкой. Большой ошибкой будут являться попытки удалить пленку, ведь это чревато не только занесением инфекции, но и кровотечениями с последующими появлениями рубцов. После того, как проходит дифтерия, исчезает и пленка.
Есть еще пара видов бактериального конъюнктивита – стафилококковый и пневмококковый. Сначала воспаление одолевает один глаз, а потом переходит и на второй. Оно характеризуется постоянными гнойными выделениями и сильным покраснением.
Распознаем провокатор конъюнктивита по совокупности признаков
Поставить диагноз самостоятельно поможет эта табличка, в которой удобным для восприятия образом указаны характерные симптомы.
| Аллергический конъюнктивит | Не изменяются в размерах | Слизь полупрозрачного цвета | Сильный | Небольшие |
| Вирусный конъюнктивит | Изменяются в размерах | Гной светлого цвета | Отсутствует | Минимальные |
| Бактериальный конъюнктивит | Не изменяются в размерах | Гной желтого цвета | Отсутствует | От небольших до сильных |
Гнойнички в глазах у новорожденных детишек
Конечно, у новорожденных могут стать причиной воспаления и вирусы, и бактерии, и аллергия. Но, очень часто причина кроется в непроходимости слезного канала. Он должен открыться еще при рождении, но если этого не произошло, развивается воспаление слезного мешочка, именуемое дакриоциститом.
Избавиться от дакриоцистита можно несколькими способами. Первый – это применение местных препаратов. Лучше подбирать их, советуясь с врачом.
Признаки коньюктивита у новорожденных детей
Второй способ лечения – зондирования слезного канала. Обычно, он используется, когда другие методы лечения бессильны.
Третий и самый распространенный способ лечения – массаж слезного канала. Он осуществляется в несколько этапов:- Очищаем свои руки.
- Аккуратно выдавливаем жидкость из слезного мешочка.
- Капаем в глаз фурацилином.
- Удаляем гной при помощи ваты.
- Начинаем мягко воздействовать на слезный мешочек при помощи пальца. Движения должны быть вибрирующими и толчкообразными. Лучше, чтобы весь массаж состоял из двенадцати действий. Большая часть из них должна представлять собой движения сверху вниз по направлению от внутреннего угла до крыльев носа. Последнее движение – вибрация в обратно направлении.
- Использование дезинфицирующих капель.
Не стоит пытаться сделать задуманное уже после первого сеанса. Этот массаж следует проводить около пяти раз в день.
Что предпринимать, если у ребенка обнаружен конъюнктивит
- Если у вас по каким-либо причинам не получается отвести дитя врачу, можно оказать первую помощь даже в домашних условиях. Для начала, нужно объяснит малышу, что делать не рекомендуется. Обязательно расскажите ему о вреде расчесывания глаз.
Это действительно очень вредно, ведь такое воздействие повышает выработку гноя и увеличивает покраснения век и глаз, что усугубляет ситуацию. Если ребенок очень мал, и объяснить такое ему крайне трудно, старайтесь следить за гигиеной его рук.
- Лучший способ не допустить сильного расчесывания глаз ребенком, нужно отвлечь его от проблемы.
Если он будет на ней сосредоточен, эффект не сможет порадовать. Даже когда ребенок чувствует себя не лучшим образом, не оставляйте его наедине с проблемой. Пробуйте отвлекать его разными интересными ему способами.
- Некоторые мамы полагают, что повязка на глаз спасет его от загрязнений и прикосновений ребенка. На самом деле, это плохой вариант действия.
Благодаря такой повязке, повышается влажность, что создает великолепную среду для бактерий. Поэтому, лучше не лениться и следить за чистотой рук малыша.
- Можно проводить дома ряд процедур, которые благотворно влияют на снижение воспаления. Обязательное условие – воздействуйте с их помощью сразу на оба глаза, даже если воспалению подвержен только один.
- Влажность и гнойнички в области глаз совместно создают хорошую среду для размножения бактерий. Чтобы предотвратить этот процесс и сделать его менее активным нужно через каждый час или два часа удалять гной и корочки. Чтобы удалить больше гноя, оттягивайте нижнее веко и аккуратно поддевайте гнойнички ватным тампоном.
Использование сухого ватного тампона не рекомендуется, лучше смочить его в растворе фурацилина. Нужно действовать максимально аккуратно, когда ребенок только что проснулся. Процесс удаления корочки, образовавшейся за ночь, может быть очень неприятным.
Применяйте глазные капли
Следует не только промывать глаза, но и воздействовать на них каплями, снимающими воспаление. Подойдут эти средства:
- витабакт;
- альбуцид;
- колбиоцин;
- зубитал;
- левомицетин.
Годны для использования мази, к примеру, тетрациклиновая или эритромициновая. Деткам такое лечение приходится по нраву больше, так как эти средства максимально мягко воздействуют на воспаленные глазки.
После того, как вы впервые заметите воспаление у малыша, используйте мази или капли каждую пару часов. Когда небольшие улучшения будут заметны, делайте это каждые четыре часа. Когда конъюнктивит практически пройдет, можно применять их три раза за день.
Источник: https://linzopedia.ru/u-rebenka-glazki-gnoyatsya-prichiny-i-lechenie.html
Чешуйчатый блефарит
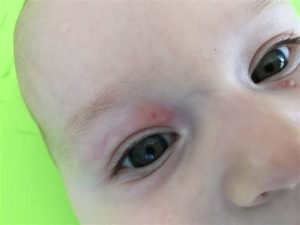
Чешуйчатый блефарит (себорейный) — заболевание, при котором происходит поражение краев век.
Характерная особенность — у основания ресниц появляется белая или желтая корка похожая на себорею. Обычно воспаление происходит в обоих глазах.
Болезнь может затрагивать не только веки, но и брови, волосистую часть головы.
В группе риска находятся дети и люди с ослабленным иммунитетом. А также блефарит может быть следствием других глазных болезней. Появиться чешуйчатый блефарит может в любом возрасте.
Формы заболевания
Классифицируются по месту локализации блефарита:
- передний краевой — самая легкая форма себорейного блефарита, веки человека поражаются только по ресничной линии;
- задний краевой — патология затрагивает мейбомиевы железы;
- угловой (ангулярный) — блефарит локализуется в уголках глаз.
По характеру блефарита:
- острый;
- подострый;
- хронический.
Стадии
В медицине выделяют три стадии болезни:
- 1 стадия — проявляется небольшим покраснением и зудом век;
- 2 стадия — на глазах появляются шелушащие чешуйки, отек и зуд усиливаются. Человек может чувствовать боль, жжение;
- 3 стадия — под корочками обнаруживается гной и кровь, выделения из глаза склеиваются, образуя пучки.
Причины
Факторов для развития болезни достаточно много, основными считаются:
- снижение иммунитета;
- инфекционные и вирусные заболевания;
- неблагоприятные условия жизни;
- несоблюдение правил гигиены;
- эндокринные патологии.
Следует знать, что чешуйчатый вид блефарита обычно сопровождается себорейным дерматозом, который поражает волосяную часть головы.
Дополнительные причины развития болезни:
- дефекты зрения (миопия, дальнозоркость);
- синдром «сухого глаза»;
- заболевания полости рта (кариес, пародонтоз);
- долгое нахождение в неблагоприятных погодных условиях (дождь, ветер);
- хронические заболевания внутренних органов;
- недостаток витаминов;
- аллергия.
Признаки и симптомы
Основной симптом болезни — появления на веках шелушащихся чешуек. При этом чешуйки очень прочно сцеплены с кожей, поэтому убрать их с век затруднительно.
Так же стоит отметить, что специалисты категорически запрещают удалять образовавшиеся корки на веках, это действие может привести к образованию язв и эрозий.
Также для чешуйчатого блефарита характерна следующая симптоматика:
- отек и покраснение век;
- жжение и зуд;
- светочувствительность;
- выпадение ресниц;
- быстрая утомляемость глаз;
- мутные выделения из сальных желез.
У большинства людей больных чешуйчатым блефаритом обнаруживается кератоконъюнктивит, для которого характерны такие симптомы, как ощущение инородного тела в глазах.
Диагностика
Лечение всех видов блефарита занимается врач офтальмолог.
Диагностика включает осмотр глаз и исследование на щелевой лампе. В некоторых случаях необходима биопсия.
Лечение
Блефарит лечится комплексно, используются физиотерапия, назначаются лекарственные препараты, массаж.
Медикаментозная терапия
При медикаментозной терапии используются следующие препараты:
- капли для увлажнения слизистой глаз;
- антибактериальные средства (тетрациклиновая или эритромициновая мазь);
- гормональные препараты — гормональные средства (гидрокортизон, гентамицин) назначаются врачом только в том случае, если лечение антибиотиками не принесло должного результата, длительность лечения не более 20 дней;
- лекарства для быстрого заживления ран – обычно офтальмолог выписывает солкосерил гель;
- иммуностимуляторы.
Если у пациента выявлены сопутствующие заболевания, то проводится терапия по их устранению.
Физиотерапия
Физиотерапия одна из главных составляющих в комплексном лечении заболевания, оказывает общеукрепляющее, антибактериальное воздействие на организм человека.
Обычно пациенту показаны следующие процедуры:
- УФЧ — такая терапия улучшает кровообращение в тканях глаза, век, снимает воспалительный процесс;
- Микроволновая терапия — оказывает схожее с УФЧ воздействие на организм человека;
- Электрофорез — для устранения чешуйчатого блефарита электрофорез пенициллина или синтомицина, зоны век и глаз, через прокладку. Затем через 1–2 месяца назначается электрофорез с витамином В1 и аскорбиновой кислотой;
- Дарсонваль — используется при легких формах себорейного блефарита. Продолжительность сеанса 2 минуты.
Массаж
При чешуйчатой форме блефарита врачи рекомендуют проводить курс массажа не только в период лечения, но также для профилактики и предупреждения рецидивов.
Массаж ускоряет процесс выздоровления, улучшает обменные процессы.
Выполняется процедура специальной палочкой с шариком на одном конце и выемкой на другом (продается в аптеке). Шарик нужен для нанесения мази, а выемка для проведения массажа.
Техника выполнения:
- небольшими нажатиями палочки проводить по линии века по направлению внешнего края;
- техника используется для нижнего и верхнего века.
Гигиенические правила во время лечения
При проведении лечения необходимо придерживаться некоторых правил:
- На время лечения запрещено пользоваться косметикой.
- Каждодневное промывание и обработка глаз антисептическими средствами.
- Примочки с теплой водой 3 раза в день.
- Исключить аллергены.
- Соблюдать режим дня.
- Во время лечения стараться как можно больше отдыхать.
Народные советы
Народная медицина используется в качестве вспомогательного способа. Так как течение болезни уборное и не всегда результат виден сразу, рекомендуется проводить начатые процедуры до конца, только в таких случаях будет заметен эффект.
Для снятия воспаления рекомендуется наносить на веки масла:
- персиковое;
- облепиховое;
- репейное.
Также при чешуйчатом лишае полезно делать примочки на основе отваров полезных растений. Снимают воспаление, отек:
- ромашка;
- очанка;
- василек;
- луговой клевер;
- листья ландыша лесного.
Травяные сборы
Приготовление отваров из трав:
- Смесь семян тмина и очанки залить 200 мл воды, поставить на маленький огонь, варить 45 минут. Затем добавить подорожник и варить еще 5 минут. Напиток должен настаиваться 20 часов. После чего процедить и закапывать в глаза по 2–3 капли, курс лечения 24 дня.
- Смешать сухую ромашку и календулы, залить стаканом воды, поставить на огонь и варить 5 минут. Когда отвар остынет его необходимо выпить. Готовить травяной напиток нужно каждый день. Длительность лечения 30 дней.
- Цветы бузины и василька залить кипятком, дать настояться. Промывать глаза 3 раза в день в течение 20 дней.
- Сухой чистотел и чабрец залить горячей водой, дать настояться час, промывать глаза 3 раза в день.
- Смешать цветки одуванчика и календулы, проварить на медленном огне 15 минут, после процедить. Делать компрессы каждый день.
Хозяйственное мыло
Мыльный раствор смешать с отваром чабреца в равных пропорциях, аккуратно протирать веки, избегая попадания в глаза.
После обязательно промыть глаза проточной водой.
Какие бывают осложнения от болезни
Если болезнь не лечить, то могут развиться другие офтальмологические патологии:
- конъюнктивит — болезнь характеризуется воспалением и отеком век.
- кератит — патологический процесс роговицы глаза.
- трихиаз — неправильный рост ресниц.
- халязион — уплотненное образование на веке.
Что можно и что нельзя при чешуйчатом блефарите
При блефарите нельзя:
- носить линзы;
- посещать бани, сауны;
- купаться;
- находиться на улице в ветреную погоду.
Можно:
- читать и работать за компьютером, но соблюдать ограничения;
- в хорошую погоду совершать длительные прогулки;
- соблюдать правила гигиены (умываться, делать массаж).
Профилактические мероприятия
Для профилактики развития данного заболевания нужно соблюдать рекомендации:
- запрещено трогать глаза руками;
- рацион должен быть сбалансированным;
- не пользоваться чужой, просроченной косметикой;
- для предупреждения рецидивов необходимо периодически пропивать витаминные комплексы;
- избегать травм, инфекций глаз;
- обязательно носить очки, если они рекомендованы окулистом.
Диета
Во время лечения пациент должен употреблять, как можно больше продуктов содержащих витамины В, А, E.
В рационе должны присутствовать:
- овощные и ягодные свежевыжатые соки;
- молочные продукты;
- зелень;
- яйца;
- фрукты;
- рыба.
Исключить жареное, соленое, сладкое.
Прогноз
Себорейный блефарит — рецидивирующая болезнь. Успех в лечения зависит от соблюдения пациентом всех предписаний врача, гигиенических правил, а также исключения негативных факторов, которые могут влиять на болезнь.
Лечение должно быть полноценным.
Однако даже при соблюдении всех мер, периодически заболевание может повторяться.
В отношении зрения прогноз благоприятный, но существует риск образования глубоких шрамов, для удаления которых может потребоваться операция.
Источник: http://vashe-zrenie.ru/bolezni-glaz/blefarit/cheshujchatyj.html
Блефарит у детей: симптомы и лечение у ребенка | мрикрнц.рф
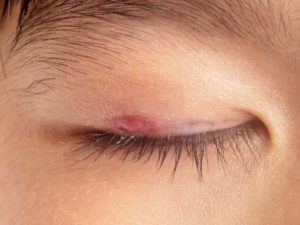
Ввиду несформированности иммунной системы детский организм подвержен появлению различных офтальмологических заболеваний. Одной из распространенных патологий глаз в детском возрасте является блефарит – воспаление ресничных краев век.
Данный патологический процесс носит хронический характер и чаще всего вызывается активизацией деятельности золотистого стафилококка.
Блефарит у детей сопровождается рядом неприятных симптомов, существенно ухудшающих зрение и общее состояние здоровья малыша.
Выделяют следующие причины возникновения блефарита у детей:
- воспалительные процессы на глазах,
- инфекционные болезни,
- отсутствие личной гигиены,
- переохлаждение,
- снижение иммунитета,
- аллергические реакции,
- истощение организма,
- патологии ЖКТ,
- себорейный дерматит,
- нарушение вещественного обмена,
- отсутствие надлежащего лечения дальнозоркости,
- попадание в глаз инородного тела.
Причины воспаления краев век ребенка могут быть самыми разнообразными. Определить точную природу заболевания удается не всегда.
Чаще всего детский блефарит является следствием несоблюдения правил личной гигиены.
Виды детского блефарита
С учетом природы происхождения специалисты выделяют 5 основных видов блефарита у детей:
- Чешуйчатый (простой). Края век утолщаются, краснеют и покрываются чешуйчатыми корочками, плотно оседающими в основании ресниц. Нередко возникает одновременно с себорейным дерматитом кожного покрова. Чешуйчатый блефарит нуждается в длительном лечении, часто переходит в хроническую форму.
- Язвенный. Происходит гнойное воспаление ресничных волосяных мешочков, на краях век наблюдаются сильные изъявления, покрытые корочками. При удалении гнойных язвочек остаются рубцы, вместе с корочками удаляется большая часть ресниц.
- Демодекозный. Возникает в результате активного размножения клеща демодекс, который обитает на веках и обнаруживается только с помощью микроскопа. Демодекозный блефарит проявляется сильным зудом и выделением липкого секрета.
- Мейбомиевый. Мейбомиевые железы века усиленно продуцируют секрет, который плохо выводится. Это провоцирует появление обильных выделений из глаз, образованию корочек.
- Аллергический. Возникает на фоне повышенной чувствительности к какому-либо аллергену (пыль, химические вещества и так далее). Чаще всего является сезонным заболеванием, нередко сопровождается аллергическим конъюнктивитом.
Несколько реже у детей встречается угревой, смешанный и розацеа блефарит.
Правильное определение разновидности воспалительного процесса позволяет подобрать наиболее эффективное лечение.
Симптомы
Первые симптомы воспаления ресничного края век у детей схожи с проявлениями многих других офтальмологических заболеваний, что затрудняет своевременную диагностику патологии.
На начальной стадии блефарита наблюдается покраснение и припухлость век, малыш жалуется на сильный зуд и дискомфорт в глазах.
К общим проявлениям всех видов заболевания можно отнести такие симптомы:
- слезотечение,
- ощущение песка в глазах,
- повышенная чувствительность к свету,
- отделение жидкости из глаза,
- гиперемия радужки,
- утолщение век,
- сужение глазной щели.
Симптомы воспалительного процесса может отличаться в зависимости от формы блефарита:
- Чешуйчатый. Края век значительно утолщаются и краснеют, возле ресниц образуются небольшие корочки, похожие на перхоть.
- Язвенный. На ресничном крае формируются гнойные корочки, на месте которых остаются кровоточащие язвы и рубцы. Сопровождается усиленной потерей ресниц.
- Демодекозный. Края век утолщаются, наблюдается выраженная гиперемия и отечность, образуются полупрозрачные корочки. Кожа век приобретает более темный оттенок, ребенок жалуется на нестерпимый зуд.
- Мейбомиевый. Симптоматика схожа с другими формами. Отличительной чертой является образование на верхней части века крошечных пузырьков, на месте которых остаются рубцы.
- Аллергический. Помимо общих симптомов наблюдаются другие проявления аллергии: кашель, чихание, насморк.
При любой форме блефарита ребенок становится капризным и раздражительным, постоянно трет глаза, часто моргает. Утром нередко наблюдается склеивание и опухание глаз, выпадение ресниц.
Медикаментозная терапия блефарита у детей
Лечение блефарита у ребенка должно подбираться врачом с учетом разновидности патологического процесса. Первым делом лечение направлено на устранение возбудителя, а уже потом на снятие симптоматики. С учетом вида блефарита терапия может выглядеть следующим образом.
Чешуйчатый:
- очищение век эмульсией синтомицина 1%,
- обработка век антисептиком (зеленка, эфирный спирт),
- глюкокортикостероиды: Гидрокортизон-Пос, Дексаметазон,
- нанесение антибактериальных мазей: Тетрациклин, Фуцидин,
- глазные капли: Ципромед, Фуцидин,
- закапывание искусственной слезы.
Язвенный:
- комплексные мази: Макситрол, Декса-Гентамицин,
- промывание век раствором Фурацилина,
- системная терапия Метронидазолом,
- глазной гель: Солкосерил, Корнерегель.
Демодекозный:
- промывание век физраствором,
- гормональная мазь: Гидрокортизон-Пос 2,5%,
- комплексные мази: Декса-Гентамицин, Макситрол,
- глазные капли: Дексапос,
- цинко-ихтиловая мазь.
Мейбомиевый:
- противомикробные капли: Мирамистин, Левомицетин,
- антибактериальные мази: Гидрокортизон, Тетрациклин,
- инстилляции Искусственной слезы,
- обработка век антисептиками.
Аллергический:
- антигистаминные капли: Лодоксамид, Аломид,
- кортикостероиды: Гидрокортизон, Макситрол,
- противоаллергические препараты: Супрастин, Цетрин.
При любой форме блефарита у ребенка необходимо регулярно очищать веки специальным раствором или обычной теплой водой, делать теплые компрессы (лучше всего травяные) и обрабатывать ресничные края антисептическими средствами.
Помимо местной терапии назначаются различные иммуностимулирующие, витаминные комплексы, при необходимости антибиотики, противовирусные или другие медикаменты. Подбором любых лекарственных препаратов должен заниматься специалист.
Дополнительно при блефарите у детей может рекомендоваться физиотерапия, нетрадиционная медицина, массаж век. В самых тяжелых случаях проводится хирургическое вмешательство.
Лечение народными средствами
Если блефарит был обнаружен на начальной стадии развития, то справиться с ним можно при помощи нетрадиционной медицины. В зависимости от типа воспаления у ребенка рекомендуется воспользоваться следующими народными средствами:
- Чешуйчатый. Возьмите в равном количестве сушеные листья ромашки аптечной, календулы и шалфея, смешайте, залейте стаканом кипятка и дайте настояться 30 минут. После этого процедите настой и промывайте ним глаза 2 раза на день.
- Язвенный. Соедините по 100 мл крепкого зеленого и черного чая с 1 столовой ложкой сухого вина из винограда и полученным средством промывайте глаза.
- Демодекозный. Свежие очищенные листья базилика измельчите в мелкую кашицу, которую затем наложите на веки на 10 минут. Умойтесь теплой водой без мыла.
- Мейбомиевый. В 0,5 л воды отварите 1 среднюю луковицу, добавьте в воду 1 столовую ложку меда, перемешайте. Используйте раствор для умывания глаз.
- Аллергический. Заверните в марлю 1 столовую ложку свежего творога и сделайте примочку на веки.
Народные средства при блефарите у детей помогают эффективно справиться с проблемой и улучшить состояние ребенка, но только при правильном использовании. Не следует заниматься самолечением.
Профилактика детского блефарита
Предупредить появление блефарита у ребенка можно, если выполнять следующие профилактические мероприятия:
- соблюдать гигиену органов зрения,
- не допускать переохлаждения,
- следить за чистотой в комнате у ребенка,
- не допускать чрезмерного зрительного напряжения,
- избегать контакта с аллергенами,
- ограничить контакт с больными людьми,
- правильно, сбалансированно питаться,
- своевременно лечить любые патологии,
- укреплять иммунитет.
Необходимо следить за тем, чтобы ребенок соблюдал правила личной гигиены, мыл руки с мылом после улицы или игр с животными, не прикасался к глазам грязными руками и пользовался только своими гигиеническими принадлежностями.
Загрузка…
Источник: https://xn--h1aeegmc7b.xn--p1ai/bolezni-glaz/detskoe-zrenie/blefarit-u-detey-simptomyi-i-lechenie-u-rebenka
Гной из глаз у детей: причины утром после сна и чем лечить?
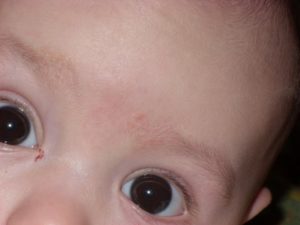
Родителей не редко беспокоит проблема, когда у их ребенка появляется гной в глазах. Болезнь не смотрит на возраст, явление проявляется у новорожденного, дошкольника, и даже у ученика. Пациент во время болезни ощущает дискомфорт, ему необходимо лечение, чтобы не довести до серьезных осложнений: потеря зрения.
Прибегать к самолечению запрещено, при появлении серьезной проблемы, бабушки советы не помогут. Истинную причину болезни устанавливает и распознает офтальмолог, затем назначает больному человеку эффективное лечение.
Почему у ребенка гноятся глаза утром после сна?
В утреннее время заметно, как появляется гной. Скопление его происходит из-за того, что защитный секрет выделяет жидкость в большом количестве. Выделения по цвету изменяются, иногда они становятся желтыми.
Причины гнойных выделений из глаз младенцев
Перед применением лечения надо выяснить, какова причина и факторы появления болезни. Это поможет быстро предотвратить недуг и выздороветь.
Среди главных причин появления гноя в глазах, рассматривают следующие показатели:
- появление конъюнктивита – болезнь поражает слизистую оболочку глаза, она воспаляется. Это первая причина, по которой образуется гной;
- наличие дакриоцистита – проходимость слезного канала не работает, она забита. При рождении канал не смог открыться;
- от распространенных бактерий таких, как стафилококк, а также стрептококк, пневмококк и даже менингококк;
- после попадания вирусов в организм человека, таких как корь, грипп, ОРВИ, герпес и аденовирус.
- хламидии тоже являются участниками появления болезни;
- глаза воспаляются от аллергенов: возбудителем становится попадание цветочной пыльцы, различные запахи, а также пыль и шерсть;
- причиной недуга становятся такие болезни, как корь, гайморит, простуда и аденоидит;
- у новорожденных детей не редко заметно появление болезни из-за медицинских инструментов, которые не прошли обработку. Болезнь проявляется сразу впервые 2-3 дня маленькой жизни;
- недуг появляетсяот попадания ресницы в глаз;
- после приступа глаукомы начинается нагноение зрительного органа;
- при поражении глубокихоболочек слизистой возможно лишиться зрения;
- у малышей, которые не моют руки и трогают глаза, часто появляются болезни, сопровождающие гнойничковыми выделениями;
- из-за слабого иммунитета тоже возникает недуг.
Конъюнктивиты носят вирусную природу, они заразные. Здоровые малыши не должны находиться рядом с больным ребенком.
Причины гнойных выделений из глаз ребенка старше 1 года
У детей, которым исполнился 1 год, гнойные выделения начинают появляться по следующим причинам:
- Из-за появившихся бактериальных болезней: стафилококков, стрептококков и пневмококков;
- Вирусы, которые являются возбудителями герпеса, ОРВИ, кори и аденовирусов;
- Нередко болезни зрительных органов появляются от пыльцы растений, шерсти животных, пыли, а также лекарств;
- Хламидии становятся первыми возбудителями недугов глаз.
Сопутствующие симптомы
Кроме гноя, собирающегося в глазах детей, существует ряд других симптомов:
- Появляется светобоязнь;
- Аденовирусный конъюнктивит сопровождается температурой, плохим аппетитом, появляются боли в голове, лимфатические узлы увеличиваются, болезнь сопровождается насморком, горло начинает беспокоить;
- Происходит покраснение слизистой оболочки глаз;
- Из органов зрения выходят слезы;
- На краях кожи век появляются пузырьки, которые характерные для такой болезни, как герпетический конъюнктивит;
- Кожа век отекает, а слизистая оболочка органа покрывается пленкой, ее самостоятельно удалять нельзя;
- Аллергическая реакция также проявляется в нагноении органов зрения, при этом глаза чешутся, и появляется насморк;
- При появлении болезни у ребенка нарушается сон и отсутствует желание кушать;
- Болезненность сопровождается капризностью и раздражительностью;
- В утреннее время веки глаз склеиваются;
- Желтые корочки покрывают кожу вокруг зрительного органа;
- Ребенок начинает жаловаться на жжение и боль;
- Острота зрения становится хуже.
У каждого человека разный организм, поэтому симптомы не будут одинаковыми. Жизнь малыша ухудшится при наличии 5-6 признаков одновременного течения.
Первая помощь
При обнаружении у ребенка корочек, их надо сразу удалить. В первые дни болезни каждые 1-2 часа надо протирать глазки. Начинают устранять корочки от внешнего угла к внутреннему, каждый зрительный орган ребенка обработать новой ватой.
В этих целях пользоваться раствором Фурацилина. Если заболел один глаз, все равно надо промыть два зрительных органа.
К лечению относится тщательное соблюдение гигиены. Глаза надо обрабатывать и использовать специальные капли, а также мази. Только врач должен назначать лечение после установления причины.
Знакомые, бабушки и знахари не советчики этой болезни, в домашних условиях без осмотра врача лечить опасно. Ни в коем случае не использовать повязки. Болезнетворные бактерии размножаются во влажности, а также в подходящей температуре и при отсутствии света.
Медикаментозное лечение
При появлении конъюнктивита бактериального, в качестве местных антибиотиков пользуются глазными каплями. Специалист часто выписывает Левомицетин 0,25%.
Если ребенок не переносит эти капли, назначают Ципромед или Альбуцид. Препарат надо применять не менее 4-8 раз в день, в качестве дополнительных лекарств используют мази и закладывают их перед сном.
При появлении такого заболевания, как вирусный конъюнктивит, глаза надо промыть в первые 2-3 дня. Глазные капли применяют, если нет улучшений.
Вирусы не исчезают после использования антибиотиков, их применяют для того, чтобы не присоединилась вирусная инфекция.
Сосудосуживающие капли назначают при появлении насморка. Они не дают отекать слизистой носа. Лечение устанавливает специалист. Перед его осмотром в течение пары дней промывают глаза.
Массаж глаз при дакриоцистите
Для восстановления слезного мешка назначают массаж. С помощью указательного пальца надо провести вокруг по часовой стрелке. У внутреннего угла надо делать 5-6 движений, можно применять ритмичные надавливания. В день массажируют по 4-8 раз. После этого растирания в слезном мешке уменьшается застой, в итоге плёночка в носослезном канале должна лопнуть.
Механическое повреждение глаза
Самыми уязвимыми органами к разным повреждениям на лице являются зрительные органы. Они претерпевают травмы от попадания инородных тел и ожоги.
Из-за повреждения глаза механическим способом подвергаются инвалидирующему характеру, который несет за собой уменьшение зрения.
Человек может ослепнуть, а глазное яблоко перестанет функционировать.
Тяжелым травмам подвержены зрительные органы мужчин, в редких случаях женщин. Глаза претерпевают повреждения у взрослых людей, возраст составляет до 40 лет.
Среди первых мест рассматривают инородные тела глаза. На второе место относят появление ушибов, тупое травмирование и контузию глаза. На третье место уходят ожоги органа зрения.
Что делать?
Первую операционную обработку раны применяют, если произошло нарушение целостности кожи. Если есть необходимость, прибегают к иссечению размозженных тканей, а затем налаживают швы. Антисептические, а также антибактериальные капли применяют для лечения повреждения кожного покрова глаза. Конъюнктивальную полость после проникновения осколков делают струйное промывание.
Если орган зрения подвержен тупым механическим повреждениям, необходимо соблюдать покой, на веки наложить специальную бинокулярную повязку, делать инстилляции из атропина, а также пилокарпина.
Чтобы произошло быстрое рассасывание кровоизлияний, необходимо применять электрофорез, а также аутогемотерапию, помогут уколы дионина. Хирургические вмешательства необходимы при обнаружении отслойки клетчатки.
Ячмень у малыша
Одним из острых воспалений волосяного мешочка, является ячмень. Болезнь появляется не только у взрослых, но и затрагивает детей. На первом этапе веко малыша покрывается небольшой припухлостью, которая начинает болеть.
Кожа в этом месте краснеет и отекает. Ребенок начинает чесать больное место.
Через некоторое время из припухлости появляется гнойничок, у которого появляется белая корочка либо вершина. Вскрытие ячменя происходит после увеличения размеров.
Симптоматику надо наблюдать в течение нескольких дней, если она не исчезает самостоятельно, необходимо обратиться к врачу за помощью.
По каким причинам появляется недуг?
Палочка стафилококка – это первый возбудитель болезни под названием ячмень.
У ребенка недуг появляется по следующим факторам:
- из-за слабого иммунитета;
- влияние акклиматизации;
- после переохлаждения;
- от гипо- и авитаминоза;
- он появляется после смены сезонов;
- нередко хронические болезни, такие как сахарный диабет либо появление воспалительных заболеваниях ЛОР-органов.
Чем вылечить?
Основы лечения:
- Соблюдение правил личной гигиены является одним из первых лекарств. Ребенок не должен протирать глаза грязными руками, после умывания у малыша должно быть личное полотенце. Сухое тепло понадобится при начальном этапе недуга.
- Антибактериальные капли для глаз необходимы для лечения ячменя. Существуют специальные мази, которые также помогают справиться с недугом.
- Прокалывание надрыва происходит только врачом, он может сделать надрез. После этого из воспаленного мешочка выйдет содержимое.
- Чтобы ячмень повторно не появился, необходимо укрепить иммунную систему.
Что делать, если у ребенка гноится глаз при простуде?
Если органы зрения начали гноиться из-за ОРВИ, ситуация является серьезной. Препараты антибактериального действия применяют для того, чтобы устранить гнойные образования. Медикаменты используют в виде мазей, спреев, а также капель. Выбор медикаментозных лекарств должен делать только врач.
Отзывы
Врач-офтальмолог высшей категории и автор сайта vizhuchetko.com. Более 10 лет успешно помогает взрослым и детям бороться с заболеваниями глаз.
Источник: https://vizhuchetko.com/zabolevaniya-glaz/gnoy-iz-glaz-u-detey.html


