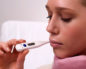
Два желточных мешочка в одном плодном яйце
Содержание
Желточный мешок по неделям беременности
Так уж заведено матушкой-природой, что каждый орган выполняет отведённую только ему функцию в организме. Постепенно с развитием науки человечество изучило каждый орган и его значение в нашем теле.
Только с появлением ультразвуковой аппаратуры у врачей появилась возможность заглянуть в секретный мир возникновения жизни, но это лишь добавило новых вопросов, на которые нужны ответы.
Одним из таких загадок стал, на тот момент неизвестный орган, желточный мешок.
Узи в первом триместре беременности
По приказу Минздрава РФ все беременные, стоящие на учёте в женских консультациях по месту жительства, обязаны пройти три раза УЗИ-скрининг на разных сроках гестации:
- 10-14 недель;
- 20-24 недели;
- 30-34 недели.
Первое ультразвуковое исследование проводится с 10 до 14 недель. Но для более точных данных лучше делать УЗИ на конец первого триместра. В этот период легче обнаружить отклонения в развитии эмбриона и в случае серьёзных пороков безопаснее для здоровья женщины избавиться от неправильно развивающегося плода.
УЗИ, которое проводится перед первым скринингом, осуществляется только с целью установления беременности. И никаких патологий или отклонений выявить не в состоянии, потому что на маленьком сроке размеры плодного яйца не могут этого позволить.
Но врач может назначать ультразвуковое обследование в случаях необходимости больше трёх раз.
Осмотр аппаратом с помощью ультразвуковых волн проводят двумя способами: через брюшную стенку или через влагалище.УЗИ в первом триместре оценивается по следующим показателям:
- Копчико-теменной размер. Это размер эмбриона от макушки до копчика. У каждого врача имеется таблица соотношения длины эмбриона и гестации. КТР полностью зависит от срока.
- Частота сердцебиения. Этот критерий позволяет выявить врождённые патологии сердечно-сосудистой системы. У врача также имеется таблица нормативных показаний, по которым можно определить раннюю гипоксию и пороки сердца.
- Толщина воротникового пространства. Это длина участка между кожей эмбриона и мягкими тканями шейных позвонков. Показатель помогает выявить страшные заболевания, такие как синдром Дауна. Воротниковое пространство исчезает после 14 недель после зачатия.
- Положение хориона. Хорионом врачи называют в первом триместре плаценту. Этот норматив указывает, в какой части матки плод занял своё место.
- Размер кости носа. Как и другие критерии, длина носовой кости на скрининге поможет выявить нарушение в развитии малютки. Если окостенение переносицы не обнаружено или она слишком маленькая, то это свидетельствует о хромосомной аномалии. Если других нарушений не нашли, то причин для паники нет.
- Желточный мешок. Этот показатель имеет особое значение, так как помогает обнаружить неразвивающуюся беременность. Существует некая нить между желточным мешком и результатом вынашивания плода.
Кроме исследований на ультразвуковой аппаратуре, в период с 10 до 12 недель делают биохимический скрининг. Забор крови необходимо взять в тот самый день, в который проводили УЗИ. Анализ выявит вероятность рождения ребёнка с хромосомными нарушениями.
Что такое желточный мешок?
Желточный или гестационный мешок представляет собой кругообразный пузырёк, прикреплённый к набрюшной полости эмбриона. Внутри мешочка находится жизненно необходимый желток, который играет важнейшую роль в развитии плодного яйца в период плацентации.
Этот орган имеется у многих млекопитающих, птиц, рыб и головоногих моллюсков на ранних этапах развития и сохраняется на протяжении всей жизни в виде кистообразного отростка в кишечнике с оставшимся желтком.
Основные функции желточного мешка
Без этого маленького пузырька невозможно полноценное развитие плодного яйца. Он берёт на себя много функций, в число которых входит питание и дыхание эмбриона, пока соответствующие для этого органы отсутствуют.
Кроме питания и дыхания мембранная оболочка с желтком, выполняет обязанность первичной системы кровообращения, по которой и осуществляется перенос кислорода и питательных веществ к эмбриону.
Желточный мешок при беременности
Гестационый мешок является подтверждением здоровой маточной беременности. При внематочной гестации эта мембранная оболочка не визуализируется. «Мешочек» появляется на второй неделе эмбрионального развития и оберегает плод почти до конца первого триместра, пока другие органы не начали свою работу.
Между пятой и шестой неделями мешочек должен хорошо прослеживаться на ультразвуковом УЗИ. Это один из важных критериев правильного развития эмбриона. Средний диаметр мембранной оболочки равен 5 мм.
Между седьмой и десятой неделями размеры пузырька по норме достигают до 6 мм в диаметр.
После 10 недели желточный мешок постепенно заканчивает свою деятельность и обязательно должен уменьшаться в размерах. К началу второго триместра функцию питания и дыхания берёт на себя, полностью сформировавшаяся, плацента, а желточная мембрана вбирается в полость плода и на её месте остаётся только небольшой отросток в области пуповины.
Нормы желточного мешка по неделям
Гестационный мешок появляется на второй недели после зачатия плода, на мониторе ультразвукового УЗИ он просматривается только на пятой и шестой неделе. В ходе исследований врачи определили нормы диаметра желточного мешка по срокам развития эмбриона. Эти нормы считаются признаками благоприятной беременности:
- На пятой неделе – 3 мм.
- На шестой неделе – 3 мм.
- На седьмой неделе – 4 мм.
- На восьмой неделе – 4,5 мм.
- На девятой неделе – 5 мм.
- На десятой неделе – 5,1 мм.
- На одиннадцатой неделе – 5,5 мм.
- На двенадцатой неделе – 6 мм.
- На тринадцатой неделе – 5,8 мм.
После 10-12 недели гестационный пузырь начинает уменьшаться в размерах.
О чём говорит не визуализация желточного мешка?
Современная аппаратура позволяет на любом сроке заметить и снизить риск появления осложнений при беременности. Если на промежутке между шестью и десятью неделями при исследовании желточный «пузырёк» не визуализируется, то это говорит о неблагоприятном течении беременности. Потому что по этому органу можно точно оценить состояние развития эмбриона.
Отсутствие гестационного мешка – это признак замершей или неразвивающейся беременности. При замершей беременности необходима срочная чистка полости матки, но необходимо провести сначала повторные исследования через 7 дней, чтобы убедиться в точности диагноза.
Неразвитый гестационный мешок у плодного яйца часто говорит о нехватке гормона прогестерона. Своевременное лечение препаратами, имеющие в составе прогестерон, позволяет сохранить плод и избежать последующих осложнений.
О чём говорит увеличение и уменьшение
Небольшие отклонения от нормы в размерах желточного мешка не являются показателем какой-либо патологии или угрозы плоду.
Запоздалое уменьшение к концу первого триместра говорит о медленном рассасывании уже ненужного органа.
Дополнительное исследование необходимо через 7 дней, чтобы убедиться в отсутствии отклонений в развитии плода. Если патологий нет и все остальные показатели в норме, то причин для беспокойства тоже нет.
При обнаруженных отклонениях рекомендуется чистка полости матки. Чем меньше срок, тем безопаснее для здоровья матери.Увеличение размера желточного мешка свыше нормы также не свидетельствует сразу об имеющейся патологии. Требуется диагностика для установления возможных причин.
Приём некоторых лекарств, неправильное питание и стресс могут стать поводом для увеличения в диаметре желточного мешка. Или просто индивидуальной особенностью, которая не предвещает никакой угрозы плоду.
Врач должен провести повторное УЗИ для уточнения и подтверждения диагноза.
Увеличение, уменьшение, неправильная форма или уплотнение оболочки с питательным желтком от установленных норм имеют значение только вместе с нарушениями других показателей.
Размер вашего желточного мешка соответствует сроку?
Источник: https://KrohaPuzz.ru/beremennost/zheltochnyj-meshok-norma-po-nedelyam.html
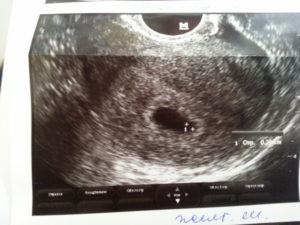
Развитие двух плодных яиц в матке
пятница, февраля 26, 2016 — 08:06
С одновременным рождением сразу двух или более детей издавна связано множество мифов и легенд практически у всех народов. И это происходило не случайно.
Ведь многоплодность (двойня) часто сопровождалась различными осложнениями уже в процессе своего развития, а также послеродовыми проблемами. В настоящее время современная медицина прикладывает все усилия для того, чтобы максимально обезопасить эмбрионы и сохранить им жизнь.
Однако каков бы ни был случай с двумя и более эмбрионами, ему потребуется внимание не только со стороны будущей мамы, но и со стороны врачей.
Одна из самых частых разновидностей многоплодности — это зачатие и рождение двойни. Она развивается как результат одного из двух возможных процессов:
1) одновременное попадание разных сперматозоидов в две яйцеклетки и их оплодотворение. 2) развитие двух зигот из одного и того же яйца.
В первом случае результатом отдельного оплодотворения становятся две вполне самостоятельных зиготы, а тип такой беременности получил название «бизиготная». К такому типу относится около 65% от всех многоплодных случаев.
В случае отдельного развития эмбрионов двойню по характерным признакам можно назвать так:
- Монозиготная (развивающаяся из одной и той же зиготы).
- Бихоральная (имеет две плаценты).
- Биамниотическая (имеет сразу два плодных пузыря).
Характеристики бизиготы
Бизиготная двойня подразделяется на 2 типа:
- Множественная овуляция (когда оплодотворение происходит в рамках одного овуляционного цикла) — обусловлена некоторыми особенностями гормональной выработки. Эту особенность применяют для «зачатия из пробирки», или экстракорпорального метода оплодотворения. Причиной такой овуляции называют повышенную выработку фолликулин благодаря стимулирующему гормону (ФСГ).
- Последовательное оплодотворение двух яиц (без торможения второго процесса). Интервал между поступающими в матку яйцами будет порядка 28 дней.
Несмотря на разницу в весе и степени зрелости, рождение таких детей будет происходить одновременно. На УЗИ 2 плодных яйца станут заметными спустя 28-35 дней после того, как будет обнаружена первая (одноплодная) беременность. Что касается пола будущих детей — бизиготная двойня может любого пола, или разнополой.
Степень вероятности образования бизиготы обусловлена наследственными факторами, чаще всего это передается пациенткам по линии матери.
Характеристики и типы монозиготы
Второй случай — одновременное развитие двух зигот, или монозиготная двойня — до сих пор остается загадкой для специалистов.
Монозигота, у которой 2 плодных яйца, приносит самые большие сложности в процессе протекания такой беременности.
По неизученным до сих пор причинам зигота, достигая определенного периода, образует две отдельных половинки, вполне пригодные к жизни. Один из таких эмбрионов будет как бы зеркальным отражением (клонированной копией) второго.
Разделение яйцеклетки и формирование монозиготной двойни происходит обычно со 2 по 16 день после того, как произошел процесс оплодотворения. При этом есть некоторые особенности, обусловленные днем разделения:
- На 2-3 день — у каждой половинки будет полноценный потенциал, чтобы развиваться внутри утробы самостоятельно. Будут сформированы 2 плодных яйца в матке, каждое из них будет обладать своим собственным хорионом и амниотической полостью (плодным пузырем).
- На 4-7 день — клеточная масса для развития хориона и плаценты будет отделена от клеток, которые служат основой для образования эмбрионального тела. Разделение коснется только отделившейся части клеток. Двойня будет иметь общую плаценту, но две отдельных амниотических полости, и будет называться монохориальная (одна плацента, но 2 разных пузыря).
- На 8-12 день — процесс разделения коснется исключительно эмбрионов. При этом общими у них будут и плацента, и плодный пузырь, а называться она будет — монохориальная моноамниотическая.
- На 13-15 день разделение будет незавершенным, поэтому в дальнейшем процессе развития будут наблюдаться пороки. Эмбрионы могут иметь срастание в любой части тела (например, «сиамские близнецы).
Даже случаи, когда эмбриональное разделение происходит на ранних сроках, нельзя причислить к нормальным процессам. Частота, с которой могут проявляться всевозможные пороки развития, будет намного выше, чем в случае одного плода.
У эмбрионов из монозиготной двойни может быть различной не только половая принадлежность, но и группа крови, а также набор хромосом. Причиной этому может быть:
- Патология на генетическом уровне (хромосомная).
- Дефекты закладки (обусловлены внешними факторами, оказавшими влияние в первый триместр — излучением, вирусами и др).
Чтобы снизить до минимума риски развития пороков и других дефектов, которые могут коснуться развития эмбрионов, потребуется не только постоянное наблюдение у квалифицированных специалистов, но и своевременное прохождение обследования.
Особенности проведения диагностики и наблюдения за многоплодной беременностью
На сегодняшний день ультразвуковая диагностика (УЗИ) дает возможность выявления нескольких плодов уже в начале их развития. При этом используют один из двух видов обследования:
- ТА-сканирование (трансабдоминальное) — сквозь переднюю стенку брюшины.
- ТВ (трансвагинальное) — сканер вводится через влагалище.
Всего проводят троекратное обследование, на различных сроках:
- на 10-14 неделю;
- на 20-24 неделю;
- на 30-34 неделю.
Трагнвагинальное ультразвуковое обследование позволяет выявить плодное яйцо 2 мм (максимум — 4 мм). Это происходит в случае задержки менструаций на срок от 3 до 6 дней, то есть гораздо раньше, чем в случае ТА-сканирования.
Как показывает практика, 2 плодных яйца становятся отчетливо заметными уже к пятой или шестой неделе. После этого постепенно формируются эмбриональные тела, и можно зафиксировать их сердечные сокращения.
Со временем, когда срок беременности становится более значительным, можно установить точное число плацент, отсутствие или присутствие перегородок, разделяющих плодные пузыри, а также обозначить динамику развития всех плодов. Все эти данные помогают врачу определить синхронность плодного роста.
При этом поискам патологических отклонений всегда уделяется наиболее пристальное внимание.Если развитие обоих плодов протекает нормально, до срока в 30-32 недели они будут иметь схожие черты с развитием одного плода (при обычном типе беременности). Н6маловажное значение будет иметь плацентарное местоположение каждого из плодов.
Самыми благоприятными считаются дно, а также передние и задние маточные стенки. Чем ниже будет расположена плацента, тем хуже будет качество ее питания.
Это биологическая особенность с целью избежания центрального предлежания, когда плацента будет перекрывать канал, исключая возможность естественного выхода плода при родоразрешении.
После срока в 32 недели скорость развития плодов немного сокращается. На материнский организм, те не менее, будут приходиться значительные нагрузки. Кроме увеличения материнской массы тела (порядка 30%), происходит повышение объемов крови, циркулирующей внутри организма (около 10%), с прежним уровнем эритроцитов. Это объясняет проявление анемии.
Из-за ускоренного увеличения объемов матки срок родов в случае многоплодия часто наступает раньше положенного.
Общие требования к протеканию многоплодной беременности
По сравнению с развитием одного плода, вид многоплодной беременности требует к себе особенного внимания. Ее характерными отличиями будут такие:
- повышенный уровень требований к материнскому организму;
- особая внимательность на всем протяжении срока беременности (особенно при монохориальном типе) окружающего медперсонала;
- в связи с повышением рисков развития недостаточности плаценты или развития гестоза необходимы специальные профилактические меры, которые начинают уже во втором триместре;
- необходимость в полноценном белковом меню, назначение препаратов, включающих в состав железо, прием витаминных групп;
- подбор перинатального центра (для родоразрешения) только высшей категории — вполне вероятно, что потребуется квалифицированная реанимация новорожденных.
Кесарево сечение, как вид оперативного родоразрешения, для многоплодного случая используется гораздо чаще, чем при ситуациях с одним плодом.
многоплодная беременность
Источник: http://www.probirka.org/biblio/polezno/8996-razvitie-dvuch-plodnich-yaits-v-matke.html
Что означает желточный мешок при беременности. Размеры по неделям и нормы желточного мешочка во время беременности
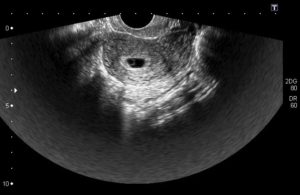
С оплодотворения яйцеклетки в женском организме начинается сложнейший процесс зарождения новой жизни. В первые недели самой важной единицей формирования плода становится желточный мешок, или пузырь.
Не будем принимать его за желтое тело, поскольку это совершенно разные структуры, которые появляются в начале гестации и работают одновременно.
Что такое желточный пузырь и каково его назначение во время вынашивания ребенка, читайте в статье.
Прежде всего, обозначим отличительные черты желточного мешка и желтого тела. Это функциональные образования, которые совсем не долго существуют на ранних сроках беременности, но тем не менее представляют большую ценность для дальнейшего развития нового организма.
Что означает желточный мешок при беременности
Под желточным мешком подразумевают не постоянный орган, расположенный по соседству с зародышем. Он формируется спустя 15 — 16 суток после оплодотворения, во время активного созревания тканей плаценты.
Желточное вещество зиготы обрастает эмбриональными клетками и в итоге приобретает вид округлой замкнутой структуры с тонкостенной мембраной.
Фиксируется она около брюшной части эмбриона, активно работает в первые дни его существования, а на УЗИ начинает четко просматриваться с 6 недели от момента оплодотворения.Если говорить о диаметре этого специфического образования, то с 6 по 10 неделю в норме он составляет 5,5 мм. Чуть позже, начиная с 8 недели, желточный мешок уменьшается примерно до 2 мм. На 12 неделе ультразвук его уже не улавливает.
Что означает желтое тело при беременности
Как и желточный пузырь, этот орган возникает в самом начале беременности и присутствует временно. Образование появляется сразу после того, как готовая к оплодотворению женская клетка покидает фолликул. Материалом для формирования желтого тела становятся гранулезные клетки лопнувшего фолликула.
Если встреча женской и мужской клеток прошла успешно, желтое тело начинает развиваться при содействии хорионического гонадотропина. Эта структура живет на протяжении 10 — 12 недель после зачатия, а рассасываться начинает, как только созреет плацента.
Основная задача желтого тела — снабжение материнского организма прогестероном, при дефиците которого само существование беременности находится под вопросом. Также при участии этого гормона блокируются процессы, запускающие менструацию.
Позже за сохранность маленького человечка будет отвечать плацента, поэтому необходимости в дополнительной защите больше не будет.
Предназначение желточного мешка при беременности
На заре беременности размеры желточного мешка превосходят амниотическую полость и сам зародыш. На данный момент от этой структуры зависит будущее плода, поскольку она отвечает за ряд важнейших функций, которые обеспечивают нормальное развитие органов и структур нового организма:
- восполняет отсутствие печени у малютки, синтезируя целый ряд необходимых веществ: альфа 2-микроглобулина, альфа-фетопротеина, трансферринов и пр.;
- играет решающую роль в том, мальчиком или девочкой впоследствии станет эмбрион, поскольку направляет к нему первые клетки, отвечающие за половую принадлежность;
- принимает участие в формировании иммунитета плода;
- создает в своих тканях первые эритроциты и наращивает мельчайшую капиллярную сетку, на основе которой впоследствии образуется кровеносная система, откуда зародыш возьмет все, что ему понадобится для роста.
Когда желточный мешок при беременности пропадает, на теле эмбриона после него остается кистообразная отметка рядом с пуповинным канатиком.
Желточный мешок при беременности на УЗИ-диагностике
Трансвагинальный датчик диагностического ультразвукового аппарата обнаруживает желточный мешок в период с 6 по 12 неделю внутриутробной жизни крохи. Возможны незначительные колебания этих сроков (плюс-минус 14 дней). Если специфическое образование не просматривается, врач воспринимает это как весомое свидетельство аномального развития гестации.
В ходе проверки диагност учитывает локализацию, форму и объемы желточного мешка. Размеры желточного мешка по неделям при беременности отображены в таблице:
По состоянию желточного мешка судят о том, нормально ли развивается беременность на ранних сроках.
Одна из самых важных характеристик временного органа — быстрое изменение его параметров в начале гестации.В связи с этим специалисты допускают несущественные отклонения от нормативных параметров и не спешат с вынесением неблагоприятных вердиктов.
Если размеры желточного мешка при беременности не совпадают с нормой, это повод повнимательнее присмотреться к зародышу, а также изучить расположение плодного яйца. Для получения дополнительных сведений будущую маму пригласят на повторное УЗИ.
Обычно ультразвуковое исследование проводят на таких сроках:
- 6 — 7 недель;
- 12 — 14 недель.
На первом УЗИ (6 — 7 недель) врач официально сообщает женщине о наступлении беременности и уточняет ее срок. В рамках данного исследования специалист изучает состояние и местоположение хориона и желточного мешка.
Под прицелом ультразвукового датчика оказывается и сам плод: врач оценит его размеры, а также их соответствие сроку гестации и размерам желточного мешка.
На этом сроке уже можно прослушать биение сердца зародыша и оценить, насколько он жизнеспособен в целом.
С 12 по 14 неделю беременности будущие мамы в рамках УЗИ проходят первый скрининг, на котором вновь будут проинспектированы важнейшие составляющие беременности: плод — хорион — желточный мешок. Последний на данном этапе развития достигает своих наибольших размеров.
Впоследствии, когда желточное образование начинает постепенно растворяться, обнаружить его получается уже не всегда. После 14 недели беременности желточный мешок в норме не визуализируется.
Среди настораживающих признаков, при наличии которых пациентке показана дополнительная диагностика, отметим:
- измененную форму желточного образования;
- увеличение (более 7 мм) или уменьшение (менее 2 мм) толщины его мембран;
- отсутствие специфического органа на сроке до 12 недель.
При наличии других неблагоприятных симптомов появляется риск самопроизвольного или искусственного прерывания беременности на ранних сроках. Чтобы уточнить диагноз, в некоторых случаях требуется дополнительная диагностика посредством аппаратуры экспертного класса.
Два и более желточных мешков при беременности
На 8 неделе беременности с помощью УЗИ уже реально определить, сколько амниотических полостей сформировалось в матке. Возможны такие варианты:
- в каждом плодном яйце присутствует один желточный мешок и один плод — тогда беременность классифицируется как дихориальная диамниотическая (рождается двойня с разной внешностью и даже полом), трихориальная амниотическая (разнояйцевая тройня) и т. д.;
- в одном плодном яйце два желточных мешка и два плода с активным сердцебиением. Если амниотических полостей впоследствии будет больше, чем плацент, беременность классифицируют как монохориальную диамниотическую (родятся однополые однояйцевые близнецы очень похожие друг на друга), а если поровну — то монохориальной моноамниотической (однополые однояйцевые близнецы, похожие как две капли воды);
- в одном плодном яйце 1 желточный мешок и 2 плода с активным сердцебиением — беременность соответствует типу монохориальной моноамниотической плацентации.
Патологии развития желточного мешка при беременности
Если развитие эмбриона стартовало успешно, желточный мешок хорошо просматривается с 6 по 13 неделю гестации. В норме толщина мембранных стенок желточного мешка при беременности составляет 5 мм. Случается, что аппарат УЗИ не «видит» временный орган или, наоборот, желточный мешок обнаруживается, когда быть его уже не может. Такие явления можно объяснить так:
- если с момента рождения зиготы прошло менее 6 недель, желточный мешок доступен глазу специалиста далеко не всегда. Практика доказывает, что до 6 недели гестации временного пузыря чаще всего не видно, однако присутствует плодное яйцо и хорошо прослушивается биение сердца (с 5 недели). Именно по этой причине возможны недоразумения;
- если очертания желточного мешка не просматриваются с 6 по 12 неделю, возможно, вскоре подтвердится, что плод замер или произойдет срыв. В таких случаях беременной обязательно назначают повторное УЗИ, чтобы в достоверности результатов первой процедуры не было сомнений (все-таки технические ошибки никто не исключал);
- показателем возможных осложнений является визуализация желточного мешка после 12 недели беременности. Обычно на данном этапе развития эмбриона временный орган начинает постепенно разрушаться, чтобы на 13 неделе освободить место для созревшего детского места. Если желточный мешок никуда не исчез до этого времени, риск выкидыша очень большой;
- разрушение желточного мешка раньше положенного срока (до 12 недели гестации) также свидетельствует о сбое в течение беременности и, скорее всего, является предпосылкой ее прерывания;
- в случае, если временный орган сформировался, а зародыша нет, говорят об анэмбрионии. В такой ситуации плодное яйцо пустое, несмотря на наличие желточного пузыря;
- неправильная форма желточного мешка (например, волнистые края, неравномерная толщина мембран) все еще остается темой медицинских дискуссий. В основном ученые склоняются к мысли, что изменение формы свидетельствует о какой-либо дисфункции временного органа.
Отклонение размеров желточного мешочка от нормы при беременности
Параметры временного образования иногда бывают меньше нормальных показателей или, наоборот, превышают их.
Это явление считают тревожным, но в то же время субъективным признаком, поэтому в обязанности врача входит его тщательная проверка и расшифровка.
Так, прежде чем говорить о наличии каких-либо нарушений, проводят тройной тест. В рамках этого тестирования изучают маркеры аномалий развития и хромосомных нарушений эмбриона.Этот же тест актуален, когда желточный мешок «задержался» на своем месте слишком долго. Если подтверждается наличие какой-либо необратимой внутриутробной проблемы, беременность искусственно прерывают.
Желточный мешок меньше нормы при беременности
Слишком маленькие размеры временной структуры говорят о дефиците прогестерона. Ситуацию часто получается исправить при помощи медикаментозного вмешательства. Беременной назначают Дюфастон, Утрожестан и другие препараты прогестерона.
В других случаях уменьшенные параметры желточного пузыря наблюдаются, если орган начал разрушаться раньше срока. В этот момент жизненно необходимые органы плода еще не успели оформиться и нормально работать не могут, поэтому зародыш погибает, а беременность завершается выкидышем. Если самопроизвольного срыва не происходит, беременность называют регрессирующей (замершей).
Желточный мешок больше нормы при беременности
Когда размеры большого желточного мешка превышают норму, скорее всего, срок беременности был определен неправильно, что нередко случается, если женщина не может похвастаться регулярным месячным циклом. Для разъяснения ситуации специалист повторно оценивает размеры зародыша и пересчитывает его «возраст» на основании новых данных.
Обратите внимание! Волноваться по поводу качественных характеристик желточного мешка, которые отличаются от нормы, можно только при наличии других отклонений, выявленных на УЗИ.
Если же местоположение зародыша, его размеры и сердечный ритм не вызывают у врача нареканий, все метаморфозы желточного мешка воспринимают как индивидуальную особенность конкретной беременности, которая никак не отображается на развитии 1 триместра.
Подведем итог: если встреча яйцеклетки и сперматозоида закончилась беременностью, при отсутствии критических дней монитор аппарата УЗИ отобразит желтое тело, а еще 6 недель спустя станут видны очертания желточного пузыря.
Если параметры этого временного образования не будут отвечать установленным нормам, не исключены аномалии эмбрионального развития на ранних сроках беременности.
В связи с этим обязанностью каждой женщины, которая готовится стать матерью, является своевременная постановка на учет и ответственное выполнение всех рекомендаций врача.
Источник: https://beremennuyu.ru/chto-oznachaet-zheltochnyj-meshok-pri-beremennosti-razmery-po-nedelyam-i-normy-zheltochnogo-meshochka-vo-vremya-beremennosti
Желточный мешок при беременности
Желточный мешок – это зародышевый орган, содержащий запас питательных веществ для эмбриона. Желточный мешочек сохраняется на протяжении всего I триместра и самостоятельно рассасывается после 12 недель. Форма и размеры желточного мешка являются одним из важнейших показателей течения беременности на самых ранних ее сроках.
Происхождение
Желточный мешок формируется из особой структуры – эндобластического пузыря – на 15-16 день развития эмбриона (или на 29-30 день от последней менструации).
В этот период женщина может еще не знать о своем изменившемся статусе, и только задержка менструации указывает на возможное зачатие ребенка. Желточный мешок развивается вместе с плодным яйцом и другими структурами зародыша по заданной природой программе.
Любые отклонения от генетически запрограммированного ритма могут привести к прерыванию беременности.Желточный мешок представляет собой замкнутое кольцо, расположенное внутри хориальной полости. Функционирует он недолго – всего 12-14 недель. В начале II триместра желточный мешок начинает уменьшаться в размерах. После 14 недель образование бесследно исчезает, выполнив все возложенные на него функции.
Роль желточного мешка
Желточный мешочек – временный (провизорный) орган, однако без него невозможно нормальное течение беременности и развитие эмбриона. На ранних стадиях размеры желточного мешка превышают размер эмбриона и амниотической полости. Желточный мешок активно растет с 6 по 12 неделю гестации, после чего постепенно уменьшается в размерах и полностью исчезает.
На 18-19 день от зачатия желточный мешок становится очагом кроветворения. В его стенках образуются участки эритропоэза, и формируются первые красные кровяные клетки. В дальнейшем здесь образуется разветвленная сеть капилляров. Первичные эритроциты, выходя из желточного мешка, попадают в кровеносную систему эмбриона и разносятся с током крови по всему организму.
С 28 дня от момента зачатия желточный мешок начинает выработку первичных половых клеток эмбриона. В дальнейшем половые клетки мигрируют из желточного мешка и попадают к закладкам гонад (половых желез).
4-5 неделя беременности – важный этап в развитии половой системы плода.
Любые негативные воздействия в этот период (инфекции, облучение, прием лекарственных препаратов) могут нарушить формирование половых желез эмбриона и стать причиной бесплодия.
Со 2 по 6 неделю беременности желточный мешок выполняет роль печени для эмбриона. В стенках желточного мешка синтезируются важные белки и ферменты, необходимые для нормального развития всего организма.
В частности, здесь вырабатывается АФП (альфа-фетопротеин). В кровеносной системе плода АФП связывается с ПНЖК (полиненасыщенными жирными кислотами) и переносит их ко всем клеткам и тканям.
Также АФП подавляет иммунную реакцию на вновь синтезируемые белки, позволяя метаболическим процессам проходить в нужном ритме.
Другие функции желточного мешка:
- регуляция иммунной системы плода;
- синтез гормонов;
- создание условий для адекватного обмена веществ;
- выведение продуктов обмена.
Все свои функции желточный мешок выполняет до тех пор, пока в организме плода не сформируются основные внутренние органы и не возьмут на себя эту работу. После 12 недель необходимость в желточном мешке отпадает. К началу II триместра от желточного мешочка остается лишь небольшое кистозное образование у основания пуповины.
Желточный мешок на УЗИ
При ультразвуковом исследовании трансвагинальным датчиком желточный мешок определяется с 6 по 12 неделю беременности. Допускаются незначительные отклонения (до 2 недель) в любую сторону. Отсутствие на УЗИ желточного мешочка – неблагоприятный признак, свидетельствующий о серьезных нарушениях в течении беременности.
При проведении УЗИ врач оценивает расположение, форму и размер желточного мешка. Размеры желточного мешочка будут зависеть от срока гестации.
Нормы желточного мешка по неделям:
Важно помнить: размер желточного мешка быстро меняется на ранних сроках беременности. Незначительные отклонения не должны пугать беременную женщину и не могут быть основанием для постановки серьезных диагнозов.
Если размер желточного мешочка не соответствует норме, врач должен внимательно осмотреть эмбрион, определить локализацию плодного яйца и другие параметры. При необходимости проводится повторное УЗИ через 1-2 недели.Сроки для проведения УЗИ:
- 6-7 недель;
- 12-14 недель.
На сроке 6-7 недель проводится первое ультразвуковое исследование во время беременности. В ходе процедуры врач подтверждает факт наступления беременности и определяет ее срок.
Доктор обозначает расположение плодного яйца (в матке или за ее пределами), оценивает состояние и локализацию желточного мешка и хориона. Определяются размеры плода, их соответствие сроку беременности и размерам желточного мешочка.
В 6 недель также выслушивается сердцебиение эмбриона и оценивается его жизнеспособность.
На сроке 12-14 недель проводится первый ультразвуковой скрининг. Во время процедуры врач оценивает состояние эмбриона, хориона и желточного мешка. В этот период желточный мешочек достигает своих максимальных размеров. При проведении УЗИ в более поздние сроки желточный мешок начинает рассасываться и не всегда визуализируется на экране. После 14 недель желточный мешок в норме не определяется.
Неблагоприятные симптомы:
- отсутствие желточного мешка на сроке до 12 недель;
- утолщение желточного мешка более 7 мм или уменьшение менее 2 мм;
- изменение формы желточного мешка.
В комплексе с другими симптомами эти состояния могут указывать на высокий риск прерывания беременности в I триместре. Для уточнения диагноза может потребоваться дополнительное обследование на аппарате экспертного класса.
Патология желточного мешка
При проведении УЗИ врач может выявить такие состояния:
Желточный мешок не визуализируется
В норме желточный мешок определяется на УЗИ в период с 6 по 12 неделю. Отсутствие желточного мешка – неблагоприятный признак.
Если столь важный орган по каким-то причинам рассасывается раньше времени, эмбрион перестает получать необходимые для его развития вещества. Нарушается синтез гормонов и ферментов, прекращается выработка красных клеток крови.
При преждевременной редукции желточного мешка (до 12 недель) происходит самопроизвольный выкидыш. Сохранить беременность медикаментозными средствами не удается.Отсутствие желточного мешка на УЗИ (с 6 по 12 неделю) считается одним из признаков регрессирующей беременности. Сердцебиение эмбриона при этом не определяется, его размеры не соответствуют сроку гестации. Лечение только хирургическое. При регрессирующей беременности проводится удаление плодного яйца и выскабливание полости матки.
Желточный мешок меньше нормы
Возможные варианты:
- Желточный мешочек определяется в виде рудиментарного образования.
- Размер желточного мешка не соответствует сроку беременности (меньше нормы).
Любая из этих ситуаций говорит о том, что началось преждевременное рассасывание желточного мешка.
Если на момент редукции мешочка внутренние органы плода еще не сформированы и не способны полноценно функционировать, происходит гибель эмбриона и самопроизвольный выкидыш.
В некоторых случаях сокращения матки и выкидыша после гибели эмбриона не происходит. Такое состояние носит название регрессирующая беременность.
Желточный мешок больше нормы
Основная причина такого симптома – неправильное определение срока беременности. Это возможно при нерегулярном менструальном цикле (на фоне различной гинекологической патологии или у кормящих мам). В этой ситуации врачу следует оценить размеры эмбриона и пересчитать срок беременности с учетом имеющихся данных.
Важный момент: изменение размеров, формы или плотности желточного мешка имеет значение только в комплексе с другими ультразвуковыми показателями.
При выявлении любых отклонений следует оценить состояние эмбриона (локализация, размеры, сердцебиение). Если малыш растет и развивается в соответствии со сроком беременности, не никаких причин для беспокойства.
Изменения желточного мешка в данном случае считаются индивидуальной особенностью, не влияющей на течение I триместра.
врач акушер-гинеколог Екатерина Сибилева
Источник: https://spuzom.com/zheltochnyj-meshok-pri-beremennosti.html