Что лучше хгч или узи для определения беременности
Содержание
Необходимость УЗИ для определения беременности
Когда женщина при подозрении на беременность обращается к доктору, тот в обязательном порядке отправляет ее на УЗИ. Прохождение такого исследования является важным этапом на пути к рождению ребенка.
Своевременность проведения первого УЗИ
Многие женщины, не дождавшиеся в срок очередной менструации и заподозрившие у себя определенные симптомы, стремятся поскорей узнать диагноз своего состояния.
Все же не стоит сразу спешить на прием к врачу, чтобы он назначил процедуру УЗИ.
Для того чтобы понять, когда можно будет уже узнать о наступлении беременности с помощью УЗИ, следует разобраться в некоторых моментах. При удачной «атаке» сперматозоидом яйцеклетки в овуляционный период происходит ее оплодотворение.
Некоторое время уходит на то, чтобы эти две слившиеся клетки попали в матку и внедрились в ее слизистую. С наступлением этого момента в утробе женщины начинает зарождаться новая жизнь.
УЗИ покажет беременность уже на ранней стадии, если:
- выдержан срок, в результате которого зародыш приобретает заметные очертания;
- плодное яйцо достаточно просматривается;
- соответствует квалификация врача;
- УЗИ сканер обладает высокими техническими характеристиками.
Убедиться в своей беременности женщина может уже на 6-й день задержки. Такая возможность ей представится, если врач-сонолог, располагающий современным аппаратом с высоким разрешением, сможет рассмотреть на экране сканера эмбрион диаметром до 5 мм.
Такой размер плод наращивает за период в 3 недели от момента зачатия. По истечении 10 дней задержки диагностика беременности может стать более информативной. В это время эмбрион уже более заметен в плодном яйце, и прослеживается его сердцебиение.
Со временем будет заметна и его двигательная активность. Стоит отметить, что на самой ранней стадии развития плода еще совершенно невозможно установить его пол.
Важность проведения процедуры УЗИ на ранних сроках
С помощью первого УЗИ врач, прежде всего, устанавливает наличие самой беременности, а также более точно определяет ее срок.
Более глубокая цель исследования заложена в диагностике проблем, что могут возникать в процессе развития плода, и функциональности материнских органов.
При последующих процедурах обследования, когда уже доступна детальная визуализация эмбриона, выполняются те замеры, по которым определяется отсутствие хромосомных аномалий (синдрома Дауна, Эдвардса и пр.) и врожденных пороков (аномалии скелета, анэнцефалии и пр.).
Если беременность протекает нормально, то будет достаточным проведение по одному УЗИ в каждом из трех триместров. Часто случается так, что акушеры обнаруживают какие-либо нарушения во внутриутробном развитии плода или возможную угрозу преждевременных родов.В таком случае может быть проведено максимально допустимое количество исследований, в результате которых будет осуществлена полная диагностика, а вслед за ней и нормализация состояния беременной.
По сравнению с аптечным тестом и лабораторным анализом ХГЧ ультразвуковое исследование считается более эффективным методом определения беременности.
Такая разновидность ранней диагностики позволяет убедиться не только в удавшемся зачатии, но и в локализации плодного яйца, свидетельствующей об отсутствии или наличии внематочной беременности.
После прохождения УЗИ женщине вручается заключение врача-сонолога, в котором указываются следующие сведения:
- срок беременности и количество эмбрионов;
- предлежание плода и масса его тела;
- размер головы и сократительная способность сердца зародыша.
Кроме прочей информации в протоколе исследования отмечаются также выявленные отклонения или нарушения в развитии будущего ребенка.
Виды УЗИ для определения срока беременности
Широкое распространение получили следующие совершенно безвредные для плода виды исследования беременности:
Трансвагинальное УЗИ. Осуществляется путем введения специального датчика во влагалище беременной женщины, находящейся в положении лежа на кушетке или гинекологическом кресле.
При этом исключается болезненность процедуры и какой-либо физический дискомфорт. Перед выполнением трансвагинального УЗИ мочевой пузырь пациентки должен быть полностью опорожнен.
Для получения качественного изображения и препятствования накоплению воздушных пузырьков датчик помещают в цельный презерватив, на поверхность которого наносится специальный гель или физраствор, способствующий улучшению акустического контакта.
За счет возможности панорамного сканирования путем смещения датчика в разных направлениях и глубокого проникновения к телу матки такое исследование позволяет получить более точные сведения относительно состояния органов малого таза и процесса развития эмбриона. Такое УЗИ рекомендуется проводить преимущественно в первом триместре уже с 3 — 4 недели от момента зачатия.
Абдоминальное УЗИ. Используется для исследования состояния плода, когда срок беременности превышает 5 недель. Проводится исследование с помощью датчика, скользящего по стенке нижней части живота женщины.Для улучшения акустического эффекта на место обследования наносится специальное гелеобразное вещество. В этом случае на пути ультразвуковых лучей находится больше препятствий и им следует пройти более длинное расстояние, чем при предыдущем виде УЗИ.
Несмотря на более поздний срок установки диагноза и более низкую степень точности результатов, такой вид исследования считается наиболее распространенным.
Ставшее модным ныне 3-х и 4-х мерное УЗИ на ранних сроках не проводится. В этот период эмбрион не только не просмаьривается в полной мере, но еще и не выглядит как настоящий ребенок. Уже по достижении 18 — 20 недель беременности будущие родители могут получить снимок или видео о внутриутробной жизни их малыша.
Достоверность результатов УЗИ
Несмотря на хорошую результативность ультразвукового исследования допускаются также некоторые погрешности.
Их степень зависит в основном от невозможности определения своевременности овуляции и точной даты зачатия.
Ведь сперматозоид считается жизнеспособным от 3 суток и более.
Выяснение того, который живчик из общего потока семени смог достичь яйцеклетки раньше всех остальных, не представляется возможным. Поэтому установление срока по УЗИ может иметь погрешность в несколько дней, а рассмотреть плодное яйцо врач сможет позже чем через 3 недели в то время, как срок задержки явно указывает на беременность.
Женщина не должна расстраиваться, если при проведении процедуры УЗИ специалист не смог уверенно подтвердить зарождение новой жизни. Этому могут быть причиной: уровень его квалификации и небольшой опыт, индивидуальные особенности пациентки и несовершенность технологии оборудования.
В целом УЗИ считается наиболее достоверным источником определения беременности на ранних сроках, а важность такого исследования для диагностики развития будущего малыша и здоровья его мамы является неоценимой.
Определение на УЗИ внематочной беременности
В зависимости от локализации имплантированного эмбриона в организме у женщины случается обычная либо внематочная беременность.
При удачном достижении оплодотворенной яйцеклеткой полости матки и ее закрепления на стенке слизистой наступает физиологическая беременность.
Тем не менее в случае возникновения каких-либо сбоев в организме женщины может развиться внематочная или эктопическая беременность, что характеризуется непроизвольной фиксацией яйцеклетки в шейке, трубах матки или брюшной полости.
При возникновении определенных симптомов и задержки менструации женщина даже не подозревает, что у нее может быть неблагополучная беременность. В любом случае нужно показаться врачу, который при определенных подозрениях направит пациентку на дополнительное обследование.Определить зачатки такой патологии можно с помощью УЗ исследования, которое с точностью определит локализацию плодного яйца уже на ранних сроках. При этом может быть использован любой из видов диагностики, но помним, что трансвагинальный датчик способен выдать результаты на самой ранней стадии беременности.
Разница между сроком по УЗИ и акушерским
Нормальная беременность женщины имеет продолжительность в среднем примерно 280 дней.
Такой счет берет свое начало от первого дня последних месячных и обозначает акушерский срок беременности, который влияет как на определение предполагаемой даты родов (+/- 10 дней), так и на расчет дородового отпуска.
Традиционно акушерский срок из-за своей легкости определения используется в клинической практике как решающий при выписке направлений на скрининги, консультации профильных специалистов, общие анализы мочи и крови, прочие.
Однако, неопределенность с датой зачатия и индивидуальный характер вынашивания беременности каждой отдельно взятой женщиной ставит под сомнение такой метод расчета. Чему свидетельствует и возникновение разницы в несколько недель между сроком, установленным гинекологом и тем, что обозначен в протоколе обследования беременной на УЗИ.
Стоит отметить, что целью ультразвукового исследования не является лишь определение сроков беременности.
Этот тип диагностики решает более углубленные, разноплановые задачи, направленные на сохранение здоровья будущего малыша и его мамы.
Так, основным из важных вопросов является анализ соотношения определенных с помощью УЗИ размеров плода и параметров эмбриона, характерных для акушерского срока беременности.
Врач, выполняющий исследование, берет за основу именно акушерский срок, который, несомненно, будет больше. При обнаружении значительной разницы между установленными двумя специалистами сроками беременности, пациентке назначается дополнительное, более углубленное обследование, поскольку разрыв в несколько недель может свидетельствовать об отставании размеров плода.
Тем не менее на ранних сроках не стоит сильно переживать и обращать внимание на возникновение разницы между сроком УЗИ и акушерским.До 12 недель во время диагностики на ультразвуковом сканере специалисты, оценивая среднее значение внутреннего диаметра плодного яйца и копчико-теменной размер (КТР) эмбриона, пользуются таблицами, что рассчитаны на эмбриональный срок.
Этим термином обозначается длительность беременности, высчитываемой ото дня зачатия, производимого в период овуляции. В связи с этим эмбриональный срок считается меньше на 2 недели от акушерского.
Таким образом, нет никакого различия между двумя важными сроками, определяемыми акушером и УЗИ-специалистом. Поэтому, если в протоколе исследования сонолог допустил ошибку, забыв привести свои результаты к контрольному акушерскому сроку, следует ему на это указать.
Источник: http://profuzi.ru/beremennost/uzi-na-rannih-srokah.html
Анализ ХГЧ при беременности
Определение уровня ХГЧ – это стандартная процедура при ранней диагностике беременности. Уже на 6-8 день после зачатия можно определить, есть ли беременность, сдав кровь на содержание ХГЧ в любой клинико-диагностической лаборатории.
После постановки беременной на учёт в женскую консультацию анализ крови на ХГЧ проводят при необходимости, поэтому в большинстве случаев в городских женских консультациях он не входит в список обязательных анализов.
Однако в современных клиниках данный анализ является обязательным в первом триместре беременности, так как это наиболее удобный способ вовремя предупредить возникновение негативных последствий для здоровья плода.
статьи:
Зачем сдавать кровь на ХГЧ во время беременности?
Хорионический гонадотропин (или «гормон беременности») начинает вырабатываться зародышевой оболочкой, как только плодное яйцо внедриться в стенку матки, и это происходит где-то на 6-8 сутки после зачатия.
На ранних сроках, когда тест для диагностики беременности в домашних условиях ещё не показывает чёткую вторую полоску, подтвердить «интересное положение» поможет именно лабораторный анализ крови на ХГЧ, ведь в крови беременной женщины концентрация «гормона беременности» выше, чем в моче.
А после постановки на учёт в женскую консультацию, исследование в динамике крови на гормон ХГЧ (в комплексе с УЗИ) способно определить нормально ли развивается плод внутри утробы.
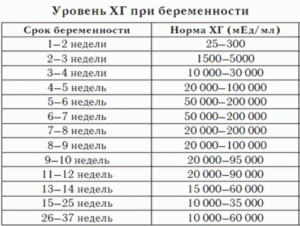
Обычно анализ крови на ХГЧ сдается на 11-14 неделе беременности (во время первого комплексного скрининга – «двойного теста») и на 16-20 неделе (во время второго скрининга – «тройного теста»). При пренатальных скринингах определяется уровень b-ХГЧ в нг/мл (см. таблицу 1-а и 1-б).
Таблица 1-а и 1-б соответственно
Бета-ХГЧ – это составляющая хорионического гонадотропина, количественная оценка которого направлена на определение отклонений в развитии плода.
Особенно важно проводить анализ крови на гонадотропин в первом триместре беременности при имеющейся угрозе выкидыша.
Следить за состоянием плода каждую неделю, делая УЗИ органов малого таза – это риск для малыша, ведь чрезмерное ультразвуковое воздействие может негативно отразиться на течении беременности, так как безвредность УЗИ ещё не было доказано. А вот анализ крови на ХГЧ считается безвредным способом наблюдения за развитием беременности.
Также назначают анализ крови на ХГЧ при подозрении на замершую и/или внематочную беременность.
Как правильно сдавать кровь на ХГЧ? Когда сдавать?
Для определения уровня ХГЧ берут кровь из вены. Рекомендуется для чистоты полученных результатов сдавать кровь на анализ утром натощак (при условии, что последний приём пищи был не менее 8 часов назад).
Помните, что чай/кофе и сок/морс – это тоже еда, поэтому утром можно попить только минеральную воду. А за день до сдачи анализа желательно не употреблять жирную жареную пищу.
Для исследования крови на изменение уровня ХГЧ в динамике следует сдавать кровь в одно и тоже время суток, желательно утром.
Но если с утра нет возможности посетить лабораторию, то можно проводить анализ каждый раз днём, примерно в одно и то же время, но последний приём пищи должен хотя бы за 4-5 часов до сдачи анализа.Непосредственно перед самим забором крови необходимо успокоиться и спокойно посидеть 5-10 минут.
Прием синтетического гестагена способен повысить уровень ХГЧ, поэтому заранее предупредите об этом лаборанта.
Проходить УЗИ и сдавать кровь при комплексном скрининге 1-го и 2-го триместра необходимо в один и тот же день или хотя бы так: пройти УЗИ, а на следующее утро – сдать кровь на ХГЧ, но не позже 3-х дней после УЗИ.
Если перед сбором анализа крови вы почувствовали слабость, головокружение и другие предобморочные ощущения, предупредите медсестру об этом заранее и, тогда кровь у вас возьмут в положении лёжа.
Уровень ХГЧ по неделям беременности
На протяжении всего срока беременности уровень ХГЧ меняется: сначала прогрессивно растет, достигает своего пика, уровень ХГЧ слегка притормаживается, оставаясь практически неизменным, а далее постепенно падает.
Так в первые недели беременности уровень ХГЧ удваивается каждые 2-3 дня. На сроке 8-9 акушерских недель (или 6-7 недель от зачатия) он перестаёт расти и далее начинает медленно снижаться.
Для диагностического значения важен уровень ХГЧ в крови женщины только до 20 недели беременности.
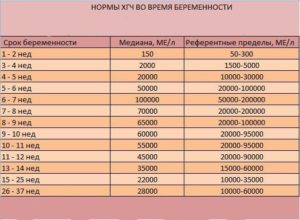
Нормы уровня ХГЧ разняться в зависимости от метода проведения анализа в той или иной лаборатории. Поэтому важно проводить анализы крови всегда в одной и той же лаборатории. У лаборанта или врача, выписавшего вам направление на прохождение анализа крови, узнайте допустимые границы уровня ХГЧ на вашей неделе беременности.Ниже приведены нормативные значения ХГЧ разных медицинских учреждений, в том числе независимой лаборатории «Инвитро», филиалы которой есть во многих городах России, Белоруссии, Казахстана и Украины (см. таблицу 2-4).
Таблица 2
Таблица 3
Таблица 4
Расшифровка результата анализа крови на ХГЧ при беременности
Получив результат анализа крови необходимо сопоставить полученную величину уровня ХГЧ с нормативным значением согласно срока беременности.
Понижение уровня ХГЧ
Снижение концентрации ХГЧ в крови беременной происходит при следующих причинах:
- угрозе самопроизвольного прерывания беременности (иными словами при угрозе выкидыша), когда наблюдается отклонение величины от нормы более чем на 50%;
- внематочной или замершей беременности (очень медленно увеличивается или перестал расти уровень ХГЧ на сроке до 9 недель беременности);
- хронической плацентарной недостаточности.
Повышение уровня ХГЧ
К повышению концентрации гормона в крови беременной женщины приводит:
- многоплодная беременность (уровень ХГЧ увеличивается пропорционально числу плодов);
- ранний токсикоз или гестоз;
- внутриутробная инфекция;
- сахарный диабет у беременной;
- пузырный занос;
- хорионэпителиома;
- патология плода на хромосомном уровне (например, при синдроме Дауна и других пороках развития);
- приём синтетического гестагена.
Обычно у женщин с нерегулярным менструальным циклом или с поздней овуляцией, дата зачатия может значительно отличаться от даты, предполагаемой врачами. И такое несоответствие установленного срока беременности с реальным отображается в анализе крови повышением уровня ХГЧ.
Проще говоря, гинеколог высчитала, что срок беременности, например, 5 акушерских недель, начиная свой отчет с первого дня последней менструации. А на самом деле овуляция произошла позже положенного срока (не за 14 дней до начала следующих месячных, а за несколько дней до конца менструального цикла), тогда настоящий срок беременности от зачатия (овуляции) – 1 неделя и несколько дней.
Следовательно, и ХГЧ должно соответствовать норме не для 5-ой акушерской недели, а для 1-2 недели от зачатия или 3-4 акушерской недели. На УЗИ будет установлен более точный срок беременности согласно размерам плода, вот этому сроку и должен соответствовать уровень ХГЧ.
Высокий уровень ХГЧ только в сочетании со снижением уровня АФП может говорить о вероятности наличия синдрома Дауна у плода (см. таблицу 5).
Таблица 5
ХГЧ при анэмбрионии
Уровень ХГЧ может продолжать расти даже при патологическом течении беременности. Основной способ удостовериться в том, что кроха жив и здоров – это пройти УЗИ «плюс» услышать сердцебиение плода. Прослушиваться сердечко начинает с 3 недели от зачатия (или с 5 акушерской недели беременности).
Бережная А.С.
Источник: https://zaletela.net/zdorove/analiz-xgch-pri-beremennosti.html
Точность результатов анализа ХГЧ
Сдавая анализ на ХГЧ большая часть женской половины, всегда надеется на получение желаемого результата. Но всегда ли сдача этого анализа гарантирует точный результат? Или все же есть вероятность, что ответ будет неверным?
Хгч – лучший анализ для определения беременности?
Среди множества методов, применяемых для определения беременности, точным считается анализ хгч. Сдавать кровь на этот анализ можно уже буквально спустя пару дней, с момента осуществления прикрепления эмбриона к стенке матки. Но действительно ли анализ хгч способен показывать лишь правильный результат? Есть ли вероятность получения ошибочного ответа?
В действительности, анализ хгч, является не чем иным как обычная сдача венозной крови на гормоны. Если расшифровать название анализа, то получится, что кровь сдается на выявление концентрации хорионического гонадотропина, именно так называется гормон обозначаемый как хгч. До наступления беременности, у женщин хгч находится на небольшом уровне, не превышающего в количестве 5 мЕд\\мл.
Стоит знать, кровь мужчин также содержит в себе хгч. Присутствие его небольшой концентрации обуславливается работой гипофиза, находящегося в головном мозге.
Наступление беременности значительно влияет на вырабатываемое количество гормона, провоцируя его, существенно увеличится в концентрации. Резкое увеличение концентрации хгч у женщин происходит уже буквально с 8 – 12 дня, после того как произошло закрепление эмбриона в матке.
С этого момента хгч длительный период лишь подвергается увеличению концентрации. Уже на третьей неделе беременности, увеличение гормона осуществляется каждый день.
В этот период его результаты будут постоянно отличаться от предыдущих, так как каждый день его концентрация увеличивается в два раза.
Стоит знать, увеличение хгч при беременности у женщин, является естественной процедурой. Но если концентрация гормона происходит слишком стремительно, то это может означать, что у ребенка имеется генетическое отклонение, то есть, он может родиться к примеру с болезнью Дауна.
Ежедневное увеличение гормона осуществляется буквально до 11 недели, после чего до 22 недели беременности уровень концентрации подвергается снижению, но затем вновь немного увеличивается в концентрации.
Всегда анализ на хгч имеет верные результаты?
Следует сразу сказать, ошибаться может любой анализ. Но получаемые вследствие сдачи результаты анализа на хгч являются в 99% случаев достоверными. Но в 1% случаев, получаемые ложные результаты, не означают, что кровь исследовалась неправильно. Произойти такое может по причине человеческого фактора.
Так получаемые вследствие исследования крови на концентрацию гормона, ошибочные результаты могут быть:
- Ложноположительными, это значит, что результаты показывают наличие беременности, при этом в реальности ее нет. В этой ситуации, врачом назначается дополнительное обследование. Получится, такое может, в случае если в крови у женщин присутствует вещество, имеющее определенное сходство с хгч по имеющимся в них составляющим элементам. Спровоцировать ложные результаты может и в действительности присутствующий в высокой концентрации гормон. Но такой высокий уровень при отсутствии фактической беременности указывает на наличие заболевания в виде опухоли, поликистоза яичников. Изменить кровь по уровню концентрации гормона могут и препараты, где в качестве одного из составляющих элементов будет присутствовать хгч гормон. Показать кровь у женщин высокую концентрацию гормона при отсутствии беременности может и по причине, ее раннего присутствия. То есть, если у женщин произошел в течение последнего месяца выкидыш, либо она провела аборт или родила, то уровень концентрации гормона будет находиться еще на более высоком, чем положено у небеременных женщин;
- Ложноотрицательным, такое может происходить у действительно беременных женщин, если они сдали кровь на анализ раньше требуемого срока. То есть, показать правильные результаты, анализ на хгч может не ранее 8 дня после закрепления эмбриона в матке. Но иногда ошибаться хгч может и в случае поздней овуляции и даже изменения темпа выработки самого гормона в организме женщины. В некоторых случаях, такое явление происходит, если эмбрион закрепился не на стенке внутри матки. То есть, такой ответ может означать, что у женщин развивается внематочная беременность. При наличии у врача подозрений относительности достоверности результатов хгч, им назначается повторный анализ на выявление концентрации гормона, а также УЗИ органов малого таза.
Несмотря, что причин появления ложного ответа предостаточно. Всегда существует и небольшая вероятность, что ошибаться могут и лаборанты, проводящие процесс исследования с допущением определенных ошибок.
Могут ли врачи ошибаться в истолковании результата?
В самих расшифровках они вряд ли будут ошибаться, но вот факт неправильного истолкования полученного анализа может присутствовать. Происходит такое по причине все той же беременности, из-за которой врачи и назначают сдачу хгч.
То есть, этот анализ назначается в большинстве случаев женщинам, у которых имеются причины, которые препятствуют наступлению желаемой беременности.
И когда все же желаемый положительный результат подтверждающий беременность появляется в руках врача, чаще всего выявленная в крови увеличенная концентрация ХГЧ даже не вызывает каких-либо других ассоциаций.
Ведь увеличение концентрации гормона может спровоцировано быть как по причине беременности, так и развития ряда заболеваний, в числе которых присутствует и поликистоз яичников.
Стоит знать, не всегда полученный положительный анализ свидетельствует о правильном течении беременности, особенно если при повторной сдаче крови на хгч через неделю уровень выявленной концентрации гормона не подвергся дальнейшему увеличению. Это может означать как развитие внематочной беременности, так и, о ее замирании.Иногда увеличенная концентрация хгч может свидетельствовать не о наличии беременности, а о развивающейся опухоли. Именно по этому анализу чаще всего выявление опухоли разного вида происходит у мужчин.
Источник: https://testanaliz.ru/rezultaty-hgch
Исследование беременности на раннем сроке
Увидев на тесте желанные — или внезапные — «две полоски», многие из нас впадают в панику. Жизнь мгновенно разделяется на «до» и «после».
Кто-то лихорадочно вспоминает три бокала шампанского, кто-то в фертильном цикле принимал антибиотики, кто-то не понимает, как это могло произойти, ведь «мы же были так аккуратны».
Семнадцать позитивных тестов на беременность — вовсе не экзотическое исключение, а вполне обычная реакция женщины на открывшееся обстоятельство.
Самый первый анализ
Достоверно подтвердить или исключить беременность позволяет определение уровня гормона β-ХГЧ — хорионического гонадотропина. Уже через 6–10 дней после оплодотворения яйцеклетки β-ХГЧ может быть обнаружен в сыворотке крови или моче женщины.
Я отношусь к принципиальным противникам сверхраннего изучения β-ХГЧ. Как не каждое посаженное в землю зернышко дает росток, так и не каждая зигота (оплодотворенная яйцеклетка) становится эмбрионом и плодом. Разумно начинать делать такие тесты при небольшой задержке менструации, во всяком случае, после 28–30-го дня цикла.
Определение уровня общего β-ХГЧ в сыворотке крови существенно более информативно, чем мочевые тесты, но однократное исследование не принесет никакой информации. При хорошо и правильно прогрессирующей беременности ранних сроков уровень β-ХГЧ примерно удваивается каждые 48 часов. Такая динамика роста — хороший прогностический фактор. При этом:
- недостаточный прирост показателя — возможна внематочная или неразвивающаяся беременность;
- удвоение ХГЧ происходит очень высокими темпами — возможна многоплодная беременность или пузырный занос;
- снижение уровня ХГЧ — регрессирующая беременность;
- уровень ХГЧ не повышается и не снижается — неразвивающаяся беременность.
Когда уровень β-ХГЧ достигает 1200 мЕд/мл, темпы роста замедляются — на удвоение требуется примерно 72–96 часов. А после 9–11 недель концентрация β-ХГЧ естественным образом начинает снижаться.
Важно! Проводите исследование в одной и той же лаборатории, чтобы лечащему врачу не пришлось сравнивать несравнимое.
Когда нужно УЗИ?
Необходимость проведения УЗ-диагностики на сверхранних сроках беременности остается одним из дискуссионных вопросов современного акушерства. С одной стороны, визуализация плодного яйца в полости матки позволяет исключить возможность внематочной беременности (за исключением тех редких случаев, когда пациентке «повезло» иметь одно плодное яйцо в матке, а другое — в маточной трубе).
С другой стороны, ультразвуковое исследование в раннем эмбриональном периоде нельзя считать полностью безопасным. Эмбрион пока слишком мал, а скорость деления его клеток и вероятность «поломки» очень высока.
Хорошо известно, что ультразвук способен вызывать тепловые и нетепловые (механические) биоэффекты, поэтому для минимизации риска рекомендовано проводить исследование для 1-го триместра только в защищенном режиме — не выходя за рамки диапазона 3–4 мГц, продолжительность исследования должна быть минимально возможной, использование энергетического доплера нежелательно.
Именно поэтому, принимая решение о проведении УЗ-диагностики на ранних сроках, врач обязательно оценивает соотношение предполагаемого риска и ожидаемой пользы.
УЗИ делают обязательно даже на очень ранних сроках, если:
- появились кровянистые выделения или боли внизу живота;
- существуют серьезные сопутствующие заболевания (сахарный диабет, ревматические болезни, сердечно-сосудистые патологии и т. д.);
- в фертильном цикле или на ранних сроках беременности пациентка подверглась воздействию тератогенных факторов (ОРВИ или другие инфекции, прием лекарственных средств, облучение);
- беременность наступила на фоне внутриматочной контрацепции;
- есть подозрения на многоплодную беременность;
- беременность наступила благодаря вспомогательным репродуктивным технологиям (ЭКО);
- есть подозрения на пузырный занос;
- высокий риск развития аномалий плода, ранее рождались дети с пороками развития или хромосомными аномалиями;
- беременность у пациенток с миомой матки или образованиями в яичниках;
- есть подозрения на неразвивающуюся или внематочную беременность.
Не пропустить внематочную беременность
Внематочная беременность вполне может стать угрожающим жизни состоянием, особенно если прерывается по типу разрыва маточной трубы. Причем единственным симптомом начавшегося внутрибрюшного кровотечения может быть внезапная резкая слабость с потерей сознания. Насколько быстро придут на помощь прохожие? Когда приедет скорая? Как скоро будет поставлен диагноз и оказана помощь?
Источник: https://apteka.ru/info/articles/zhenskoe-zdorove/uzi-na-pervykh-srokakh-beremennosti/
Как определить беременность на раннем сроке? ТОП 5 способов

Определить беременность на ранних сроках возможно только после имплантации плодного яйца в полость матки, как правило, это происходит на 7-10 день после овуляции.
До этого момента, пока оплодотворенная яйцеклетка находится в маточных трубах или движется в матке в поиске места для имплантации, как правило, ещё нет никаких изменений в организме женщины, связанных с беременностью.
Смотрите так же: Моя история родов или 9 мифов о кесаревом сечении, которые вы должны знать!
Как только плодное яйцо внедрится в стенку матки, почти сразу же начинает продуцироваться гормон беременности, так называемый ХГЧ (хорионический гонадотропин человека). Именно ХГЧ уведомляет организм женщины о факте наступления беременности на раннем сроке.
Плодное яйцо может быть удалено маткой до его имплантации, и женщина даже не будет знать об этом факте, так как задержки месячных не происходит, а плодное яйцо выходит вместе с менструальными выделениями. Чаще всего, таким образом организм женщины избавляется от неполноценных плодных яиц, которые не могут прикрепиться к стенке матки.
Итак, первые симптомы беременности могут появиться уже спустя 7-10 дней после зачатия, то есть с первых дней имплантации оплодотворенной яйцеклетки в матке.
Методы определения беременности на ранних сроках:
В настоящий момент существуют как достаточно достоверные медицинские методы определения беременности, так, и так называемые, народные методы, основанные на косвенных признаках и симптомах беременности.
Наиболее достоверно определить беременность на ранних сроках можно только лабораторным путем, сдав анализы на наличие в крови гормонов или проведя УЗИ. Также к достаточно достоверному методу можно отнести экспресс — тест мочи для определения беременности.
Рассмотрим наиболее точные медицинские методы диагностирования беременности:
1. Тест на беременность
Самый популярный современный способ диагностирования. Все аптечные экспресс-тесты основаны на определении уровня гормона ХГЧ в моче женщины.
Срок определения беременности: можно проводить с 1 дня задержки предполагаемой менструации или спустя 2 недели после зачатия. Есть более чувствительные (с чувствительностью 10 мМЕ/мл) тесты, позволяющие определить беременность с 10 дня после овуляции, то есть ещё до задержки менструации. Но, для наиболее достоверных результатов рекомендуется проводить тест на 7-8 день задержки месячных.
Плюсы: точность определения беременности составляет 95%, выполняется в домашних условиях, доступность, простота и удобство диагностики, невысокая стоимость.
Минусы: возможны как ложноположительные, так и ложноотрицательные результаты, например, при неправильном проведении анализа, использовании низкокачественных или просроченных тестов, слишком раннем тестировании, при приеме гормональных препаратов, опухолевых процессах и других факторах. Не позволяют определить патологии протекания беременности, а также диагностировать внематочную беременность.Смотрите так же: 10 фраз, которые нельзя говорить беременной женщине!
2.Определение беременности акушером-гинекологом
Врач обязательно проводит осмотр половых органов на гинекологическом кресле, а также пальцами прощупывает тело матки на предмет изменения её формы, размеров и консистенции. Также врач опрашивает женщину на предмет её самочувствия и дополнительно оценивает предположительные или косвенные признаки беременности.
-Смотрите так же: 6 секретов удачного брака или что лучше не знать вашему мужу?
Срок определения беременности: высококвалифицированный акушер-гинеколог может диагностировать беременность уже на 4 неделе после зачатия или спустя 2 недели задержки месячных. Как правило, врачи определяют беременность, начиная с 8 недели от зачатия.
Плюсы: только врач может определить, как протекает беременность, выявить вероятные проблемы или отклонения в беременности и вовремя их скорректировать, а при необходимости назначить дополнительные методы исследования.
Минусы: не самый ранний и достоверный метод. Если женщина не знает о своей беременности и пришла на плановый осмотр на сроке до 5 недель, то существует вероятность того, что врач может не заметить беременность. Зачастую, для подтверждения беременности могут потребоваться дополнительные методы исследования.
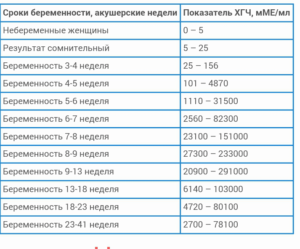
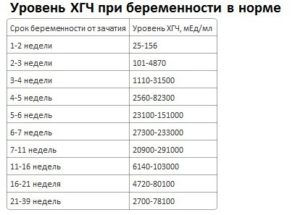
3. Анализ крови на ХГЧ
Таблица соответствия нормы уровня ХГЧ к сроку беременности
Так как гормон ХГЧ (хорионический гонадотропин человека) отсутствует у здоровых небеременных женщин, то он является наиболее удобным индикатором беременности.
Срок определения беременности: Данный анализ можно проводить с 1 дня задержки предполагаемой менструации или спустя 2 недели после зачатия.
Плюсы: точность определения беременности составляет 98-99%, показывает срок беременности с точностью до недели.
Минусы: высокая стоимость, невозможно провести в домашних условиях, необходимо обращаться в медицинское учреждение, забор крови производится из вены, возможны ложноотрицательные значения, если тест проведен слишком рано или при внематочной беременности.-Смотрите так же: 23 самых теплых момента между папой и дочкой
4. Анализ крови на ТБГ
Гормон ТБГ (трофобластический бета-глобулин) – самый ранний маркер беременности. Он вырабатывается эмбрионом для защиты от иммунной системы матери.
Срок определения беременности: ТБГ выявляется в крови уже на 10 день после зачатия, даже до задержки менструации.
Плюс: точность определения беременности составляет 99%, возможно выявить возможную беременность до задержки менструации.
Минусы: высокая стоимость, невозможно провести в домашних условиях, необходимо обращаться в медицинское учреждение, из-за сложности определения проводится не во всех лабораториях, забор крови производится из вены, возможны ложноположительные значения при онкологических заболеваниях и доброкачественных опухолях женской репродуктивной системы.
-Смотрите так же: 10 кошмаров мужа беременной жены
5. Проведение УЗИ
Срок определения беременности: исследование может показать наличие плодного яйца в полости матки уже с 5 дня задержки или спустя 3 недели после зачатия при условии высокой квалификации врача, проводящего диагностику и хорошего разрешения аппарата.
Плюсы: позволяет определить не только факт беременности, но и срок с точностью до 1-2 недель, возможные патологии развития плода, выявить внематочную беременность, а с 5-6 недели установить факт многоплодной беременности.
Минусы: на ранних сроках УЗИ проводится только по медицинским показаниям, нет доказательств безопасности влияния ультразвуковых волн на эмбрион, велик риск прерывания беременности.
Также не менее важными для определения беременности являются косвенные признаки, по которым женщина, уже с первых дней беременности может самостоятельно диагностировать своё «интересное положение».Источник: https://pupslove.me/kak-opredelit-berebennost-na-rannem-sroke
Анализ крови на ХГЧ или тест на беременность? Что эффективнее? |

Анализ крови на ХГЧ зачастую помогает уточнить факт наличия беременности у женщин.
Стоит ли всем женщинам подряд при сомнении по поводу развившейся беременности проводить анализ крови на ХГЧ? Об этом и многом другом относительно данного анализа, который очень любят назначать своим пациенткам врачи-гинекологи, а иногда и эндокринологи, будет идти речь в сегодняшней статье. Кому интересно, усаживайтесь поудобнее и читайте текст до конца.
Итак, что же означает аббревиатура ХГЧ? Хорионический гонадотропин (ХГЧ) — это специфический гормон, выработка которого с усиленными темпамипроисходит в организме женщин в первые месяцы беременности.
По уровню хорионического гонадотропина можно не только уточнить факт наличия беременности, но и судить о ее сроке. Ниже я дам таблицу соответствия уровня ХГЧ определенному сроку вынашивания плода.
А пока только сообщу, что у здоровых мужчин и небеременных женщин уровень ХГЧ составляет не более 5 мЕд/мл.
Анализ крови на ХГЧ или тест на беременность? Что лучше?
Некоторые из вас сейчас могут возразить, что зачем вообще использовать анализ на ХГЧ при сомнении на беременность, если можно спокойно пойти и купить в аптеке около дома за 0,5-1 доллара простой тест на беременность.
Да, это так, такие тесты действительно очень помогают в таком важном деле, как уточнение факта беременности, но с помощью них невозможно определить уровень ХГЧ в крови, а лишь косвенно судить о повышении уровня этого гормона.
Кроме того, анализ крови на хорионический гонадотропин позволяет узнать о беременности значительно раньше, чем тест на беременность. Почему так? Сейчас вы сами все поймете.
Дело в том, что делая тест на беременность, мы фактически определяем, имеется ли повышение ХГЧ в моче, при этом мы абсолютно не можем судить о его уровне в нашей крови. Таким образом о сроке беременности при помощи такого обыкновенного теста мы точно не сможем судить.
Но и это еще не все. Благодаря анализу на ХГЧ мы узнаем точный уровень гормона в крови, а поскольку повышение уровня ХГЧ в крови начинает происходить значительно раньше, чем аналогичное повышение в моче женщины, уточнить факт наличия беременности при помощи этого анализа можно гораздо быстрее.
Другими словами, анализ на гонадотропин дает нам верный ответ на несколько дней раньше, чем тест из аптеки.
Когда еще повышается анализ на ХГЧ?
Не всегда повышение уровня этого гормона указывает на беременность. Бывает и так, что женщина 100% уверена, что не может быть беременна, но у нее данный анализ указывает на повышение ХГЧ. Или же у взрослого мужчины в крови определяется высокий уровень хорионического гонадотропина. Почему такое может происходить? К сожалению, ни о чем хорошем в таких случаях высокий ХГЧ не говорит…
Такие заболевания, как рак желудка, молочных желез, яичников и других органов может сопровождаться повышением уровня ХГЧ в крови. Иногда же повышенный уровень ХГЧ может быть в результате неправильно проведенного анализа, когда нарушены правила забора крови или используются некачественные, просроченные реактивы в лаборатории.
В этих случаях речь идет о ложно-положительном результате анализа.
Когда сдавать анализ крови на ХГЧ?
Ну а сейчас важный вопрос, который волнует большинство женщин, планирующих беременность: на какой день цикла сдавать анализ на ХГЧ? Для женщин, имеющих проблемы с зачатием, рекомендуем к прочтению статью «Почему не получается забеременеть?».
Повышение ХГЧ начинает происходить сразу же после процесса оплодотворения. В большинстве случаев, начиная с 11 дня после зачатия в крови женщины определяется повышенный уровень хорионического гонадотропина. Бывает и так, что уже на 8 день после зачатия анализ на ХГЧ показывает положительный результат, но такое можно наблюдать лишь в 5% всех случаев.
Поэтому чтобы исключить вероятность ложно-отрицательных результатов, врачи рекомендуют сдавать анализ крови на ХГЧ не ранее, чем через 12 дней после зачатия (если эта дата точно известна пациентке).
Если же о дате зачатия вы можете говорить только предположительно, анализ лучше провести не ранее, чем спустя 4 недели после первого дня последней менструации.
Обычно это приходится на момент начала следующего цикла (при задержке).
Также врач может посоветовать вам сдать этот анализ дважды или даже трижды (с соблюдением интервалов в 2-3 дня). При этом для исключения факта искажения результатов все анализы сдаются в одной и той же лаборатории.
При наличии беременности уровень ХГЧ повышается в 1,5-2 раза через каждые 2-3 дня. Если же женщина не беременна, такого повышения происходить не будет, а иногда возможно даже снижение его уровня при следующем анализе.
Интерпретация результатов анализа
Как и обещала выше, предоставляю вашему вниманию нормальные значения ХГЧ относительно сроков беременности. В норме повышение наблюдается в первые 11-12 недель беременности. После же этого срока уровень гормона в крови беременной женщины начинает плавно снижаться.
Также не забывайте, что выше приведены не абсолютные показатели нормы, и значения ХГЧ могут незначительно варьировать у разных женщин.
При этом гораздо важнее учитывать не уровень ХГЧ в конкретный момент времени, а его изменение в динамике по сравнению с предыдущим результатом.При получении результатов в лаборатории всегда просите работников выдавать вам референсные значения для данного учреждения, поскольку нормы для ХГЧ могут несколько отличаться в разных лабораториях.
Хгч ниже или выше нормы при беременности. почему???
Увеличение уровня гонадотропина у беременной женщины может быть при:
- трофобластической болезни (пузырный занос);
- многоплодной беременности;
- неверном определении срока беременности.
При этом рекомендуется проведение повторного анализа спустя 3 дня в целях исключения ошибок лаборатории и наблюдения за показателями в динамике.
Низкий уровень гонадотропина у беременной женщины может быть при:
- внематочной беременности;
- выкидыше;
- замершей беременности;
- неверном определении срока беременности.
Динамика ХГЧ в крови здоровой беременной
При успешном течении беременности повышение уровня хорионического гонадотропина будет происходить до 11-12 недели. После этого в крови происходит постепенное снижение этого гормона.
В большинстве случаев удвоение уровня ХГЧ происходит каждые 1-3 дня к 4 неделе, а далее — каждые 3,5 дней к 9 неделе.
К концу 11-12 недель уровень ХГЧ достигает пика, и далее в норме происходит плавное снижение.
Быстрое и значительное повышение уровня ХГЧ также не хорошо, и может свидетельствовать о таком грозном осложнении, как пузырный занос. В одной из следующих статей мы расскажем про эту патологию, так что подписывайтесь на новости.
Могут ли лекарства влиять на результат анализа на ХГЧ?
Да, прием некоторых лекарств действительно может привести к получению ложно-положительного результата анализа. То есть когда женщина не беременна, а этот анализ говорит об обратном. Какие же это лекарства?…
Единственная группа препаратов, которая может искажать результаты анализа, это лекарства, которые имеют в своем составе ХГЧ (Хорагон, Прегнил и т. д.). Данные медикаменты применяются у женщин с бесплодием для стимуляции процесса овуляции.
Поэтому если вы лечитесь от бесплодия, и врач назначил вам курс стимуляции данными препаратами, не спешите с анализом на ХГЧ, поскольку он может ложно обрадовать вас изначально, а после возможно разочарование, которое, согласитесь, достаточно неприятное, особенно, если пара планирует беременность длительный период.
В период менопаузы может происходить незначительное повышение ХГЧ (до 14 мЕд/мл), и это не считается патологией.
После аборта или выкидыша в первые дни (а иногда и недели) уровень ХГЧ по-прежнему остается повышенным. Однако несмотря на это, постепенно количество ХГЧ в крови будет снижаться.
Для нормализации уровня ХГЧ до уровня, характерного для небеременной здоровой женщины, обычно требуется около 4-6 недель.
Как видите, при помощи препаратов ХГЧ врачи могут проводить стимуляцию процесса овуляции у своих пациенток, имеющих проблемы с зачатием. Также анализ на ХГЧ помогает многим женщинам узнать о скором материнстве.
Напомню, что препятствовать нормальному процессу оплодотворения и вынашивания плода могут не только проблемы с овуляцией, но и такие чисто эндокринные патологии, как субклинический гипотиреоз, аутоиммунный тиреоидит и т.д.
Небольшой ролик про выполнение анализа на хорионический гонадотропин. Автор видеоролика достаточно подробно рассказывает об этом анализе, разве что очень медленно. К сожалению, не нашла ничего более подходящего:
Источник: http://endokrinoloq.ru/krov-na-hgch-komu-pora-sdavat-etot-analiz