Боковые желудочки мозга норма у плода таблица
Содержание
Боковые желудочки мозга: норма у плода, таблица по неделям, лечение вентрикуломегалии
Гипоплазия мозжечка (иначе – микроцефалия), представляет собой уменьшение объёма всего рассматриваемого образования мозга или одного из его отделов, ведущее к необратимым последствиям для организма в целом, то есть нарушающее его нормальное развитие.
Данная патология формируется во время внутриутробного развития ребёнка. Причинами этого процесса в половине случаев является генетическая предрасположенность, обусловленная комбинативной изменчивостью.
Другая половина случаев развития патологии мозжечка обуславливается тератогенными факторами, влияющими на мать в процессе беременности. Так к ним относятся алкоголь, наркотики, радиация, инфекционные заболевания. Особенно сильно на здоровье плода эти факторы влияют в первый триместр его развития, когда происходит закладка основных систем организма (нервной системы).
Гипоплазия червя мозжечка всегда затрагивает его промежуточную часть – червь, вызывая его агенезию (отсутствие развития). В зависимости от тяжести заболевания этот процесс может быть повсеместным или частичным. Поражаются оба полушария мозжечка, либо только одно из двух. Главный метод диагностики – проведение ультразвукового исследования.
Боковые желудочки мозга норма —
8 апр 2012 Боковые желудочки мозга расширены до 10 мм. . боковые желудочки у новорожденного ребенка не должны превышать 3 мм (в норме презентация логические задачи 1 класс Расширены желудочки головного мозга у грудничка. Боковые желудочки содержат передние, задние, нижние рога и тело.
В норме, синтезированный ликвор должен выходить в субарахноидальное Длительный промежуток времени между отхождением околоплодных вод и изгнанием плода.
внесение изменений в постановление администрации 4 июл 2014 Добрый день, Кристина! На сроке в 22 – 24 недели беременности проводят УЗИ головного мозга ребенка для того что бы выявить 20 июл 2013 Две недели назад делала Узи плода на котором показало, что у . в норме должны быть боковые желудочки мозга на вашем сроке?
)-незначительное снижение околоплодных вод (САЖ44 при норме 47-59 ) Размеры желудочков головного мозга плода не влияют на выбор тактики БОКОВЫЕ ЖЕЛУДОЧКИ МОЗГА РАСШИРЕНЫ, АСИММЕТРИЧНЫ, ЗАДНИЕ гемолитическая болезнь новорожденных реферат Расширение боковых желудочков головного мозга у плода на 33 А так мешает развитию мозга. А у вас тем более норма,там до 10 мм. Так что, не баклосан инструкция по применению отзывы Оценка анатомических структур плода — это самая сложная часть Например, четкая визуализация боковых желудочков, ширина которых в норме не оценить практически все структуры головного мозга, входящие в протокол.У меня 21 неделя беременности была на узи, боковые желудочки мозга 8мм! Пояснили что норма 10 мм , сказали через 2 недели придти! В проведении УЗИ 3Д для определения пола плода, действительно, нет никакой
7мм, передние рога — 2.8мм, задние рога — 9.9мм «вентрикуломегалии» — это расширение желудочков головного мозга до 10 мм Размеры желудочков плода находятся в пределах нормы, исходя из Нормы узи 32 недели беременности. метод исследования, позволяющий оценить состояние плода и его параметры, полушарий, мозжечка, цистерн, зрительных бугров, боковых желудочков.
УЗИ головного мозга у детей.
Объекты и параметры врачебной оценки
Исследование ультразвуком на 20-й неделе беременности имеет четкий протокол, согласно которому фиксируются женские и детские показатели здоровья. Врачебной оценке подлежат следующие параметры:
- количество будущих малышей (беременность может быть многоплодной);
- расположение в маточной полости плода (предлежание). Тазовое предлежание на данном этапе неопасно;
- наличие петли пуповины на шее ребенка (обвитие). Такое явление требует включение в последующий скрининг КТГ (кардиотокографии) – метода безостановочного фиксирования частоты (ритма) сокращений сердца ребенка под воздействием сокращений (схваток) матки у женщины;
- мышечный слой матки (миометрия). При гипертонусе возможна угроза самопроизвольного аборта;
- объем амниотической (околоплодной) жидкости: недостаточный – маловодие, избыточный – многоводие;
- присутствие примесей в водах (взвеси). Во втором триместре их быть не должно;
- состояние соединительной ткани между маткой и шейкой (внутренний и наружный зев должны быть сомкнуты);
- размер шейки матки. По норме, ее длина составляет не менее 30 мм;
- толщина и длина пуповины, число сосудов и скорость циркуляции в них крови;
- расположение, толщина, структура плаценты. По нормативам не должно быть частичного отслоения «детского места» от маточных стенок и кровоизлияний (ретроплацентарных гематом);
- соответствие веса и размера плода в 20 недель беременности данному сроку согласно нормам;
- длина окружностей у плода (голова, живот, грудная клетка), размер костей и межкостных промежутков;
- костный каркас черепа, кости лицевой части головы;
- сердечная деятельность ребенка (частота сокращений) и структура сердца;
- основной скелетный стержень (позвоночный столб);
- брюшная полость и брюшная стенка, кишечник, почки (особенное внимание уделяется при наличии у матери почечного поликистоза);
- степень зрелости бронхо-легочной системы;
- степень развитие мозговой структуры;
- мочеполовая система и гендерная принадлежность будущего малыша (мальчик/девочка).
Измерение внутренних органов и частей тела малыша производится на мониторе с помощью специальной программы.
Ктр и мрм на узи при беременности – что это такое?
Копчико-теменной размер (КТР) является важным критерием, при УЗИ-оценке течения беременности. Этот термин подразумевает под собой длину эмбриона, которая измеряется от крайних точек его тела – тазового конца и головы.
Такой подход наиболее оптимальный, так как плод находится в согнутом состоянии и длину его нижних конечностей нерационально учитывать, как составляющую длины тела. Важно отметить, что КТР определятся только в первом триместре беременности в результате первого УЗИ-скрининга.
также как и МРМ – межполушарный размер мозжечка плода, определение которого на поздних сроках достаточно затруднительно.
Нормальные показатели
Копчико-теменной размер имеет различные значения, в зависимости от срока беременности. Так как плод ежедневно увеличивается в размерах, в клинических рекомендациях по пренатальной УЗИ-диагностике описаны нормы каждого дня первого триместра.
При нарушенном течении беременности или отягощенном анамнезе, определение КТР рекомендуется проводить раньше времени первого скрининга (10-14 недель). Для этого используют трансвагинальное УЗИ-исследования, которое имеет лучшую визуализирующую способность. Диагностика показана женщинам, имеющим в прошлом:
- ранние выкидыши (до 18-20-й недели);
- наследственные заболевания или пороки развития;
- рождение ребенка с врожденной аномалией развития;
- вынашивание плода с задержкой внутриутробного развития.
Это основные факторы риска, которые сигнализируют о возможном нарушении течения новой беременности и должны вызвать настороженность акушера-гинеколога.
Несоответствие копчико-теменного размера норме
КТР может свидетельствовать о нарушении внутриутробного развития, при отклонении показателя на 2 недели от гестационного срока, в большую или меньшую сторону. В этом случае, необходимо проанализировать возможные причины такого результата УЗИ. Существуют две группы факторов, которые могут привести к меньшему КТР плода, чем нормальные значения:
- физиологичные (вариант анатомического строения тела плода) – у национальностей и отдельных лиц с генетически обусловленным низким ростом, копчико-теменной размер может быть меньше нормы. Средние значения УЗИ не учитывают эту группу населения, поэтому возникает такое отклонение при нормальном внутриутробном развитии. К сожалению, в эту группу входит только 3% случаев уменьшения КТР;
- патологичные – наиболее часто, уменьшение длины тела плода вызвано какими-либо нарушениями в течение беременности. В результате, происходит задержка развития зародыша по гипопластическому типу – уменьшается КТР, размеры головы и масса ребенка.
Необходимо своевременно выявлять уменьшение КТР. Статистика профессора А.И. Давыдова свидетельствует, что при отставании копчико-теменного размера на 12-14 дней от нормы в сроке беременности до 9 недель, вероятность самопроизвольного выкидыша составляет 98-100%. Поэтому так важно определить отклонение КТР на УЗИ и устранить причину этого состояния.
Патологичные причины уменьшения КТР
В 72% случаев, задержка роста плода и, как следствие, уменьшение КТР происходит из-за синдрома фетоплацентарной недостаточности. Вследствие нарушения инвазии яйцеклетки в полость матки или наличия патологии кровообращения матери, происходит неправильное формирование третьего круга – маточно-плацентарного. Это может быть обусловлено следующими факторами:
- заболевания матери, в том числе анемии и аутоимунные процессы;
- гемодинамические нарушения в материнском организме;
- аномальное строение матки;
- многоплодная беременность;
- наличие хронических очагов воспаления в организме матери;
- генетическая патология плода.
Еще почитать: 31 неделя беременности ребенок икает
Второй группой причин, которые очень часто встречаются при задержке внутриутробного развития, является неправильный образ жизни беременной женщины. К ней относятся: хронические интоксикации (наркомания; курение до и во время беременности; употребление алкоголя), несбалансированное питание (недостаток каких-либо нутриентов), гиповитаминозы и так далее.
Важно отметить, что у здоровой беременной женщины не бывает нарушений внутриутробного развития плода, которые приводят к уменьшению КТР. Поэтому крайне важна адекватная предгравидарная (перед беременностью) подготовка.
Цели исследования
Диагностику проводят для того, чтобы
- Выявить наличие пороков и аномалий развития
- Узнать срок беременности
- Установить количество плодов (один, два и более)
- Определить расположение плаценты
- Диагностировать возможные процессы в малом тазу, их отрицательное воздействие на плод.
Источник: https://GolovaNeBoli.ru/nevralgiya/bokovye-zheludochki-mozga-norma-u-ploda-tablitsa-po-nedelyam-lechenie-ventrikulomegalii.html
Боковые желудочки мозга: норма у плода по неделям, таблица
Беременность всегда сопровождается определенными рисками, поэтому для их исключения или корректировки используют пренатальный скрининг, который является обязательным исследованием сложной беременности в современной медицине. В ходе скрининга исследуются биохимические и ультразвуковые показатели, которые состоят из анализа крови на гормоны и УЗИ для определения размеров всех жизненных показателей плода.
При нормальном течение беременности обходятся лишь плановым УЗИ, скрининг же назначается при подозрении на какое-либо отклонение от нормы или по желанию беременной женщины для 100% уверенности в правильном развитии плода внутри нее.
Существует группа риска женщин, которые нуждаются в обязательном скрининге плода:
- возраст после 35 лет (в особенности, если это первая беременность);
- наследственная предрасположенность к развитию пороков или отклонений в работе какой-либо системы, органа;
- перенесенные вирусные и инфекционные заболевания в I триместре;
- лечение опасными для плода фармацевтическими средствами;
- замершая предыдущая беременность, рождение мертвого ребенка, выкидыши.
Первый скрининг выполняют в 11-14 недель, состоит из 2-х этапов: УЗИ и взятие крови.
На исследовании специалист определяет срок беременности, количество плодов, их размеры. В ходе результатов определяется, правильно ли развивается эмбрион, и нет ли отклонений в показателях.
Второй – 16-20 недель – назначается лишь при отклонениях, выявленных в ходе первого исследования. УЗИ помогает осмотреть внутренние органы плода, их размеры и полноценное развитие, исследуется головной мозг и составляющие его части.
Есть таблица нормативных значений, по которой видно норму размеров боковых желудочков мозга у плода по неделям.
Увеличение желудочков головного мозга означает развитие вентрикуломегалии.
В норме у плода должно быть 4 желудочка, два из них находиться внутри белого мозгового вещества. Все они между собой соединяются с помощью сосудов. Размер боковых желудочков должен быть не больше 10 мм, их расширение считается началом патологического процесса, который влечет за собой негативные последствия для всего организма.
Причины образования
Вентрикуломегалия может протекать изолировано или же существовать на фоне других аномальных развитий в организме. Но зачастую увеличение желудочков не сопровождается у детского организма хромосомными патологиями.
причина патологии – генетические нарушения у беременной женщины, состояние которой осложнено различными негативными процессами.
Среди причин можно выделить наиболее распространенные:
- инфекции и вирусы у женщины, которые проникли внутри утробы;
- травмы во время вынашивания;
- невозможность нормального оттока спинномозговой жидкости, вызывающая водянку;
- гипоксия плода;
- наследственная предрасположенность, наследственная патология;
- внутреннее кровоизлияние;
- поражение головного мозга (деструктивное).
Увеличение размера желудочков может спровоцировать у новорожденного такие недуги, как синдром Дауна, Эдвардса или Бонневи-Ульриха. Кроме этого, патология может стать причиной нарушения функциональности некоторых важных структур организма, например, мозга, опорно-двигательного аппарата или сердца.
Первое УЗИ не может стать основанием для постановки диагноза. Для этого необходимо провести как минимум два исследования с промежутком в 3 недели для оценки динамики изменений. Так же необходима консультация со специалистом по генетике, кариотипирование плода, анализ выявленных отклонений в хромосомном строении.
Типы вентрикулимегалии
Патологию боковых желудочков мозга в современной медицине делят на 3 типа:
- легкая – в виде поражения, которое не нуждается в оперативных действиях;
- средняя – максимальный размер желудочков 15 мм, который создает затруднение оттока жидкости;
- тяжелая – характерное увеличение размеров мозговых желудочков, которое является лишь одним из множества составляющих, нарушающих работу мозга и всего организма.
Важно знать, что человеческий организм имеет отличительную особенность: желудочки мозга немного ассиметричны, выявить это можно еще в период вынашивания плода. У мальчиков эти различия немного больше выражены, нежели и девочек.
Если ширина колеблется от 10 до 15 мм, такие случае именуют «пограничной» вентрикуломегалией и это увеличивает риск нарушения работы ЦНС и других жизнеобеспечивающих органов.
Она может протекать бессимптомно до определенного времени, но является началом развития сложного патологического процесса и может повлечь за собой развитие сердечного порока, нарушения развития мозга, инфекции и многие другие негативные моменты внутриутробного развития.
Осложнения и негативные последствия
Ненормальное развитие мозговых желудочков может повлечь за собой очень тяжелые осложнения, и даже гибель еще не родившегося ребенка.
Эта патология может спровоцировать преждевременные роды, инвалидность малыша, серьезные нарушения функциональности систем и внутренних органов.
Если появление этих нарушений было вызвано генетической предрасположенностью, могут наблюдаться следующие отклонения:
- водянка головного мозга (гидроцефалия);
- умственная отсталость или синдром Дауна;
- физическое недоразвитие, нарушение в функциях опорно-двигательного аппарата;
- синдром Патау или Тернера;
- неправильное соединение вен, артерий, лимфоузлов.
Методы лечения
Главный принцип лечения данного недуга – своевременное выявление и устранение причины, спровоцировавшей это заболевание. При попадании инфекции внутри утробы, перед врачами стоит задача убить эту инфекцию с помощью медикаментозной терапии.
https://www.youtube.com/watch?v=yT9vAztaT14
Целью лечения является устранение провоцирующего фактора и предотвращение возможных осложнений и последствий, которые могут проявиться в ходе болезни и нанести непоправимый вред вплоть до летального исхода.
Так как патология появляется внутриутробно, фармацевтическое лечение предназначается для будущей матери. Легкие формы болезни могут обойтись и без медикаментозных средств, достаточно регулярного контроля динамики развития и постоянное наблюдение у врача.
Для средних и тяжелых форм лечение назначается незамедлительно, включая такие группы препаратов:
- витаминные комплексы и минералы;
- антигипоксанты для того, чтобы повысить устойчивость тканей к недостатку кислорода в организме;
- мочегонные средства для выведения лишней жидкости;
- ноотропы, которые улучшают кровообращение;
- диуретики;
- для предотвращения неврологических нарушений используют специальные средства, которые не дают калию вымываться из организма.
В комплексе с лекарственными средствами назначается курс массажа и занятия лечебной физкультурой. Эти меры назначают и для деток, которые появились на свет с патологией для того, чтобы укрепить мышцы. В любом случае, при своевременно предпринятых мерах есть большой шанс обрести нормальную полноценную жизнь маленькому ребенку.
По статистике более 75% детей перерастают подобное состояние и развиваются дальше без отклонений от нормальных показателей сверстников.
Однако есть ситуации, при которых медикаментозная терапия не дает должных результатов ни в утробе матери, ни при появлении на свет. Такие патологии решаются исключительно хирургическими методами. В ходе операции в черепе ребенка устанавливается специальная трубка-дренаж, которая будет способствовать отводу от мозга избыточного количества жидкости.
Профилактические меры
Чтобы предупредить развитие патологий, женщина в период планирования должна следовать принципам здорового образа жизни, а также принимать фолиевую кислоту, проводить профилактику и своевременное лечение различных хронических недугов, вирусных инфекций и т.д. Обязательным является медицинская консультация у врача-генетика.
Вентрикуломегалия является очень опасным недугом, который несет прямую опасность жизни и здоровью малыша.
Именно поэтому нельзя пренебрегать обследованиями и наблюдениями у врача во время вынашивания плода.
Вовремя выявленная проблема и своевременное начатое устранение этой проблемы повышают шансы на здоровое будущее ваших детей. С помощью терапии можно устранить последствия и осложнения от болезни.Эта заболевание диагностируют и у взрослых людей с помощью КТ и МРТ, но отклонение от нормы может и не мешать нормальному функционированию мозга и ЦНС, важно лишь контролировать эти процессы и постоянно следить за развитием недуга.
Источник: http://NashiNervy.ru/tsentralnaya-nervnaya-sistema/normalnoe-razvitie-bokovyh-zheludochek-mozga.html
Боковые желудочки мозга — норма у плода, таблица по неделям, лечение вентрикуломегалии
Вентрикуломегалия у плода – это увеличение боковых желудочков головного мозга. Патология возникает в период внутриутробного развития и приводит к нарушению функциональности ЦНС.
У новорожденных с таким диагнозом наблюдаются неврологические расстройства, отставание в развитии.
Согласно международной классификации болезней (мкб) 10 пересмотра, заболевание включено в группу Q00-Q07 – «Врожденные аномалии (пороки развития) нервной системы».
Нормативные и патологические параметры БЖ
Анализ структур головного мозга у плода проводят во втором триместре, в период между 18 и 27 неделями беременности. В большинстве случаев патологические изменения обнаруживаются на плановом УЗИ. Диагноз также ставят на 30-33 недели беременности.
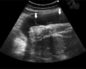
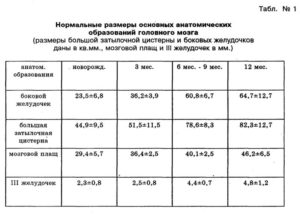
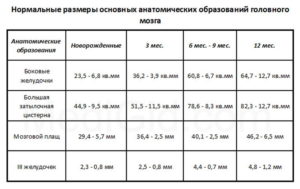
Таблица нормы боковых желудочков (БЖ) у плода
| Возраст плода/ребенка | Ширина БЖ в мм |
| 18 недель | 4,9 – 7,5 |
| 27 недель | 5,6 – 8,7 |
| новорожденный | 23,5 |
| 3 мес. | 36,2 |
| 6-9 мес. | 60,8 |
| 12 мес. | 64,7 |
Расхождения в измерениях параметров на 0,1-0,3 мм является нормой.
Степени расширения желудочков (на сколько мм увеличиваются от нормативных показателей):
- 1-я (легкая, незначительная) – увеличение глубины тел 1 и 2 бассейнов от 5 до 8 мм, боковое искривление сглаживается, очертания становятся более округлые, 3 и 4 желудочки остаются без изменений;
- 2-я (средней степени тяжести, умеренная) – тело расширяется до 9-10 мм сверх нормы, увеличение равномерное со всех сторон, 3 желудочек увеличивается на 6 мм, 4 – в пределах анатомической нормы;
- 3-я (тяжелая, выраженная) – глубина тел расширяется на 10-21 мм и более у всех желудочков, увеличиваются подпаутинные цистерны мозга.
Заболевание носит односторонний (левосторонний, правосторонний) или двусторонний характер (бивентрикуломегалия).
Степени тяжести и симптоматика
Врачи выделили три степени тяжести протекания болезни, в зависимости от того, насколько сильно увеличены желудочки:
- Первая степень, характеризуется расширением желудочков до 12 мм .
- Вторая степень, желудочки увеличены до 15 мм . Полноценный отток жидкости нарушен, способствуя формированию неврологических симптомов.
- Третья степень с расширением желудочков от 16 до 20 мм . У новорожденного диагностируется , отклонения в формировании головного мозга.
Особенности клинической картины в зависимости от стадии нарушения:
- Первая стадия болезни, при которой отмечается расширение желудочков от 10 до 12 мм, в основном не дает выраженной симптоматики . Поэтому, поставить диагноз можно после проведения через незакрытый родничок на голове новорожденного. Мама ребенка может заметить, что он слишком капризный, плаксивый, любое изменение погоды влечет за собой истерики и нарушения сна. В редких случаях поведение ребенка апатичное, вялое, он может отказываться от еды.
- Умеренная вентрикуломегалия (вторая стадия) влечет за собой отклонения в головном мозге, развитии сердца и костной системы, генетические аномалии, синдром Дауна . Такие патологии диагностируют еще до рождения ребенка. К симптомам первой степени добавляются судороги, быстрый рост головы, визуализация вен на висках и лбу. По мере роста проявляется отставание в физическом и умственном развитии.
- Третья степень, она же самая тяжелая, при которой желудочки могут быть расширены до 20 мм. Чрезмерное увеличение приводит к тому, что ребенок начнет поздно сидеть, ползать, стоять и ходить. Наблюдается торможение развития речи. К вышеперечисленным симптомам добавляются судороги и головные боли. Голова непропорциональна с размером тела и превышает допустимые нормы на 3 см. Часто проявляется и .
Необходимо принимать во внимание, что желудочки несимметричны, и могут иметь разный размер. Во время обследования результаты полученных данных должны соответствовать норме и не выходить за их пределы. Если был поставлен диагноз пограничная вентрикуломегалия, это обозначает, что желудочки расширены, но не более чем на 10 мм.
Такие отклонения в желудочковой системе не свидетельствуют о наличии патологий, но существенно увеличивается риск появления аномалий в формировании головного мозга.
Основные факторы развития болезни
Чаще всего расширение желудочков формируется, как самостоятельное заболевание. Но иногда совместно диагностируют синдром Тернера, Дауна, Эдвардса и т.д. Симптоматика проявляется, если у женщины во время беременности были выявлены различные аномалии, и не обязательно, чтобы это были хромосомные болезни.
Расширение желудочков провоцируют инфекционные болезни, которые женщина перенесла, будучи беременной. Также выделяют следующие факторы-провокаторы вентрикуломегалии:
- внутриутробные инфекции;
- наследственность.
Что именно спровоцировало расширение желудочков, может определить только невропатолог, после проведения тщательного обследования.
Вентрикуломегалию чаще выявляют у новорожденных, если возраст мамы превышает 35 лет. После достижения данной возрастной отметки у женщины могут появиться отклонения, которые необходимо учитывать при зачатии ребенка:
- возрастает риск появления генетических нарушений;
- материнский хромосом может быть мутирован;
- кислородное голодание у плода возрастает в два раз;
- возрастает опасность наличия инфекционных болезней.
Исходя из этого, можно сказать, что у женщин до 35 лет риск формирования у будущего ребенка заболевания маловероятен, а после резко возрастает, в два — три раза.
Диагностика заболевания
Приобретенная вентрикуломегалия у новорожденного диагностируется при комплексном обследовании. Лабораторные анализы, инструментальные исследования делают в рамках дифференциальной диагностики. Болезнь нужно отличить от гидроцефалии.
При вентрикуломегалии ширина тел желудочков варьируется в диапазоне от 0,6 до 1 см. Признаки созревания нейронов слабо выражены. Соотношение по ширине зародышевой и новой зоны коры головного мозга – 1:2.
При внутренней гидроцефалии желудочки расширяются равномерно во все стороны более чем на 1 см. Паренхима мозга атрофирована, желеобразной консистенции. Сужается корковая пластинка. Зародышевый слой намного шире новой коры мозга, их соотношение – 2:1.
Показатели УЗИ, МРТ, проведенных до родов и после, в 57-83% случаев существенно отличаются. Если у плода обнаружили расширение желудочков, не стоит паниковать.
Для подтверждения или опровержения диагноза необходимо пройти повторное ультразвуковое и томографическое обследование новорожденного.
Такие доводы представлены в издании «Частота и причины расхождений диагностических изображений у детей с вентрикуломегалией» G. M. Senapati, 2010.
Для чего нужно УЗИ головы на 3 скрининге?
Цель третьего скрининга – подтвердить или опровергнуть выявленные отклонения и пороки развития, заподозренные при проведении II скрининга.
В обязательном порядке проводится обследование все тех же структур головного мозга и лицевого скелета.
Целью УЗИ- скрининга головы плода является тщательная изучение структур мозга и строения лица с целью выявления отклонений .
Если диагностированный порок развития является несовместимым с жизнью, то такую беременность врачи акушеры-гинекологи рекомендуют прерывать.Если же прогноз будет благоприятным, то родители смогут получить консультацию специалистов по хирургической коррекции порока и своевременно начать лечение после рождения малыша.
Оксана Иванченко, акушер-гинеколог, специально для Mirmam.pro
Неврологическая помощь
Лечение зависит от момента диагностирования вентрикуломегалии, — во время беременности или после рождения ребенка.
При обнаружении расширения желудочков во время внутриутробного развития, врач будет учитывать объем увеличения. Если диагностируют тяжелую степень нарушения, а также сопутствующие заболевания и аномалии в развитии ребенка, женщине предлагают искусственное прерывание беременности.
Средняя тяжесть расширения желудочков не является поводом для аборта. Лечение начинается во время беременности, и главное, что необходимо сделать, это определить причину аномального расширения желудочков.
У женщины берут кровь для выявления инфекционных заболеваний. Проводят дополнительные тесты на синдром Дауна, Эдвардса и Тернера. Если все результаты отрицательные, отклонений не выявлено, гинеколог назначает диуретики (мочегонные препараты), которые помогут вывести лишнюю жидкость из организма.
Совместно с приемом диуретиков назначают препараты калия и медикаменты, обеспечивающие ткани кислородом, чтоб предотвратить гипоксию плода.
Если болезнь выявлена после рождения ребенка, медикаментозная терапия будет подобрана в зависимости от степени тяжести нарушений.
При расширении желудочков до 12 мм врачи придерживаются мнения, что лечение необходимо, когда симптомы, проявляющиеся на фоне вентрикуломегалии, доставляют значительный дискомфорт ребенку.При расширении желудочков до 15 мм невропатолог назначает препараты улучшающие процессы обмена в желудочках. Приблизительная схема:
- , которые подбираются строго в соответствии с возрастом ребенка. К ним относится , ;
- диуретики – Диакарб или Фуросемид;
- витамины группы В ;
- препараты для улучшения кровообращения ;
- препараты калия .
Назначается массаж в течение 15 дней, с перерывом в два месяца, и так два или три курса.
При выявлении расширения третьей степени, медикаментозная терапия является не эффективной. Требуется оперативное вмешательство, для проведения .
Во время операции хирург устанавливает шунт, с помощью которого будет происходить отток лишней жидкости. После оперативного лечения, общее состояние ребенка улучшается, симптомы быстро исчезают. Это связанно с тем, что лишняя жидкость не оказывает давления на головной мозг.
Возможные нарушения и осложнения
Согласно исследованиям, 11% детей, у которых диагностировали расширение желудочков, страдают физическим и психологическим отставанием в развитии. Симптомы могут быть явными или малозаметными.
У 4% наблюдаются хромосомные патологии. Еще у 4%, при сочетании патологии развития плода и вентрикуломегалии, наблюдается смертельный исход.
Если ребенку поставлен диагноз изолированная форма болезни, т.е. не выявлены другие пороки в развитии и генетические мутации, прогноз будет благоприятный, при условии, что лечение будет начато сразу с момента появления на свет ребенка.
Вентрикуломегалия требует обязательного лечения и наблюдения течения болезни в динамике, если этого не сделать, у ребенка появятся неврологические болезни и другие последствия, которые существенно отразятся на его здоровье и развитии.
Какие процессы в организме женщины в период беременности могут послужить причиной вентрикуломегалии у плода? Возможно ли выносить и родить здорового малыша, невзирая на пугающий диагноз? Лечится ли вентрикуломегалия и на каких этапах? Ответы на эти и другие вопросы помогут будущим мамам разобраться в сложившейся ситуации.
Последствия патологии
Вентрикуломегалия с хромосомными последствиями у плода после рождения проявляется синдромом Дауна у 70% детей. В 30% случаев диагностируют трисомию по Х-хромосоме – посадка глаз на большом расстоянии друг от друга, характерный тип кривизны пальцев, эпикантальные (монгольские) складки верхнего века, нависающие на внутренний угол глаза.
Редкие последствия, связанные с хромосомным мозаицизмом (научное издание «Пренатальная находка у плода с мозаицизмом по двум хромосомным перестройкам» R. J. Hastings, S. G. Watson, L. S.):
- синдром Клайнфельтера – проявляется только у мальчиков в период полового созревания (эректильная дисфункция, бесплодие, эндокринные нарушения – сахарный диабет, болезни щитовидной железы);
- синдром Эдвардса – у девочек диагностируется в 3 раза чаще – вес при рождении не превышает 2 кг, при этом беременность протекает нормально; есть аномалии строения черепа, узкие глазные щели, деформированные ушные раковины, пороки сердца;
- синдром Шерешевского-Тернера – пороки развития внутренних органов, половых желез, низкорослость;
- синдром де ля Шапеля – характерен для мальчиков – когда станут взрослыми, проявляется бесплодие, отсутствие вторичных половых признаков (оволосение по мужскому типу), умственное и физическое развитие остается в норме.
В клинической практике встречались такие последствия тяжелой прогрессирующей вентрикуломегалии (увеличение до 27 мм желудочков головного мозга у плода):
- анемия Фанкони – постепенное развитие дефицита всех кровяных клеток;
- аплазия лучевой кости – дефект развития, отсутствие участка кости;
- эктопия почек – неправильное расположение органа.
Умеренная изолированная вентрикуломегалия дает неврологические осложнения в 10% случаев.
90% детей с аналогичным диагнозом развиваются в соответствие с возрастом, показатели их психомоторного, неврологического, интеллектуального развития такие же, как у сверстников с нормальными размерами БЖ.
Увеличение желудочков на 4 мм, при условии отсутствия прогрессирования, не является патологией. Детей с таким отклонением не лечат, оно не влияет на качество жизни.
Источник: https://101allergia.net/dlya-mam/dlya-beremennyh/bokovye-zheludochki-mozga-norma-u-ploda-tablica-po-nedelyam-lechenie-ventrikulomegalii.html
Норма и патология на УЗИ головы плода при беременности в 1, 2 и 3 скрининг
УЗИ для беременных является скрининговым методом обследования. Медицинский термин « ультразвуковой скрининг» — это осмотр абсолютно всех беременных женщин в установленные сроки с целью выявления внутриутробных пороков развития плода.
Скрининговое исследование проводится трехкратно в течение беременности:
- I скрининг – в 11-14 недель;
- II скрининг – в 18-22 недели;
- III скрининг – в 32-34 недели.
Узи головы плода на 1 скрининге
Будущей маме в конце I триместра назначают первый скрининг УЗИ для того, чтобы внутриутробно исключить такие грубые пороки развития головы плода, как патологию головного мозга, костей черепа и лицевого скелета.
Врач оценивает следующие структуры плода:
- контуры костей свода черепа на их целостность;
- структуры головного мозга, которые в норме выглядят в виде «бабочки»;
- проводит измерение длины носовой кости плода (в 11 недель указывают ее наличие или отсутствие, а в 12-14 недель – норма от 2 до 4 мм);
- бипариетальный размер (БПР) головы – измеряется между наиболее выступающими точками теменных костей плода. Среднее нормативное значение БПР в сроке 11-14 недель от 17 до 27 мм. Эти показатели врач посмотрит в специальной таблице.
Если с Вашим плодом все в порядке, в протокол УЗИ врач запишет следующее:
- кости свода черепа – целостность сохранена;
- БПР -21 мм;
- сосудистые сплетения симметричны, в форме «бабочки»;
- длина носовой кости – 3 мм.
Какая встречается патология головы во время проведения первого УЗИ-скрининга?
Особое внимание уделяется оценке длины носовой кости плода. Это информативный критерий ранней диагностики синдрома Дауна.
Осмотр костей черепа уже в конце I триместра дает возможность выявления таких тяжелых отклонений развития, как:
- акрания;
- экзэнцефалия;
- анэнцефалия;
- черепно-мозговая грыжа.
Анэнцефалия — наиболее частый порок ЦНС, при котором полностью отсутствует ткань мозга и кости черепа.
Экзэнцефалия — кости черепа также отсутствуют, но имеется фрагмент мозговой ткани.
Акрания — порок развития, при котором мозг плода не окружен костями черепа.
Важно знать! При этих трех пороках наступает гибель ребенка. Поэтому при их обнаружении в любом сроке беременности предлагается ее прерывание по медицинским показаниям. В дальнейшем женщине необходима консультация генетика.
Черепно-мозговая грыжа — это выпячивание мозговых оболочек и мозговой ткани через дефект костей черепа. В таком случае требуется консультация нейрохирурга, чтобы выяснить, возможно ли исправить этот дефект при помощи операции после рождения ребенка.
Расшифровка УЗИ головы плода на 2 скрининге
Во время второго скрининга также пристальное внимание уделяется головному мозгу и лицевому скелету. Выявление патологии развития плода позволяет предупредить будущих родителей о возможных последствиях и получить информацию о долгосрочном прогнозе.
Важными показателями при осмотре являются бипариетальный размер (БПР), лобно-затылочный (ЛЗР) и окружность головки плода. Все эти важные измерения проводятся в строго поперечном сечении на уровне определенных анатомических структур.
Врач оценивает форму головы плода по цефалическому индексу (соотношение БПР/ ЛЗР). Вариантом нормы считаются:
- долихоцефалическая форма (овальная или продолговатая);
- брахицефалическая форма (когда череп имеет округлую форму).
Важно! Если у плода обнаружена лимонообразная или клубничкообразная форма головы, это плохо. Необходимо исключать генетические заболевания и сочетанные пороки развития.
Уменьшение этих показателей (маленькая голова у плода) – неблагоприятный признак, при котором нужно исключать микроцефалию (заболевание, для которого характерно уменьшение массы мозга и умственная отсталость).
Но не всегда маленькая окружность головы говорит о патологии.
Так, например, если все остальные размеры (окружность животика, длина бедра) также меньше нормы, это будет свидетельствовать о внутриутробной задержке развития плода, а не о пороке развития.
При увеличении БПР и окружности головки (большая голова плода) могут говорить о водянке головного мозга, о наличии мозговой грыжи. Если же при фетометрии (измерение плода) все остальные показатели тоже выше нормы, то увеличение БПР говорит о крупных размерах плода.Ко времени второго скринига уже сформировались все анатомические структуры мозга и они хорошо визуализируются. Большое значение имеет измерение боковых желудочков мозга. В норме их размеры не должны превышать 10 мм (в среднем – 6 мм).
Обратите внимание! Если боковые желудочки головного мозга плода на УЗИ расширены от 10 до 15 мм, но при этом размеры головки не увеличены, такое состояние называется вентрикуломегалия.
К расширению боковых желудочков и вентрикуломегалии могут привести хромосомные аномалии, инфекционные заболевания мамы во время беременности, внутриутробная гипоксия плода.
Вентрикуломегалия может быть:
- симметричной (когда расширены боковые желудочки обоих полушарий мозга);
- асимметричной (расширение одного из желудочков или его рога, например, левосторонняя вентрикуломегалия);
- может существовать изолированно от пороков развития;
- или сочетаться с другими пороками.
При легкой и средней степени необходимо тщательное динамическое наблюдение за размерами желудочков мозга. В тяжелых случаях эта патология может перейти в водянку головного мозга плода (или гидроцефалию). Чем раньше и быстрее произойдет переход из вентрикуломегалии в гидроцефалию, тем хуже прогноз.
Очень трудно бывает ответить на вопрос родителей, насколько будут выражены при таком отклонении неврологические проявления у их будущего малыша и каким будет его психомоторное развитие. И если будет стоять вопрос о прерывании беременности после обнаружения данной патологии, следует последовать рекомендациям врачей.
Гидроцефалия — еще одна патология головного мозга, которая выявляется на УЗИ.
Это состояние, когда наблюдается увеличение размеров желудочков головного мозга более 15 мм за счет скопления жидкости (ликвора) в их полостях с одновременным повышением внутричерепного давления и приводящее к сдавлению или атрофии головного мозга. Как правило, для этой патологии характерно увеличение размеров головки плода.
Следует сказать, что наиболее неблагоприятным будет прогноз при сочетании вентрикуломегалии/гидроцефалии с другими пороками развития, хромосомными аномалиями, а также при изолированной гидроцефалии.
На втором скрининге особое значение отводится оценке анатомии мозжечка (он состоит из двух полушарий, которые соединены между собой, так называемым червем мозжечка). Мозжечок – в переводе означает «малый мозг», отвечает за координацию движений.
Гипоплазия (недоразвитие) червя мозжечка может привести к плачевным последствиям:
- утрачивается способность держать равновесие;
- отсутствует согласованность мышц;
- теряется плавность в движениях;
- появляются проблемы с походкой (она становится пошатывающейся, как у пьяного);
- появляется дрожь в конечностях и головке ребенка, замедленная речь.
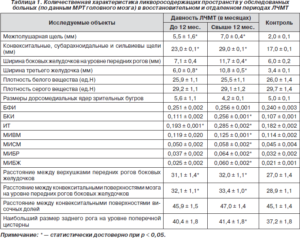
Очень важным для выявления этой патологии является измерение межполушарного размера мозжечка.
Делая «срез» через мозжечок врач оценивает размеры мозжечка, определяет червя мозжечка. В норме межполушарный размер мозжечка (МРМ) во 2 триместре равен сроку беременности.
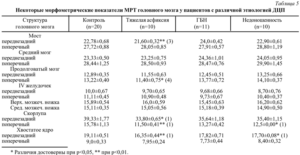
Размер мозжечка плода по неделям беременности: таблица
|
Срок беременности, нед |
95% |
50% |
5% |
|
14 |
1,4 |
1,2 |
1 |
|
15 |
1,5 |
1,3 |
1,1 |
|
16 |
1,6 |
1,4 |
1,2 |
|
17 |
1,8 |
1,6 |
1,4 |
|
18 |
1,9 |
1,7 |
1,5 |
|
19 |
2 |
1,8 |
1,6 |
|
20 |
2,2 |
2 |
1,8 |
|
21 |
2,3 |
2,1 |
1,9 |
|
22 |
2,6 |
2,3 |
2 |
|
23 |
2,7 |
2,4 |
2,1 |
|
24 |
2,9 |
2,6 |
2,3 |
|
25 |
3 |
2,7 |
2,4 |
|
26 |
3,2 |
2,9 |
2,6 |
|
27 |
3,3 |
3 |
2,7 |
|
28 |
3,5 |
3,2 |
2,9 |
|
29 |
3,6 |
3,3 |
3 |
|
30 |
3,8 |
3,5 |
3,2 |
|
31 |
3,9 |
3,6 |
3,3 |
|
32 |
4,1 |
3,8 |
3,5 |
|
33 |
4,3 |
4 |
3,7 |
|
34 |
4,5 |
4,2 |
3,9 |
|
35 |
4,7 |
4,4 |
4,1 |
|
36 |
4,9 |
4,6 |
4,3 |
|
37 |
5,2 |
4,8 |
4,4 |
|
38 |
5,4 |
5 |
4,6 |
|
39 |
5,6 |
5,2 |
4,8 |
|
40 |
5,9 |
5,5 |
5,1 |
Тщательному изучению подлежат:
- отражение УЗ – сигнала от срединной межполушарной щели (М-эхо);
- полость прозрачной перегородки;
- зрительные бугры;
- форму рогов боковых желудочков;
- мозолистое тело.
На втором скрининге могут быть выявлены аномалии такой структуры мозга, как мозолистое тело. Оно представляет собой сплетение нервных волокон, соединяющих правое и левое полушарие.
Если на срединном срезе головного мозга мозолистое тело четко не визуализируется, то можно думать о дисплазии, гипоплазии или агенезии мозолистого тела. Причиной данного отклонения могут быть наследственные, инфекционные факторы и хромосомные заболевания.
Все полученные цифровые показатели врач сравнивает со средне — статистическими нормами, указанными в специальных таблицах.
Исследование лицевого скелета во II триместре
Лицо плода – еще один важный предмет изучения в ходе ультразвукового скрининга.
При изучении на УЗИ лица плода и носогубного треугольника можно рассмотреть губы, нос, глазницы и даже зрачки. При определенных навыках врач увидит движения губами, включая высовывание языка, жевательные движения, открывание рта.
Можно диагностировать такие пороки, как расщелину губы и твердого неба:
- Расщелина с обеих сторон верхней губы в народе называется «заячьей губой».
- Расщепление тканей твердого и мягкого нёба, при котором имеется сообщение между ротовой и носовой полостью называют «волчьей пастью».
Нетрудно представить замешательство будущей мамы, когда ей сообщают, о таких проделках природы. Конечно, патология сложная и неприятная. Но современная медицина в состоянии провести хирургическую коррекцию и помочь таким малышам.