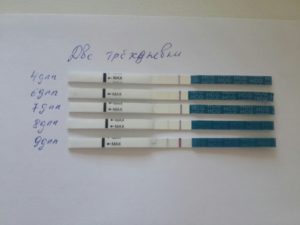
9 дпп трехдневки хгч
Содержание
Какая при ЭКО норма ХГЧ. ДПП — что такое. Таблица норм ХГЧ после ЭКО
Экстракорпоральное оплодотворение – для многих пар это, возможно, последний шанс обрести такого желанного ребенка. Один из важнейших показателей, что беременность развивается нормально – это гормон ХГЧ. ДПП – этот показатель также является очень важным в оценке беременности, наступившей после ЭКО. Давайте разберемся, что скрывается под этими аббревиатурами.
Эко – в чем смысл
Разумеется, все знают, что для того, чтобы появился ребенок, сперматозоид (мужская половая клетка) должен встретиться и оплодотворить яйцеклетку (женскую половую клетку).
После этого она внедряется в слизистую оболочку матки, проходит ряд изменений, происходящих на протяжении девяти месяцев, после чего рождается ребенок. Часто причиной бесплодия становится невозможность осуществить два этих процесса в естественных условиях.
Взяв половые клетки обоих родителей, они проводят искусственное оплодотворение и внедряют получившийся эмбрион в эндометрий. Конечно, это описание очень схематично. Таким образом, процесс зачатия несколько упрощается, и многие пары получают шанс.
ДПП
Оплодотворенную яйцеклетку (эмбрион) имплантируют в матку на 3 или на 5 день после оплодотворения. При этом во время процедуры внедряют не один, а сразу два эмбриона. Это повышает шансы того, что беременность все-таки наступит. Тем не менее велик риск, что придется повторить эту процедуру несколько раз.
Бывает, что эмбрион приживается даже не со второй, а с четвертой или пятой попытки. Аббревиатурой ДПП обозначают сколько дней прошло после внедрения эмбриона. Эта дата является очень важной, чтобы убедиться, что беременность наступила, нужно дождаться 14 ДПП.
ХГЧ, уровень которого измеряют именно на этом сроке, является основным маркером этого события.
Гормон ХГЧ
Хорионический гонадотропин человека (ХГЧ) в норме определяется только в организме беременной женщины. Вырабатывать его начинает яйцеклетка, но, так как она попадает в организм женщины уже оплодотворенной, то появление этого гормона в анализе крови или в моче означает, что внедрение эмбриона прошло успешно.
Считается, что беременность наступила, если ХГЧ на 14 ДПП пятидневок (эмбрионов, которые внедрили на пятые сутки после того, как произошло оплодотворение) не менее 100 мМЕ/л. В случае если показатели 25 мМЕ/л и ниже, то, скорее всего, процедуру придется повторить.
Впрочем, низкие значения этого анализа могут быть и в том случае, если времени после внедрения эмбриона прошло недостаточно, например, определяют ХГЧ на 12 ДПП.
Что показывает ХГЧ
Хорионический гонадотропин еще называют гормоном беременности. Сразу после оплодотворения он не дает желтому телу регрессировать и стимулирует синтез таких гормонов, как эстроген и прогестерон. В сыворотке крови ХГЧ определяется сразу после того, как яйцеклетка внедрится в слизистую оболочку матки.
После этого его концентрация начинает стремительно расти. При нормальном течении беременности каждые два дня она увеличивается в два раза. Максимальный показатель ХГЧ (ДПП) регистрируется на десятой неделе.
После этого уровень этого гормона постепенно снижается на протяжении 8 недель, а затем остается стабильным вплоть до родоразрешения.
Надо отметить, что врачи внимательно следят за уровнем гормона в сыворотке крови и соотношением ХГЧ – ДПП еще и потому, что значительные отклонения этого показателя от границ нормы часто становиться маркером серьезных патологий как в организме матери, так и в развитии плода.
Методы определения хорионического гонадотропина
У большинства женщин после успешного ЭКО изменения уровня ХГЧ начинают отслеживаться уже на 9–14 день. Для того чтобы выявить его появление даже необязательно сдавать кровь. Тесты на беременность работают на принципе определения его присутствия в моче.
Конечно, они не указывают точных цифр и количества ХГЧ на ДПП пятидневок или трехдневок, но само его присутствие с большой долей вероятности указывает на наступившую беременность. Для получения более точного результата женщина сдает кровь.
Если при обычной беременности кровь на гормоны сдается при скрининге, который проводят в первом триместре, то при проведении экстракорпорального оплодотворения для более информативной картины гинекологи рекомендуют делать это каждые 2–3 дня после внедрения эмбриона.Полученные результаты сравнивают с таблицей, в которой указаны минимальные, максимальные и средние значения ХГЧ на определенном сроке ДПП.
Нормы ХГЧ
Как и все показатели, уровень ХГЧ может варьироваться в определенных пределах. Чаще всего в таблице указаны данные колебаний его уровня по неделям беременности.
Существуют также таблицы, показывающие показатели возрастания уровня гормона ХГЧ по дням. Они наиболее актуальны для тех, кому проведено ЭКО.
В таблице, приведенной ниже, указаны только средние значения на день после внедрения (ДПП) для эмбрионов, которые имплантировали через 3 и 5 дней после оплодотворения.
| ДПП | трехдневки | пятидневки |
| 2 | — | 4 |
| 3 | — | 7 |
| 4 | 4 | 11 |
| 5 | 7 | 18 |
| 6 | 11 | 28 |
| 7 | 18 | 45 |
| 8 | 28 | 72 |
| 9 | 45 | 105 |
| 10 | 73 | 160 |
| 11 | 105 | 260 |
| 12 | 160 | 410 |
| 13 | 260 | 650 |
| 14 | 410 | 980 |
| 15 | 650 | 1380 |
| 16 | 980 | 1960 |
| 17 | 1380 | 2680 |
| 17 | 1960 | 3550 |
| 19 | 2680 | 4650 |
| 20 | 3550 | 6150 |
| 21 | 4650 | 8160 |
| 22 | 6150 | 10200 |
| 23 | 8160 | 11300 |
| 24 | 10200 | 13600 |
| 25 | 11300 | 16500 |
| 26 | 13600 | 19500 |
| 27 | 16500 | 22600 |
| 28 | 19500 | 24000 |
| 29 | 22600 | 27200 |
| 30 | 24000 | 31000 |
| 31 | 27200 | 36000 |
| 32 | 31000 | 39500 |
| 33 | 36000 | 45000 |
| 34 | 39500 | 51000 |
| 35 | 45000 | 58000 |
| 36 | 51000 | 62000 |
Как можно увидеть, ХГЧ на 7 ДПП пятидневок составляет 45 мМЕ/л, но в норме его показатели могут колебаться от 17 до 65 мМЕ/л. На тот же день средний показатель для трехдневного эмбриона будет 18, а границы нормы составят 8-26 мМЕ/л.
Причины повышения ХГЧ
Как уже упоминалось, ХГЧ является не только показателем того, что беременность наступила, но и позволяет контролировать ее течение.
В том случае, если уровень этого гормона не сильно выходит за пределы нормы, то этому не придают особого значения, но если показатели ХГЧ ДПП не соответствуют значительно, то это может стать сигналом о наличии серьезных патологий как матери, так и плода. К значительному повышению этого показателя могут привести:
- хромосомные нарушения в развитии плода (синдром Дауна);
- трофобластические опухоли;
- эндокринные нарушения (сахарный диабет);
- прием лекарственных препаратов, содержащих гестагены;
- многоплодная беременность.
Причины снижения ХГЧ
Низкий уровень хариотического гонадотропина может регистрироваться в следующих случаях:
- угрожающий аборт;
- замершая беременность;
- пороки развития плода;
- антенатальная гибель плода;
- перенашивание беременности;
- плацентарная недостаточность;
- внематочная беременность.
Повышенный ХГЧ на ДПП. Двойня
При ЭКО для того, чтобы повысить шансы женщины забеременеть, ей имплантируют сразу два эмбриона, но и это часто не дает гарантии успеха процедуры. Однако бывают и такие прецеденты, когда приживаются сразу оба.
В этом случае показатели ХГЧ могут вырасти в 2–3 раза. Это связано с тем, что его вырабатывает не одна плацента, как это бывает при одноплодной беременности, а сразу две.
Например, если уровень ХГЧ на 16 ДПП пятидневок составляет в среднем 1960 мМЕ/л, то для двойни нормальным показателем будет 3920 мМЕ/л и выше.
Показатель ХГЧ в диагностике аномалий развития плода
Конечно, беременность – это важное и ожидаемое событие в жизни любой женщины, но бывает, что она приносит не только радость, но и переживания. На фоне стрессов, экологии и других факторов, не самым лучшим образом влияющих на зародившуюся жизнь, существует риск развития патологий.
Современный уровень медицины позволяет многие из них диагностировать и даже скорректировать на ранних этапах. Именно для этого и проводятся обязательные скрининги в первом и во втором триместре беременности.
Скрининг первого триместра, который обычно проводя на сроке 10–14 недель, включает в себя УЗИ и контроль уровня гормонов ХГЧ и РАРР-А. Скрининг второго триместра проводят на 16–18 неделе. В нем, наряду с УЗИ, проводят тройной тест (ХГЧ, АФП, эстриол).
Данные именно второго скрининга позволяют с большой вероятностью определить наличие патологий. В том случае, если на фоне низких показателей АФП и эстриола уровень ХГЧ значительно превышает норму, с большой долей вероятности можно подозревать наличие у плода синдрома Дауна.
Синдромы Эдвардса или Патау можно подозревать при низком уровне всех трех маркеров. Относительно нормальные показатели хорионического гонадотропина при низких АФП и эстриола могут указывать на синдром Тернера.
Все прогнозы делаются исходя из индивидуальных характеристик протекающей беременности – возраст матери, ее вес, наличие вредных привычек, сопутствующих патологий, заболеваний у детей, рожденных в предыдущие беременности. Если обследование выявило даже незначительные отклонения от нормы, женщину в обязательном порядке направляют на консультацию генетика.
Как сдавать анализ
Для анализа на ХГЧ требуется сдать кровь из вены. Делать это лучше в утренние часы и строго натощак. В том случае, если приходится сдавать его днем, нужно воздерживаться от еды не менее чем на 6 часов. В том случае, если вы принимаете какие-либо препараты, содержащие гормоны («Прегнил», «Хорагон»), об этом нужно предупредить врача заранее.
Для того чтобы лабораторное исследование было более информативным, делать его лучше не раньше, чем через 3–5 дней после задержки менструации. В случае с ЭКО наиболее точные данные будет иметь диагностика, проведенная на 14 день после процедуры.
Источник: https://FB.ru/article/227416/kakaya-pri-eko-norma-hgch-dpp---chto-takoe-tablitsa-norm-hgch-posle-eko
9 дпп трехдневки хгч
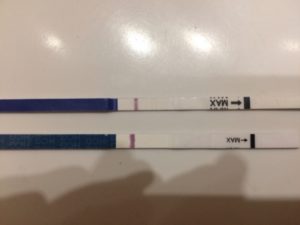
Все права на материалы, размещенные на сайте, защищены законодательством об авторском праве и смежных правах и не могут быть воспроизведены или каким либо образом использованы без письменного разрешения правообладателя и проставления активной ссылки на главную страницу портала Ева.Ру (www.eva.ru) рядом с использованными материалами.
За содержание рекламных материалов редакция ответственности не несет. Свидетельство о регистрации СМИ Эл № ФС77-36354 от 22 мая 2009 г. v.3.4.215
Регистрация нового пользователя
1. Сколько и сколько-дневные клеточки Вам переносили?
2. На какой ДПП сдавали ХГЧ и какой был результат?
3. Сколько эмбрионов прижилось?
4. Протокол свежий или крио.
2. 10ДПП — ХГЧ 10, 16ДПП — 185, 18ДПП — 513
2. На какой ДПП сдавали ХГЧ и какой был результат? 13 ДПП — 134
3. Сколько эмбрионов прижилось? 1
4. Протокол свежий или крио. Свежий
2.13 ДПП — ХГЧ 422,9
4. свежий (Эко с ДЯ)
Протокол 1 — Свежий. Пролет
Протокол 2 — Крио в ест.цикл без поддержки. Замершая (анэмбриония на узи на 8 неделе) — чистка. Тест показал + на 8 или 9ДПП
Протокол 3 — Крио в ест.цикл без поддержки. Пролет
Протокол 4 — Свежий. Закончился выкидышем на 6 неделе. Тест показал + на 8ДПП
2. на 13 день -156
3. 2 эмбриона, мальчик и девочка
4. свежий длинный
2.5 дпп — 6 ( с гормонами. не удержалась )
9дпп- 80 (т.к. на 8дпп тест заполосатился)
11дпп -210 ( это уже контроль в клинике по плану)
2. 9 ДПП 33, 12 ДПП 143
3. один соответственно
2. на 13 день 147
3. прижился один — родилась дочка
4. Протокол свежий.
2. на 11 день 238, на 12 день 392, на 17 день 2575, на
2. На какой ДПП сдавали ХГЧ и какой был результат? — 6ДПП — 30, 9ДПП — 200
3. Сколько эмбрионов прижилось? — 1
4. Протокол свежий или крио. — крио
Нет, просто сегодня получила результат ХГЧ, а результат в 3 раза выше, чем при первой Б., хотя тогда мне казалось это не очень много. Вот и думаю один сейчас или два прижилось))) Хотя результат и на одного «тянет»
А почему вы спрашиваете? Разве на разных ссайтах нельзя одинаковые опросы делать? (хотя даже не знала о таком там, дайте ссылку тоже гляну)
«Это мое место!»: Диана Шурыгина публично обвинила мужа в измене
Все права на материалы, размещенные на сайте, защищены законодательством об авторском праве и смежных правах и не могут быть воспроизведены или каким либо образом использованы без письменного разрешения правообладателя и проставления активной ссылки на главную страницу портала Ева.Ру (www.eva.ru) рядом с использованными материалами.
За содержание рекламных материалов редакция ответственности не несет. Свидетельство о регистрации СМИ Эл № ФС77-36354 от 22 мая 2009 г. v.3.4.215
Мы в соцсетях
Наш сайт использует файлы cookies, чтобы улучшить работу и повысить эффективность сайта. Отключение файлов cookie может привести к неполадкам при работе с сайтом. Продолжая использование сайта, вы соглашаетесь с использованием нами файлов cookies.
Какая при ЭКО норма ХГЧ. ДПП — что такое. Таблица норм ХГЧ после ЭКО
Экстракорпоральное оплодотворение – для многих пар это, возможно, последний шанс обрести такого желанного ребенка. Один из важнейших показателей, что беременность развивается нормально – это гормон ХГЧ. ДПП – этот показатель также является очень важным в оценке беременности, наступившей после ЭКО. Давайте разберемся, что скрывается под этими аббревиатурами.
Экошный-ХГЧ
Делимся динамикой хгч. У кого сколько и на какой день после подсадки.
У меня на девятый день 121. Сказали, что это — ниже нормы, через 5 дней надо пересдавать.
подсаживали двух трехдневок. На 12 день — 498, на 14-й — 1052, было похоже, что оба имплантировались. Но когда смотрели плодной яйцо, нашли только одно.
Единицу лишнюю написала, просто 21.
Мне подсаживали 2-3х.д. На 10дпп-73,на 14дпп-1070. Через две недели узи-двойня. Сейчас 8неделек.
Спасибо девчёнки что откликнулись. Может кому то наша информация что то подскажет.
Мне переносили 2,3х.дневки,на 6дпп-
Источник: https://rojaismelo.ru/antibiotiki-dlya-detej/9-dpp-trehdnevki-hgch
Таблица ХГЧ по дням после ЭКО

Томительное ожидание на протяжении двух недель после подсаки дается тяжело. Возникает куча сомнений, женщины всегда стремятся опередить срок и максимально быстро подтвердить факт удачной имплантации — скупаются тесты на беременность, сдаются анализы. Для правильной оценки результатов нужно опираться на достоверную информацию, с этой целью разработана таблица хгч по дням после эко.
Обзор анализа
Вслед за успешной имплантацией клетки зародыша начинают интенсивно вырабатывать хорионический гонадотропин человека – ХГЧ. Буквально с 3-4 дня растет хгч и уже можно начинать проводить исследования, результаты которых являются самым информативным источником для подтверждения или опровержения имплантации.
Как растет хгч по дням после переноса эмбрионов? С момента начала выработки его концентрация ежедневно должна увеличиваться в геометрической прогрессии. Регулярно сдавая кровь, можно заметить, что она удваивается. Часто в реальности такие значения не всегда наблюдаться – показатели растут, но не с той интенсивностью. Реальная шкала необходимой прогрессии начинается на сроках 3-5 недель.
Для удобства, можно ориентироваться на такую форму сведений – таблица значений хгч. Опираясь на нее можно легко сопоставить результаты, полученные в лаборатории бумажке с общепринятыми средними нормами.
Таблица — Уровень ХГЧ после переноса эмбрионов по дням после переноса Чтоб лучше понимать, как пользоваться таблицей, цветом выделены дни контрольного теста после эко (17 день ПОЯ равен 14 ДПП 3-х дневок, а 19 соответственно для 5-ти дневок).
Следует отметить, что в таблице значение хгч по дням указывается ориентировочное, и полностью полагаться на него не стоит. Точную оценку любого результата может дать только врач. К тому же следует принимать во внимание вводились ли препараты ХГЧ во время стимуляции.
Расшифровка показателей
На практике, в протоколах эко анализ хгч назначают спустя 13-15 дней по проведению эмбриотрансфера. Оценка хгч при беременности после эко в динамике может указать особенность ее протекания, можно определить вид – маточная, внематочная, узнать прижились все зародыши или остановились в развитии, есть ли угроза выкидыша или пузырного заноса.
Какой должен быть хгч после переноса эмбрионов? Если в официально назначенный день после подсаки зародышей результат выше 100 мЕд/мл – имплантация прошла успешно. В случае, когда его уровень 25 мЕд/мл и меньше – зародыш не прикрепился. При показателях в указанном диапазоне шансы на выживание составляют 10%-15%.
Многих волнует вопрос, отличается ли концентрация показателя при пересадке зародышей, которым от зачатия исполнилось 3 дня. Для боле четкого информирования данные можно преобразовать в отдельные таблицы.
Таблица — ХГЧ после переноса 3 дневок
Высокий хгч, полученный в результате исследования крови, может указывать на многоплодную беременность, что при эко совсем не редкость. В таких случаях он легко перешагивает максимальные границы. Также учтена возможность «поздней имплантации». Поэтому в таблице допущено такое большое колебание значений.
Тест на гормон дома
Кровь на анализ женщина может сдержаться и не делать после подсадки зародышей до установленного срока, то касательно домашних экспресс-тестов другая история. Они закупаются пачками и с нетерпением используются, сразу после эмбриотрансфера на следующий день.
Тест действуют по тому же принципу, улавливают концентрацию «беременного гормона» в организме в моче. В зависимости от вида тестов (полоски, струйные, электронные) они бывают разной чувствительности.
Уровень хгч в моче по дням после переноса эмбрионов повышается, как и в крови.
Некоторые тесты способны показать две полоски, когда концентрация в моче достигает 10 мЕд/мл, другие же покажут от 25 мЕд/мл, при этом уровень его в клетках крови должен быть выше в среднем вдвое.
Таблица — ХГЧ в моче после переноса эмбрионов
При оценке результат экспресс-теста стоит учитывать тот факт, что показатели хчг после подсаки в моче могут меняться от количества жидкости выпитой женщиной, от того как интенсивно работают ее почки. Таким образом, если по анализу крови подтвердить беременность возможно уже с 7 дня после оплодотворения, то тест положительный результат может показать в среднем на 10-11 сутки.
Уровень хгч после подсадки важнейший этап протокола эко. Особенно для женщин, мечтающих о материнстве. Динамический рост концентрации ХГЧ подтверждает нормальное протекание беременности. А вместе с его ростом, крепятся и надежды увеличивается будущих мам.Источник: https://ekoclinic.ru/vse-ob-eko/tablica-hgch-po-dnyam-posle-eko/
9 дпп трехдневки хгч — Про щитовидку
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
ТТГ или тиреотропин, тиреотропный гормон – продукт передней доли гипофиза, регулирующий функцию ЩЖ. В последней имеются его рецепторы, при помощи них высокий тиреотропин стимулирует щитовидку к выработке и активизации ее гормонов.
Сущность проблемы
ЩЖ полностью определяет все виды обмена в организме, работу ССС, ЖКТ, ЦНС, репродукцию. Тиреотропин и гормоны ЩЖ имеют обратную связь (качели). С момента наступления беременности у женщины меняется работа всего организма, и железы эндокринные не становятся исключением. Значения гормональных показателей начинают скакать, что является нормой.
По показателям ТТГ врач имеет всю картину протекания гестации. При взятии на учет в ЖК, гинеколог направит женщину на ТТГ при беременности, а если уже были проблемы с ЩЖ в прошлых родах, сдавать тест надо еще при планировании беременности и держать контроль первые 10 недель срока.
Таким женщинам, прежде, чем забеременеть, необходимо пройти полное обследование. Дело в том, что когда наступает беременность, именно тиреотропный гормон отражает состояние ЩЖ. ТТГ нарушается при патологиях печени и почек, расстройствах психики, постоянном недосыпе.
В период гестации ЩЖ у плода до 10 недели еще нет и ему гормон ТТГ не нужен; мамина железа поэтому работает за двоих. Существует специальная таблица иммунологических исследований по тиреоидной группе, которая имеется у любого эндокринолога. Верхняя норма гормона ТТГ колеблется в районе 2-2.5 мкМЕ/л. Причем, это должно быть и при планировани, и при наступлении зачатия.
Нижняя граница ТТГ должна быть не меньше 0.5 мкМЕ/л – это нормально. Цифры ниже этого – уже патология. Нет никакой необходимости определять ТТГ по неделям, это достаточно определять по триместрам.
Нормы:
- 1 триместр — 0,1-0,4 мЕд/л или мМЕ/л;
- 2 триместр — 0,3-2,8 мЕд/л;
- 3 триместр — 0,4-3,5 мЕд/л.
ТТГ при беременности норма: при беременности она колеблется в диапазоне от 0,2 до 3,5 мМЕ/л. В разных странах эти нормы разнятся.
В СНГ нормы ТТГ при беременности по триместрам следующие: принят показатель 0,4-2,5 мМЕ/л в 1 триместре и 0,4-4,0 мМЕ/л во 2 и 3 триместрах. Некоторые специалисты указывают, что максимальный показатель может быть и 3 мМЕ/л. В других регионах для беременных – нормы другие. Например, в Америке они ниже.
Симптоматические проявления нехватки тиреотропина
Ниже нормы – это значит близко к 0. Т4 при этом повышается. Симптомы:
- появляется тахикардия с усилением сердечного выброса;
- АГ выше 160 мм рт.ст.;
- резкие цефалгии;
- температура становится постоянно субфебрильной;
- повышается аппетит и появляется чувство постоянного голода на фоне пониженного веса.
У беременной меняется эмоциональный фон: женщина становится раздражительной, неуравновешенной, у нее могут отмечаться судороги, тремор конечностей.
Причины снижения тиреотропина
Пониженный ТТГ при беременности может возникать:
- при голодании и жестких диетах;
- стрессах;
- синдроме Шихана (атрофия клеток гипофиза после родов);
- самолечении при гипертиреозе;
- недостаточной работе гипофиза;
- образованиях и узлах ЩЖ, влияющих на продуцирование гормонов;
- при йододефиците.
Если состояние не поддается консервативной терапии тиреостатиками, прибегают даже к резекции ЩЖ у женщин при беременности.
Тиреотропин и зачатие
Работа ЩЖ при планировании беременности должна доминировать. Ее сбой может не дать зачать и выносить плод. Влияние ТТГ у девушки на зачатие таково, что когда на УЗИ органов малого таза врач видит ановуляцию, а лютеиновое тело при этом недоразвито, он всегда направит вас на анализ ТТГ.
Вообще повышенный ТТГ может отрицательно влиять на яичники – тормозит развитие желтого тела. Если указанный повышенный ТТГ не успел подействовать на овуляцию, зачатие происходит.
Как ТТГ влияет на зачатие? ТТГ вообще сам по себе мало воздействует на оплодотворение, на зачатие влияют заболевания, вызывающие бесплодие. К таковым относятся манифестный гипотиреоз (должен быть ТТГ высок, а Т4 снижен); состояние гиперпролактинемии – повышенное количество пролактина. Если ТТГ во время беременности повышен, но гормоны ЩЖ остаются в N, беременность течет нормально.
Поведение ТТГ при беременности
1 триместр — при появлении зиготы в организме продуцируется ХГЧ – хорионический гонадотропин. Он подстегивает работу ЩЖ, под его воздействием она работает уже сильнее обычной ее нормы и увеличивается на 50%. В крови скапливается много тироксина. Ее гормоны резко подскакивают и ТТГ в первом триместре беременности падает.
С 10 недели ХГЧ начинает постепенно снижаться и к началу 2 триместра падает в разы. Это приводит к повышению ТТГ и Т4 свободный, но в пределах нормы. Эстрогены начинают расти, свободных гормонов становится все меньше.
С началом 2 триместра и до самых родов повышенный ТТГ при беременности при наличии связанных гормонов растет, но не больше нормы. Поэтому патологией это не считается.Если же в конце 1 триместра значение ТТГ низкое и не выросло, это уже признак тиреотоксикоза. Понижение может приводить к отслойке плаценты. Даже при наступлении родов, позже у него могут обнаруживаться пороки и аномалии.
Первый триместр
Тиреотропный гормон на ранних сроках при беременности: у здоровой потенциальной мамы в первые 12 недель беременности всегда понижен. В идеале ТТГ норма не выше 2,4-2,5 мкМЕ/мл – цифры должны быть средние: 1,5 – 1,8 мкМЕ/мл.
ТТГ через плаценту не поступает, но поступают гормоны ее ЩЖ. При указанных цифрах ТТГ — Т4 свободный при беременности будет как раз в том диапазоне, который позволит плоду нормально развиваться.
При многоплодной беременности ТТГ ниже нормы, близок к 0. 10-12 неделя – имеет самый низкий ТТГ. Его подавляет ХГЧ. Затем он может повышаться.
2 и 3 триместр
Норма ТТГ во втором триместре беременности: при беременности 2 триместр имеет уже в норме постепенное повышение тиреотропина.
С 18 недели беременности уже у плода своя рабочая ЩЖ, а ТТГ во втором триместре он начинает производить еще с 15 недели гестации.
Теперь срабатывает функция защиты плода от интоксикации гормонами матери: желтое тело полностью редуцируется и функционирует только плацента.
Второй триместр беременности: эстрогены растут, они повышают синтез белков транспортеров, которые связывают свободные Т3 и Т4 и снижают их количество. Тиреотропный гормон (ТТГ) в 3 триместре у беременных приближается к обычному показателю нормы ЩЖ, поскольку переводу ЩЖ в нормальный ритм помогает и снижение ХГЧ. Все это ведет к повышению теперь уже в третьем триместре беременности.
Значения будут колебаться, но в нормальных пределах. Контролирует этот процесс эндокринолог.
Высокий уровень ТТГ при беременности может приводить к гипотиреозу и осложнениям: выкидыши, отслойка детского места, уродства у плода.
Влияние ТТГ на плод и на беременность таково, что не исключено развитие врожденного гипотиреоза, кретинизма. Но это в теории, не гарантированно. Проявится это лишь при запредельном тиреотропном гормоне.ТТГ должен быть более 7. Тогда лечение требуется. Наиболее частые причины повышения ТТГ:
- это аденома гипофиза;
- дисфункция надпочечников;
- гестоз;
- тяжелая соматика;
- холецистэктомия;
- прием нейролептиков;
- йододефицит;
- превышение доз йодных препаратов; патологии почек;
- гемодиализ;
- гипотиреоз;
- свинцовые отравления.
Лечение становится необходимым, если норма ТТГ у беременных выше 7 единиц – назначается Эутирокс или Л-тироксин.
Симптоматические проявления высокого ТТГ
Если показатели ТТГ больше нормы в 2,5 раза и больше, это особенно опасно в первые 12 недель.
Проявления и симптомы:
- замедленность реакций;
- вялость;
- рассеянность;
- раздражительность;
- деформации шеи;
- сниженный аппетит вплоть до полного его отсутствия;
- симптомы постоянной тошноты сочетаются с неуклонным набором веса;
- постоянные запоры;
- температура меньше нормы;
- также налицо симптомы изменений кожи: она сухая и бледная;
- выпадают волосы;
- ногти ломкие;
- на теле и лице склонность к отекам;
- появление с утра усталости и разбитости;
- дневная сонливость и бессонница ночью.
Многие признаки могут напоминать ранний токсикоз, поэтому лучше выяснить причины состояния у врача. Но чаще симптомы не привлекают внимания, потому что в СНГ до сих пор аукается авария ЧАЭС и отмечается хронический йододефицит.
Высокий показатель ТТГ – не должен вызывать панику, потому что это несложно исправить консервативным путем. Но высокий ТТГ говорит о начале зоба или тиреоидите. Решение об анализах принимается врачом. Если тиреоидэктомия была проведена еще до зачатия, гормоны принимаются в течение всей беременности.
Какие состояния могут быть у ЩЖ?
- Эутериоз – работа железы в норме.
- Тиреотоксикоз – отмечается не только снижение ТТГ, но и избыток гормонов ЩЖ и отравление ими. Это базедова болезнь.
- Гипертиреоз – избыток гормонов без интоксикации.
- Гипотериоз – нехватка Т3 и Т4 при беременности.
Сдача анализов
Ее надо проводить при определенной подготовке. Чтобы выявить работу ЩЖ, кровь на ТТГ у женщин: ТТГ при беременности определяется несколько дней подряд, в одинаковое время.
За 2-3 дня исключается спиртное, курение. При беременности как сдавать анализ правильно: он сдается на 6-8 неделе срока. Исключается прием любых ЛС, особенно гормонов. Также исключаются любые нагрузки.
Анализ на ТТГ (тест) при беременности сдается натощак, с утра, лучше до 9 часов. Часто врач может отправить вас на анализ даже без наличия симптомов.
Принципы лечения
Без клиники ЗГТ не прописывают. Если норма ТТГ при беременности повышена только до 4 мЕд/л, а Т4 свободный в норме, терапия не нужна. Ее назначают только при снижении Т4. Лечение проводят тироксином. Консервативное лечение хорошо корректирует статус гормонов.
Следует отметить, что во время послеродового периода самостоятельно себе отменять Тироксин никогда нельзя. Но обсудить дозировку Тироксина при ГВ, если ТТГ после родов повысился — есть смысл.
По нормализации гормонального фона возможна полная отмена лечения Эутироксом, если ТТГ после родов до измерения был высок. Иногда бывает достаточно без гормонов откорректировать йодиды. Передоз йода может повышать тиреотропин. Лечение должно назначаться не гинекологом, а эндокринологом.
Какой курс, дозировка и схема лечения всегда только индивидуальная. Самолечением заниматься нельзя.
Нормы ТТГ при беременности можно поддержать правильным питанием: увеличить белки, уменьшить жиры и простые углеводы, соль. Такое полезно всегда. Больше красных овощей, зелени, яблок, хурмы, каш, морской капусты, т.е.
такая диета, чтобы понижала дефицит йода. Необходим также полноценный сон, свежий воздух и умеренная физическая активность.
Источник: http://lechenie.shchitovidnaya-zheleza.ru/simptomyi/9-dpp-trehdnevki-hgch/