Содержание
7 причин обратиться к врачу после родов
За время вынашивания малыша многие органы и системы меняют свое положение, размеры, функционируют по-новому.
Особенно это касается органов репродуктивной системы, например, значительно увеличивается матка, за время родов изменяется шейка матки, но с большей нагрузкой работают и сердечно-сосудистая, дыхательная системы, желудочно-кишечный тракт и др.
В течение 4–6 недель после появления малыша на свет почти все органы и системы женщины возвращаются к своему дородовому состоянию. Для того чтобы уточнить, как прошла восстановление после родов, необходим контроль врача.
Если за 1-й месяц после родов не возникло других поводов для обращения к доктору, то первый визит к гинекологу желательно планировать как раз на период окончания послеродового периода – через 4–6 недель после родов.
На этом приеме проводится гинекологический осмотр – оценивается, как сократилась матка, прекратились ли послеродовые выделения, нет ли осложнений со стороны шейки матки, берутся мазки из влагалища и цервикального канала (канал шейки матки).
Хорошо, если на приеме доктор будет иметь возможность оценить ультразвуковую картину органов малого таза, а также результаты клинического анализа крови и общего анализа мочи. В условиях дефицита времени молодой маме желательно заранее предусмотреть все необходимые аспекты приема, например, предварительно сдать анализы, а ультразвуковое исследование запланировать на один день с приемом гинеколога. В силу различных организационных моментов такой вариант не всегда возможен, тогда следует учесть то, что придется прийти на повторный прием врача по результатам анализов. Доктор даст рекомендации о необходимости и частоте дальнейшего наблюдения, посоветует, когда можно возобновлять интимные отношения и расскажет о вариантах контрацепции.
2. Изменение характера послеродовых выделений
После отделения плаценты в матке остается раневая поверхность, которая постепенно заживает, при этом из нее отделяются так называемые лохии. Плацента во время беременности связана со стенкой матки общими сосудами, обеспечивающими плоду питание.
После родов плацента отделяется от матки, а сосуды на ее поверхности остаются открытыми. Поэтому первые два-три дня выделения после родов достаточно обильные, как менструальные или даже сильнее.
Спустя время матка сокращается, сосуды сдавливаются между волокнами мышц матки и кровотечение постепенно прекращается. До 3 недель после родов наблюдаются светло-розовые выделения, которые могут иногда продолжаться и до 6 недель, затем они меняются на желтовато-белые выделения.
Следует отметить что после кормления в первые 2 недели выделения после родов могут становиться более обильными, так как во время прикладывания малыша к груди матка интенсивно сокращается.При отсутствии осложнений, нормальном состоянии свертывающей системы крови и быстром сокращении матки лохии перестают беспокоить женщину примерно через полтора месяца после родов.
Любое отклонение от описанного сценария является поводом для обращения к врачу, а именно: длительные, обильные кровянистые послеродовые выделения, возобновление кровянистых выделений после периода «затишья», а также необычный зловонный запах выделений или цвет – зеленый или зелено-желтый.
При этом причиной кровотечения может стать ситуация, когда в полости матки имеются остатки плаценты, прикрепленные к эндометрию (внутренний слой матки).
В таких случаях для диагностики используется ультразвуковое исследование, при подтверждении предположения необходима госпитализация.
Методом лечения является выскабливание полости матки и назначение препаратов, оказывающих сокращающее действие.
Зеленоватый или желтый оттенок выделений, неприятный запах – признак инфицирования слизистой оболочки матки. Параллельно с этими симптомами могут появиться боли в нижней части живота, повышение температуры, озноб.
В таких случаях необходимо обследование для подтверждения диагноза и лечение, так как эндометрит может привести к необратимым изменениям эндометрия и значительным трудностям с наступлением и вынашиванием следующих беременностей.Для ускорения процесса сокращения матки и профилактики патологических изменений послеродовых выделений рекомендуется прикладывать ребенка к груди по требованию, лежать или спать на животе, регулярно (в первое время каждые 2 часа) опорожнять мочевой пузырь. Регулярно менять прокладки – каждые 2 часа вне зависимости от их наполнения. Перечисленные правила способствуют быстрому восстановлению матки и прекращению выделений.
3. Врач после родов нужен, если у вас повышается температура тела
Температура тела – важный критерий, по которому врачи могут судить об общем состоянии молодой мамы и о восстановлении ее организма после родов. При развитии любого осложнения послеродового периода практически всегда повышается температура. Причем подъем температуры является начальным признаком осложнения.
В первую очередь, это септические заболевания, то есть возникающие в результате проникновения микробов в организм только что родившей женщины. Входными воротами для инфекции обычно служат раневые поверхности (разрывы, трещины, разрезы), образовавшиеся во время родов, или трещины сосков. Напомним, что плацентарная площадка в матке также является раной.
Иногда послеродовое осложнение оказывается результатом обострения ранее существовавшего воспалительного процесса в половых путях. Реже в послеродовом периоде наблюдаются воспалительные процессы сосудов таза и ног.
Наряду с повышением температуры после родов при воспалительных осложнениях наблюдаются и другие признаки воспаления того или иного органа, при этом женщину беспокоят болезненные ощущения в соответствующей области.
Почему повышается температура после родов?
Не всегда повышение температуры тела свидетельствует о развитии воспалительного заболевания. Температурный режим тела может меняться при стрессе, переливании крови и кровезаменителей, гормональных всплесках, наконец, при банальном перегреве.
Так, вариантом нормы может быть повышение температуры до 37,5 °С в первые сутки после родов, в период «прихода молока». Но к невоспалительным причинам можно отнести и некоторые варианты послеродовой депрессии, аллергические реакции.
Поэтому в любом случае повышение температуры после родов – повод для обращения к врачу.
4. Проблема со швами после родов
Нередкими особенностями родов является необходимость разрезов, например, промежности или разреза на животе в ходе кесарева сечения. Бывает, что не обходится и без разрывов промежности, влагалища или шейки матки. Во всех этих случаях на поврежденные ткани накладывают швы.
Время заживления послеродовых швов зависит от многих факторов: от техники их наложения, используемых материалов и других.
Так, например, при применении рассасывающегося материала заживление повреждения занимает 1–2 недели.
Скобки или нерассасывающиеся нитки снимают на 3–7-й день после родов, а полное заживление будет занимать от 2 недель до нескольких месяцев, в зависимости от причины появления разрывов и их размеров.Дискомфорт в месте наложенного послеродового шва будет ощущаться еще около 6 недель. Первое время возможны болезненные ощущения. Болит шов, наложенный после родов, так же, как и любой операционный. Обычно это проходит в течение 10 дней. При неправильном уходе за швами и невыполнении мер предосторожности в период их заживления могут возникнуть осложнения:
Воспаление шва после родов. В таком случае возникают сильные болевые ощущения, наблюдается отек раны, гнойные выделения.
Расхождение швов. Это редко случается со внутренними швами (шейки матки и стенок влагалища), чаще они расходятся, если расположены на промежности.
Причиной этого может быть попадание инфекции, если слишком рано начать садиться (ранее 5 суток после родов) и резкие движения.
При расхождении швов после родов женщину беспокоят сильные боли, наблюдается припухлость раны, которая иногда кровоточит. Иногда повышается температура, что свидетельствует об инфицировании шва.
Гематома, которая проявляется ощущением тяжести и распирания. При любом из описанных осложнений стоит обратиться к врачу: доктор назначит лечение (в подавляющем большинстве случаев это использование повязок с различными лекарствами), которые помогут заживлению швов после родов.
Недостаточно быстрое рассасывание ниток. Если для восстановления промежности или передней брюшной стенки были использованы рассасывающиеся нити, то крайне желательно, чтобы их полное отторжение произошло к 10-м суткам после родов.
В противном случае наличие швов вызывает болезненность, при более длительном сохранении нити могут прорезаться, поэтому, если они долго не отторгаются, нужно, чтобы их снял доктор.
Бояться этого не стоит, так как заживление тканей к этому моменту уже произошло и швы не разойдутся, если убрать нитки.
5. Проблемы с молочными железами: поможет врач
В первые 2–3 недели после родов, особенно если вы рожали в первый раз, вполне возможно развитие такого состояния, как лактостаз (застой молока).
Лактостаз после родов может возникнуть, если пропустить одно или несколько очередных кормлений, в ситуациях, когда после кормления остаются неопорожненные от молока участки молочной железы, при закупорке одного или нескольких млечных протоков, если кормящая мама переохладилась (при сквозняке) или перегрелась (в бане, на пляже).
При этом возникают боль и чувство переполнения в одной из долек молочной железы. Однако общее состояние молодой мамы обычно не страдает. При этом отмечается еще один тревожный синдром – повышение температуры.Если женщине удается справиться с лактостазом после родов самостоятельно, то симптомы быстро проходят, если расцедить грудь не получается, то важно не откладывать проблему до следующего кормления и тем более – на ночь, а своевременно обратиться к врачу, так как при отсутствии адекватных мер лактостаз может перейти в мастит.
Мастит – воспаление тканей молочной железы, при котором появляются боль в молочной железе, повышение температуры тела, общее недомогание, головная боль. Грудь увеличивается, нередко кожа над воспаленным уплотненным участком железы краснеет.
При попытке сцеживания из выводных протоков на соске могут выделяться капельки гноя. При возникновении подобных симптомов следует немедленно обращаться к врачу. Запускать и игнорировать такое состояние не стоит, это чревато тяжелыми последствиями.
При необходимости врач назначит антибиотики, а в некоторых случаях может понадобиться и хирургическое лечение.
6. Учащенное, болезненное, дискомфортное мочеиспускание
Внезапно появляющееся частое болезненное мочеиспускание и боли в области мочевого пузыря – это наиболее характерные симптомы острого цистита – воспаления мочевого пузыря, одного из наиболее распространенных урологических заболеваний.
У женщин есть несколько анатомических особенностей, которые предрасполагают к развитию цистита. Близкое расположение влагалища и ануса к наружному отверстию мочеиспускательного канала (уретры) и короткая уретра создают благоприятные условия для распространения микрофлоры в просвет уретры и в мочевом пузыре.
В послеродовом периоде вероятность цистита возрастает. Причиной тому служат следующие обстоятельства:
- Во время родов продвижение плода по родовым путям приводит к нарушению кровообращения в мочевом пузыре и малом тазе, что является дополнительным предрасполагающим фактором для возникновения острого цистита.
- Согласно правилам ведения родов, сразу после рождения ребенка всем женщинам в мочевой пузырь вводят катетер, так как в наполненном состоянии он мешает сокращению матки. Но тут возникает и риск того, что катетеризация может способствовать проникновению возбудителя инфекции в мочевой пузырь.
- Довольно часто в первые несколько суток после родов в результате сдавления нервных окончаний, иннервирующих мочевой пузырь, женщина не чувствует позывов на мочеиспускание. Поэтому рекомендуется опорожнять мочевой пузырь через каждые 2 часа. Если молодая мама забывает об этом, то накапливается большое количество мочи, что также может способствовать развитию воспаления мочевого пузыря.
- Наличие инфекции во влагалище и игнорирование рекомендаций врача по их лечению во время беременности является одним из основных факторов, предрасполагающих к возникновению цистита после родов.
- Для быстрого избавления от неприятных ощущений, предотвращения повторных обострений цистита необходимо посетить уролога и гинеколога и провести назначенное лечение в полном объеме. Обычно применяются антибиотики и уросептики. Доктор подберет такой препарат, применение которого не исключает грудного вскармливания. Важно, чтобы в ходе лечения параллельно была восстановлена нормальная микрофлора влагалища.
7. Болезненность в области ануса при дефекации и в покое, появление геморроидальных узлов после родов
Многих молодых мам после родов беспокоит выраженная боль в области прямой кишки, увеличение геморроидальных узлов, выделение крови поверх каловых масс – это проявление геморроя (болезни, связанной с варикозным расширением вен прямой кишки). Появление проблемы после родов обусловлено тем, что на вены органов малого таза и прямой кишки нагрузка значительно повышается во время беременности и еще больше во время родов.
Сразу после родов молодой маме трудно разобраться в причинах болей в промежности, она может отождествлять их с дискомфортом, вызванным родами, между тем боль в области ануса, сохраняющаяся после выписки из роддома, препятствует нормальной дефекации.
В таком случае рекомендуется посетить колопроктолога. Доктор назначит местные препараты и сидячие ванночки, которые позволят достаточно быстро устранить неприятные симптомы.
Итак, своевременное обращение к врачу при появлении перечисленных симптомов поможет предотвратить серьезные последствия, быстро восстановиться и в полной мере наслаждаться общением с малышом.
Долго ли, коротко ли…
Длительные выделения говорят о плохой сократимости матки и о наличии проблем в свертывающей системе крови.
Стоит обратиться к врачу, если выделения после родов идут дольше положенного срока или их интенсивность не уменьшается. Иногда лохии прекращаются очень быстро.
Это тоже повод насторожиться, так как выделяющаяся кровь может накапливаться в полости матки, что может привести к развитию воспалительного процесса.
Источник фото: Shutterstock
Источник: https://www.9months.ru/oslojneniaposlerodov/5840/7-prichin-obratitsya-k-vrachu-posle-rodov
Воспаление матки как осложнение после родов
Роды – тяжелое испытание для женского организма, вознаграждаемое появлением ребенка. И когда, казалось бы, все мучительное позади, может возникнуть еще одна проблема. Воспаление матки после родов способно отодвинуть на второй план семейные радости, ведь оно требует немедленного внимания и лечения.
Причины послеродового воспаления органа
Главный женский орган имеет три слоя. Подвергнуться воспалению может один из них либо все сразу. На пустом месте процесс не возникает, для его запуска нужны несколько обстоятельств. Роды – один из провоцирующих факторов, но не у всех женщин матка воспаляется после них.
Осложнение возникает, когда:
- В процессе родовспоможения медиками были нарушены правила антисептики и асептики. В стерильную матку попадают микроорганизмы, для которых кровь и слизь являются благоприятной средой.
- Внутренние половые органы были травмированы. Подобное случается и при естественных родах, неизбежным становится при проведении кесарева сечения.
- Роды проходили трудно, с длительным безводным периодом. В этом случае между раскрытием плодных оболочек и появлением младенца проходит более 6 часов. За это время бактерии успевают захватить полость матки.
- Роды сопровождались кровотечением, как это бывает, например, при предлежании плаценты. В данном случае присутствует сразу набор благоприятных для воспаления факторов.
- После завершения процесса родов на внутренних стенках матки остались ткани плаценты. Если их вовремя не обнаружить и не убрать, они могут начать разлагаться.
- В начальном послеродовом периоде женщина слишком рано начала жить половой жизнью. Даже при абсолютном здоровье партнера воспаление в матке неизбежно.
Воспаление матки после родов
Симптомы и признаки наличия проблемы у молодой мамы
Если роды прошли с нарушениями правил ведения, или возникли непредвиденные провоцирующие обстоятельства, воспаление может развиться сразу. Уже на вторые-четвертые сутки у 40% женщин обнаруживается ухудшение самочувствия.
В целом, воспаление матки после родов симптомы проявляет такие:
- поднимается температуры тела до 38 градусов;
- увеличивается частота сердечных сокращений;
- боль в животе не снижается, как это бывает в норме;
- орган не стремится к уменьшению величины, оставаясь шарообразным;
- количество крови в выделениях остается на одном уровне, хотя в норме должно снижаться;
- может наблюдаться уменьшение объема выводимых лохий, появление резкого запаха от них.
К перечисленному у некоторых добавляются и иные проявления. Признаки воспаления матки после родов тем выраженнее, чем острее процесс и большее количество слоев органа им поражены:
- боли из периодически беспокоящих превращаются в постоянные, отдают в поясницу;
- начинается интоксикация, лишающая аппетита, но вызывающая упадок сил, тошноту, головные боли, озноб;
- матка плохо сокращается, что очевидно по расположению ее дна (уровень выше, чем должен быть на данном этапе);
- уровень лейкоцитов в крови и СОЭ растут, а концентрация гемоглобина понижается.
У некоторых женщин признаки начавшегося воспаления имеют настолько слабовыраженный характер, что их принимают за проявления обычного восстановления после родов, усталость, простуду.
Подсказать, что оно идет неблагополучно, могут якобы беспричинные скачки температуры, которую в этом периоде следует измерять ежедневно. Если долго не придавать им значения, не обращаться за помощью, легко заполучить хроническое воспаление с развитием спаек в малом тазу.
Смотрите в этом видео о симптомах, диагностике и лечении эндометрита:
Методы диагностики воспаления матки
Воспалительный процесс обнаруживается по характерным для него признакам. Но для терапии необходимо выявить причину его возникновения, а также тип возбудителя. Поэтому, кроме осмотра и опроса новоиспеченной мамочки, используют следующие методы:
- Общий анализ крови, выявляющий уровень лейкоцитов. Важно также количество гемоглобина, так как его резкое снижение тоже свидетельствует о воспалительном процессе.
- УЗИ органов малого таза, чтобы иметь представление о задержавшихся в полости матки частичек плаценты, а также состоянии яичников и фаллопиевых труб. Иногда воспаление может захватить и их. Орган при этой патологии остается увеличенным в размере, плотным и напряженным.
- Исследование мазков из влагалища на инфекции, бакпосев и цитологию.
- В редких случаях при неясностях с определением диагноза, когда воспаление развивается не в роддоме, имеет стертые признаки, возможно назначение гистероскопии матки. С помощью аппаратуры не только осматривают внутреннюю полость органа, но и берут частицы тканей на гистологию.
Рекомендуем прочесть статью о болях в матке после родов. Из нее вы узнаете о причинах дискомфорта в первый месяц, нормальных и патологических проявлениях болезненных ощущений.
Терапия осложнения после родов
Воспаление матки после родов лечение должно иметь по разным направлениям:
- уничтожение инфекционного агента;
- устранение процесса воспаления;
- подавление проявлений заболевания для нормализации самочувствия;
- борьба с интоксикацией;
- наращивание общего иммунитета.
Все это можно осуществить только в стационаре, используя комплекс препаратов и методов:
- Антибиотикотерапию. Лекарства из этого ряда выбирают на основе соответствующего анализа. Чтобы побороть инфекцию, используют комбинацию антибиотиков, например, «Амоксициллин», «Гентамицин», «Цефтриаксон», «Цефтазидим» вместе с «Метронидазолом». Их вводят внутривенно и внутримышечно.
- Противовоспалительное лечение. Оно обеспечивается приемом «Аспирина», «Ибупрофена», «Диклофенака», которые также дают обезболивающий эффект.
- Расширение цервикального канала для облегчения вывода наружу выделений. Манипуляция делается при лохиометре. В любом случае необходимо и местное устранение инфекции с помощью обильного орошения полости матки охлажденными антисептическими и антибактериальными растворами.
- Обработку стенок органа ферментами, растворяющими задержавшиеся на них частички плаценты. Если такой возможности нет, проводят традиционный кюретаж.
- Стимуляцию кровообращения и избавление организма от токсинов. Для этого женщине вводят с помощью капельниц раствор глюкозы или физиологический.
- Насыщение тканей кислородом. Процесс осуществляется с помощью гипербарической оксигенации (если клиника обладает такими возможностями), то есть женщина дышит в специальной камере составом с увеличенным содержанием этого компонента. Процедура помогает заживлению тканей, выведению токсинов, если проделать несколько сеансов. В отсутствие этих возможностей аналогичный эффект дает прием препаратов «Актовегин», «Тивортин».
- Стимуляцию иммунитета. Подтолкнуть защитные силы организма к активности можно с помощью препаратов «Виферон», «Иммунал», «Интераль». Понадобятся и витамины A, E, C, фолиевая кислота, рутин.
Воспаление матки в период после родов чаще возникает не по вине женщины. Но в ее силах обнаружить патологию, если, несмотря на заботы о новорожденном, уделять немного внимания и себе.
Избавляться от воспаления нужно не только лекарствами, но и диетой, соблюдением полового покоя. И помнить, что важно довести лечение до завершения, иначе гинекологические проблемы будут донимать долгое время потом.
Источник: http://7mam.ru/vospalenie-matki-posle-rodov/
Причины воспаления матки после родов, симптомы патологического процесса, диагностика и лечение. Воспаление матки как осложнение после родов
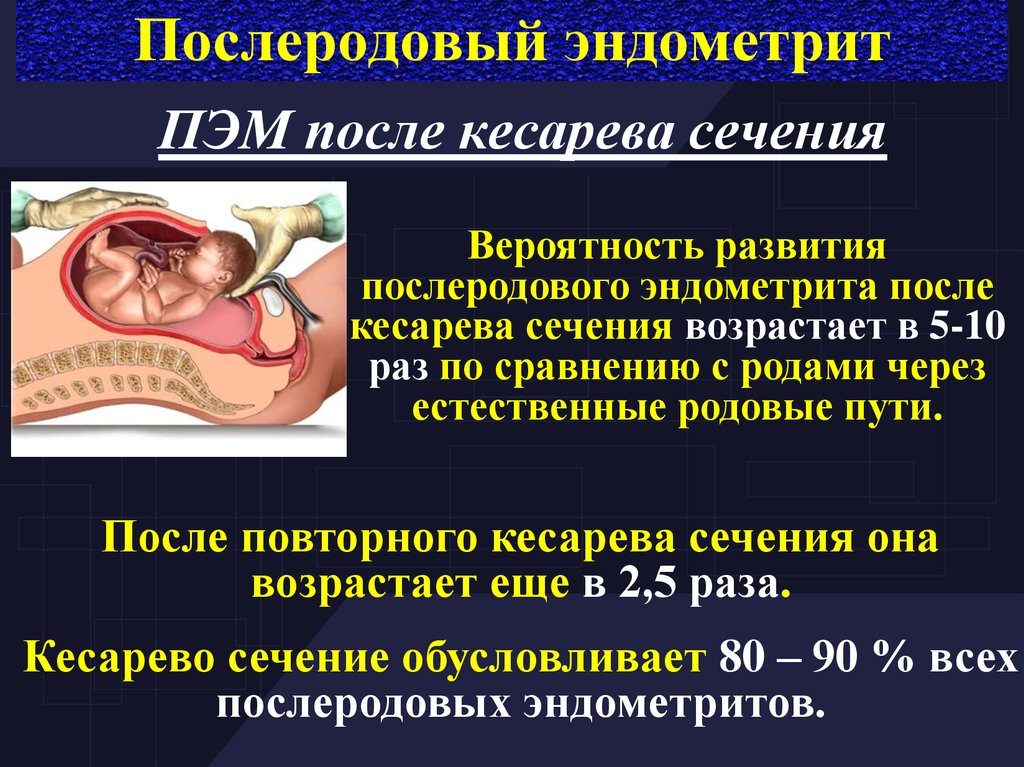
Матка – это главный детородный орган женщины, состоящий из 3-х типов тканей. Чаще всего ее воспаление (эндометрит) развивается вскоре после родов. С такой проблемой сталкиваются около 7% всех пациенток роддома, причем большая их часть — после кесарева сечения.
После родоразрешения тело матки представляет собой сплошную рану. В течение первых 3-х дней матка очищается от сгустков крови и остатков плаценты, затем в течение 10-12 суток восстанавливаются ткани эндометрия. При инфекционном заражении естественный процесс может быть нарушен.
Причины, приводящие к воспалению матки:
- нарушение медперсоналом во время родов правил антисептики и асептики (в полость матки проникают бактерии, для которых созданы все условия для размножения);
- травмирование половых органов, особенно при кесаревом сечении, когда на матке делается разрез;
- длительные роды (между раскрытием плодных оболочек и появлением новорожденного прошло более 6 часов);
- кровотечение во время родов;
- неполное очищение матки от плаценты (в оставшихся тканях запускается процесс разложения, и развивается воспаление);
- раннее возобновление половой жизни.
Сопутствующие симптомы
В зависимости от формы течения эндометрита и его разновидности симптоматика будет более или менее выраженной. При хроническом воспалении признаки болезни слабо выражены или могут отсутствовать вовсе.
После родоразрешения эндометрит чаще протекает в острой форме. В этом случае наблюдаются следующие симптомы:
- повышение температуры тела до 37-39 градусов;
- интоксикация организма;
- слабость;
- бледность кожных покровов;
- боли в животе;
- кровотечения из влагалища, не связанные с менструальным циклом, которые часто провоцируют развитие анемии;
- нарушения менструальной функции;
- обильные выделения из влагалища нехарактерной консистенции, цвета и запаха.
Как правило, воспаление матки после родов, протекающее в острой форме, заставляет женщину своевременно проходить лечение. При соблюдении всех рекомендаций врача прогноз благоприятен.
Методы диагностики
Если после родов развивается воспаление, обнаружить эндометрит может опытный врач при осмотре. Основным признаком воспаления матки после родов является увеличение размеров органа. При пальпации пациентка испытывает болезненные ощущения.
Гинеколог для уточнения диагноза возьмет материал на анализ. Мазок на специфическую микрофлору поможет выявить наличие патогенных микроорганизмов, а после назначения лечения этот анализ позволит оценить эффективность принимаемых лекарственных средств. О наличии патологии будут свидетельствовать результаты общего анализа крови с повышенным уровнем лейкоцитов.
Еще одним методом диагностики эндометрита является УЗИ. Исследование помогает обнаружить воспаление и наличие спаек внутри матки. Быстро диагностировать болезнь можно с помощью биопсии.
Симптомы и признаки наличия проблемы у молодой мамы
Если роды прошли с нарушениями правил ведения, или возникли непредвиденные провоцирующие обстоятельства, воспаление может развиться сразу. Уже на вторые-четвертые сутки у 40% женщин обнаруживается ухудшение самочувствия.
В целом, воспаление матки после родов симптомы проявляет такие:
- поднимается температуры тела до 38 градусов;
- увеличивается частота сердечных сокращений;
- боль в животе не снижается, как это бывает в норме;
- орган не стремится к уменьшению величины, оставаясь шарообразным;
- количество крови в выделениях остается на одном уровне, хотя в норме должно снижаться;
- может наблюдаться уменьшение объема выводимых лохий, появление резкого запаха от них.
К перечисленному у некоторых добавляются и иные проявления. Признаки воспаления матки после родов тем выраженнее, чем острее процесс и большее количество слоев органа им поражены:
- боли из периодически беспокоящих превращаются в постоянные, отдают в поясницу;
- начинается интоксикация, лишающая аппетита, но вызывающая упадок сил, тошноту, головные боли, озноб;
- матка плохо сокращается, что очевидно по расположению ее дна (уровень выше, чем должен быть на данном этапе);
- уровень лейкоцитов в крови и СОЭ растут, а концентрация гемоглобина понижается.
У некоторых женщин признаки начавшегося воспаления имеют настолько слабовыраженный характер, что их принимают за проявления обычного восстановления после родов, усталость, простуду.
Подсказать, что оно идет неблагополучно, могут якобы беспричинные скачки температуры, которую в этом периоде следует измерять ежедневно. Если долго не придавать им значения, не обращаться за помощью, легко заполучить хроническое воспаление с развитием спаек в малом тазу.
Смотрите в этом видео о симптомах, диагностике и лечении эндометрита:
Особенности течения
Симптомы развития послеродовой инфекции зависят от ее локализации. Появление неблагоприятных признаков требует скорейшего реагирования, чтобы не допустить прогрессирование патологического процесса.
Язва промежности или влагалища
Часто во время родов возникает риск разрыва промежности. В этом случае выполняют эпизиотомию – разрез тканей по направлению к седалищному бугру. Обычно рассекается только кожа и подкожно-жировая клетчатка.
Манипуляцию выполняют чтобы улучшить процесс восстановления после родов. Известно, что края резаной раны заживают быстрее, чем разрыв тканей. К тому же самостоятельный разрыв может быть более глубоким, чем разрез, и проходить через влагалище, достигая шейки матки.
Чтобы не допустить таких осложнений, делают эпизиотомию.
При правильном уходе за швами, соблюдении врачебных рекомендаций, рана затягивается за 2-3 недели. Но иногда она может нагнаиваться. Также воспаление может возникнуть в трещинах, ссадинах, разрывах слизистой влагалища, на шейке матки, в области гематом, которые не были устранены после родов или возникли позже.
Клинические симптомы проявляются в виде местных реакций, общее состояние страдает редко, температура может повышаться до субфебрильных цифр. Женщина жалуется на боль в области раны или шва. При осмотре ткани выглядят воспаленными, отечными, гиперемированными. Также заметна язва, дно которой представлено желто-серым налетом, гнойным отделяемым. При контакте дно язвы начинает кровоточить.
Лечение заключается в местной терапии. Швы снимаются, гнойный очаг дренируется. Рана обрабатывается растворами местных антисептиков, например, перекисью водорода, фурацилином, диоксидином. Накладываются мази Левомеколь, Диоксиколь. Может быть использовано физиолечение для снятия отека.Профилактика включает качественную гигиену области швов. Женщинам после эпизиотомии нельзя сидеть. После каждого посещения туалета нужно проводить обмывание половых органов и стараться большую часть времени проводить в постели без нижнего белья, чтобы обеспечить доступ воздуха к ране. Врачи назначают ежедневную обработку швов, а также в качестве профилактики УФО на область промежности.
Эндометрит
Наиболее частой формой послеродовой инфекции является эндометрит. Воспаление внутренней поверхности матки и мышечной части протекает с более выраженными симптомами. Инфекция может проникать в очаг несколькими путями:
- Восходящим – из половых органов, в частности, влагалища.
- Гематогенным – из очагов хронической инфекции по кровотоку.
- Лимфогенно – через лимфатическую сеть.
- Интраамниально – в результате инвазивных процедур.
Внутренняя поверхность матки после родов представляет обширную раневую поверхность. Скопление крови в ее полости, снижение иммунитета, и наличие вагинита или кольпита в анамнезе увеличивают шансы на развитие патологии.
Появления патологии при классической форме развиваются на 3-5 сутки. Но болезнь может протекать стерто, тогда невыраженные симптомы появляются на 8-9 сутки после родов. Пациентка жалуется на:
- повышение температуры до 38-39 °С;
- головную боль;
- слабость и общее недомогание;
- боль внизу живота;
- появление гнойных выделений с характерным запахом.
Лабораторные исследования подтверждают клинику воспаления. В общем анализе крови увеличивается количество лейкоцитов, ускоряется СОЭ, лейкоцитаная формула сдвигается влево, может быть анемия.
При осмотре матка увеличена, мягковатой консистенции. В ней могут быть остатки плодных оболочек, сгустки крови. Выделения не изменяются с кровянистых на сукровичные, а долгое время остаются с преобладанием крови.
Диагностика состояния кроме лабораторных данных включает и УЗИ. Этот метод нельзя назвать информативным, он дает лишь косвенные подтверждения воспалительного процесса в матке. При этом отмечаются следующие изменения:
- субинволюция матки;
- расширенная полость и множественные пузырьки газа;
- гипоэхогенный контур матки, который говорит о ее инфильтрации;
- на стенках матки – эхопозитивные включения, которые являются остатками последа.
Наиболее точным способом диагностировать послеродовый эндометрит является гистероскопия. Процедура проводится под наркозом и позволяет не только визуализировать с помощью видеоаппаратуры внутреннее состояние органа, но и провести лечебные манипуляции. Гистероскопическими признаками эндометрита являются:
- расширенная полость матки;
- сгустки крови;
- налет фибрина на стенках матки;
- петехиальные кровоизлияния в миометрии.
Для уточнения природы возбудителя может потребоваться бактериологическое исследование. Но результаты бакпосева готовятся несколько дней, поэтому лечение начинают до их получения.
Лечение проводится только в условиях стационара. Если женщина заметила симптомы эндометрита уже после выписки из роддома, то необходима экстренная госпитализация.
Основу лечения составляют антибиотики. Используются препараты широкого спектра действия, к которым маловероятна устойчивость возбудителей. В острую фазу препараты вводят внутривенно, затем возможен переход на внутримышечное введение. Чаще всего применяют следующие антибиотики:
- Амоксиклав;
- Цефуроксим;
- Цефотаксим в комбинации с Метронидазолом;
- Клиндамицин с Гентамицином.
Комплексное лечение включает нестероидные противовоспалительные препараты для снижения температуры тела, устранения болевого синдрома и признаков воспаления.
Антибиотики широкого типа действия применяемые в терапии эндометрита
Инфузионная терапия включает растворы глюкозы, натрия хлорида, декстраны, белковые препараты. Они необходимы для детоксикации и восстановления кислотно-щелочного состояния. Утеротоники способствуют сокращению матки, а ферментные препараты помогают усилить действие антибиотиков.
Источник: https://pro-acne.ru/ginekologiya/vospalenie-matki-posle-rodov-simptomy-diagnostika-lechenie-antibiotikami-i-drugie-metody-terapii.html
Какие бывают осложнения после родов, как их избежать: надейся на лучшее, готовься к худшему. Как лечить осложнения после родов?
Беременность и роды – сложные физиологические процессы. Но большинство женщин в ожидании малыша имеют представление о том, что им предстоит пережить в ближайшее время.
Сейчас не составляет труда найти информацию о том, как развивается ребенок в утробе матери по неделям, что делать для благополучного протекания беременности, как правильно подготовиться к родам.
Подготовка к встрече с маленьким человечком так захватывает будущую маму, что вопросы собственного здоровья отступают на второй план или вовсе не попадают в поле ее интересов. Между тем, очень важно представлять себе, какие бывают осложнения после родов и факторы, предрасполагающие к их возникновению.
Причины возникновения осложнений после родов
Процесс родов происходит двумя способами: через естественные родовые пути и с помощью операции кесарева сечения. Роды представляют собой мощный стресс для организма, способный запустить патологические процессы. Однако в норме организм женщины надежно защищен иммунной и гормональной системами. Предпосылками для возникновения осложнений после родов служат:
• Тяжелые роды
• Осложнения беременности
• Ослабление иммунитета
• Поздний токсикоз
• Осложненный акушерско-гинекологический анамнез
• Внутриутробная инфекция плода
• Наличие половых инфекций у роженицы (кандидоз, хламидиоз, герпес)
Какие бывают осложнения после родов?
По локализации выделяют:
• Местные осложнения: эндометрит, изъязвление, мастит;
• генерализованные: акушерский перитонит, сепсис.
Осложнение после родов: язва
Поверхностное поражение слизистой оболочки промежности, влагалища или шейки матки. Для лечения данного осложнения, возникающего после родов, советуют принимать воздушные ванны, оставляя поверхность раны максимально открытой. Это способствует подсушиванию и более скорому заживлению язвы.
Если рана стала нагнаиваться, ее следует несколько раз в день промывать антисептиком (фурациллин). При повреждении слизистой влагалища и шейки матки выполняют обеззараживающие спринцовки.
В случае распространения патологического процесса обращение к врачу строго обязательно, так как риск генерализации процесса значительно повышается.
Эндометрит – распространенное осложнение после родов
Представляет собой воспаление слизистой матки.
Эндометрит легкой степени развивается спустя 1-2 недели после родов. Наблюдается умеренное повышение температуры до 38—38,5°С. Общее самочувствие родильницы сильно не страдает. Женщина жалуется на длительные кровянистые выделения (лохии). В анализе крови о воспалительном процессе говорит ускорение СОЭ до 35мм/ч, умеренное повышение лейкоцитов.
Тяжелый эндометрит начинается гораздо раньше – через 2-3 дня после родов. Температура тела повышается до 39°С, отмечается слабость, вялость и потеря аппетита.
Матка при этом резко болезненна: женщина ощущает тянущую боль внизу живота, которая значительно усиливается при попытках врача пропальпировать органы малого таза.
Выделения из половых путей становятся гнойными, с резким неприятным запахом.
Особую форму представляет эндометрит на фоне проведенного кесарева сечения. Заболевание является частым осложнением при данном виде родоразрешения.
УЗИ органов малого таза является «золотым стандартом» в диагностике эндометрита. Метод позволяет оценить
• размеры матки и их соответствие нормам данного периода;
• наличие кровяных и гнойных сгустков в полости матки, фрагментов последа;
• толщину эндометрия и его равномерность;
• состояние сосудов матки;
• состоятельность швов после кесарева сечения.
Лечение зависит от степени заболевания, количества патологического содержимого в полости матки, а также от того, практикует ли женщина на момент терапии грудное вскармливание.
В последнем случае врач постарается подобрать более щадящий вариант лечения, который не отразится на лактации: введение тампонов с мазью Вишневского, внутримышечные инъекции алое, физиолечение на область проекции матки.
Чаще всего, этого комплекса достаточно, но только в случае легкого течения эндометрита.При тяжелой степени заболевания применение антибиотиков обязательно, не зависимо от того, кормит ли женщина грудью или нет. Здоровье матери в приоритете. В настоящее время существуют противомикробные препараты, допустимые к применению и в период грудного вскармливания. Поэтому мамочке не придется отнимать малыша от груди на время лечения.
Может потребоваться проведение промывания полости матки антисептическим раствором. Процедуру проводят под обезболиванием.
С целью восстановления иммунитета назначают курс иммуностимуляторов и иммуномодуляторов и комплекс витаминов С и группы В.
Осложнение после родов: мастит
Это воспаление молочной железы. Основой для возникновения мастита служит лактостаз – застой молока у кормящей женщины. Это осложнение после родов бывает одно- и двусторонний.
Пораженная грудь болезненна, увеличенная, твердая и горячая на ощупь. При этом возможно повышение температуры тела до 38,5°С, озноб, слабость.
В запущенных случаях процесс может перейти на подмышечные лимфоузлы: они воспаляются, увеличиваются в размере и становятся болезненными.
УЗИ молочной железы позволяет подтвердить диагноз.
При мастите назначается прием антибиотиков, бактериофагов, препараты для коррекции иммунитета, в тяжелых случаях – гормональные противовоспалительные средства.
Лечение дополняют методы физиотерапии: УФ-лечение, ультразвук, компрессы. Когда воспаление молочной железы переходит в гнойную стадию, требуется хирургическое вмешательство.
Чем раньше оно проведено, тем меньше риск распространения инфекции на другие участки груди.
Мнение врачей по поводу продолжения грудного вскармливания во время заболевания разделились. Все же лучше на период лечения временно прекратить кормление и сцеживать застоявшееся молоко. Затем провести анализ молока на стерильность и, в случае положительного результата, возобновить вскармливание грудью. Это делается с целью профилактики инфицирования младенца.
Сепсис — опасное осложнение после родов
В норме кровь представляет собой стерильную жидкость. В случае генерализации процесса происходит инфицирование крови и распространение с ее током микроорганизмов по всему телу. Это грозное осложнение с возможным летальным исходом.
Признаки осложнения:
• наличие первичного очага — любой местный воспалительный процесс может стать причиной сепсиса при несвоевременном лечении или истощении иммунной системы;
• высокая температура;
• обнаружение патологических микроорганизмов в крови.
Сознание родильницы может быть нарушено от вялости и заторможенности до состояния прекомы. Наблюдаются тахикардия, учащение дыхания, снижение частоты и количества мочеиспускания, посинение или бледность кожных покровов, снижение артериального давления.
Принципом лечения сепсиса является успешная терапия первичного воспалительного очага (матка, молочная железа). Лечение проводят, назначая сильные антибиотики, инфузионную терапию, антигистаминные препараты, гормональные противовоспалительные средства.
Антибиотики применяются в течение 2-3 недель, подбираются по чувствительности к тому микроорганизму, который обнаружен в крови пациентки. Возможно одновременное назначение двух-трех препаратов.
Грозное осложнение после родов: перитонит
Характеризуется воспалением брюшины. Перитонит является следствием локализованного патологического процесса: может развиться на основе эндометрита или после операции кесарева сечения.
В этих случаях в матке создается благоприятная среда для микроорганизмов: незажившая раневая поверхность, расширенные сосуды, сгустки крови. Так как после родов в органах малого таза кровоснабжение усилено, микробы быстро разносятся током крови.
Поэтому в последние годы ставшее модным кесарево сечение получило строгие показания для проведения.
Симптоматика перитонита яркая и развивается за 2-3 дня. Характерны: повышение температуры тела, жажда, сухость слизистых, слабость, тахикардия, резкое напряжение мышц живота при попытке прикосновения. Позже присоединяются рвота, жидкий стул. В общем анализе крови наблюдается увеличение количества лейкоцитов.В легких случаях проводят комплексное противомикробное лечение. Если состояние ухудшается, может потребоваться оперативное вмешательство различного объема в зависимости от поражения органов: удаление матки и придатков с труб; дренирование полости живота и вливание растворов антибиотиков.
Какими бывают осложнения после родов должна знать любая женщина, готовящаяся к рождению ребенка. Эти знания заставят ее более трепетно отнестись к своему здоровью, пролечить возможные заболевания и инфекции, если таковые имеются, то есть вовремя провести профилактику осложнений, которые могут быть после родов.
Источник: https://zhenskoe-mnenie.ru/themes/maternity/kakie-byvaiut-oslozhneniia-posle-rodov-kak-ikh-izbezhat-kak-lechit-oslozhneniia-posle-rodov/