Антибиотикограмма расшифровка r s
Содержание
Бакпосев на флору
Как правильно сдать бакпосев мочи, отделяемого половых путей. Расшифровка результатов бакпосева. Эксклюзивно для сайта svetulka.ru
Нормальная микрофлора человека – это совокупность огромного количества различных микроорганизмов, которые обитают на слизистой оболочке органов и коже. Большая часть микрофлоры сосредоточена в кишечнике, на ней держится весь иммунитет, остальная часть населяет кожные покровы, слизистую носоглотки, половых органов и др.
Нормальную флору организма можно разделить на постоянную (она составляет около 90% от всего количества), факультативную (на нее приходиться около 9-10%) и случайную (составляет менее 0,5%). Также существует деление микрофлоры на непатогенную, условно-патогенную и патогенную.
Непатогенная флора не опасна и не вызывает каких-либо заболеваний. Эта та флора, без которой организм существовать не может. Она служит своеобразной защитой для чужеродных бактерий. К полезной флоре относятся, например, лактобактерии и бифидобактерии.
Условно-патогенные микроорганизмы (стафилококки, стрептококки, энтерококки и др.) могут в норме присутствовать в небольшом количестве, но при спаде иммунитета их активность возрастает, и они могут стать причиной инфекционно-воспалительного процесса.
Патогенные бактерии (гонококк, гемофильная палочка и др.) являются возбудителями разного рода заболеваний и в состав нормальной микрофлоры не входят. Они попадают в организм при тесном контакте с источником инфекции.
В зависимости от заболевания, могут передаваться человеку половым путем, бытовым путем, оральным или воздушно-капельным. Баланс микрофлоры слизистых оболочек человека по тем или иным причинам периодически нарушается, что приводит к разрастанию условно-патогенной и патогенной флоры и размножению инфекции.
Причиной нарушения флоры обычно является упадок иммунитета, сильный стресс, гормональный сбой, вредные привычки, неправильное питание, нарушение правил гигиены, контакт с источником инфекции и др.
Чтобы выявить возбудителя заболевания, в зависимости от клинических проявлений, вида заболевания и места взятия биоматериала врач может назначить пациенту мазок на флору, пцр-диагностику, ифа-диагностику и бакпосев отделяемого на микрофлору.
Но сегодня мы поговорим про бактериологический посев: рассмотрим, какие виды бактерий с его помощью можно выявить, как подготовиться к сдаче бакпосева, какова его стоимость и сколько дней он готовится.Благодаря бактериологическому посеву на флору и чувствительность к антибиотикам, можно не только определить самого возбудителя заболевания, но и качественный и количественный состав исследуемого биоматериала, а также чувствительность бактерии к антибактериальным средствам или бактериофагам.
Это в свою очередь дает огромное преимущество перед другими способами диагностики, поскольку выявляется именно то лекарственное средство, которое подойдет для лечения конкретному пациенту, сдавшему анализ.
Показания для бакпосева на микрофлору
Бактериологический посев может назначаться пациентам при разного рода заболеваниях в гинекологии, урологии, офтальмологии, отоларингологии, хирургии и др. областях медицины. Исследование подвергается кровь, моча, кал, раневое отделяемое, выделения, эякулят, отделяемое из глаза, носоглотки и пр.
Показаниями для взятия бакпосева являются воспалительные процессы в каком-либо органе. Например, если в результате гинекологического мазка на флору указано «смешанная флора», и при этом повышено количество лейкоцитов, это служит основанием для выполнения бактериологического исследования.
Посев из зева берется при подозрении на стрептококковую ангину. При цистите выполняется бакопсев мочи. Выделяемые возбудители: грамположительные и грамотрицательные бактерии, энтеробактерии, дрожжеподобные грибы и др. Стоимость бактериологического посева колеблется от 600 до 1300 рублей за одну локацию в зависимости от региона и лаборатории.
Бакпосев на микрофлору может выполняться с обычным спектром антибиотиков, включающим 5-6 наименований антибактериальных средств, и с расширенным спектром, когда инфекция оказывается устойчива к привычным препаратам и необходимо выявить ее чувствительность к большему количеству антибиотиков.
Подготовка к сдаче бакпосева
Все анализы на бакпосев сдаются до начала антибиотикотерапии или минимум через 2 недели после окончания приема препаратов. У каждой локализации свои правила сдачи. Перед сдачей посева мочи необходимо тщательно подмыться и собрать в стакан среднюю порцию. Доставить ее в лабораторию нужно не позднее 1.5 часов.
Посев из зева берется с утра строго натощак (пить и есть нельзя). Перед сдачей бакпосева из влагалища необходимо за несколько суток отказаться от любых местных препаратов, спринцевания, исключить половые контакты. При заборе бакпосева из уретры нельзя мочиться в течение 3-4 часов до взятия анализа. Посев кала на дисбактериоз сдается только в свежем виде, не позднее 3 часов после дефекации.
Как берется бакпосев
Процедура взятия мазков на бакпосев не доставляет каких-либо неприятных ощущений. Врач осуществляет забор биоматериала со слизистой половых органов, зева, носа, а затем помещает их в специальную питательную среду, которая обеспечивает необходимые для роста условия.
После того, как в течение нескольких дней бактерия вырастет, ее рассматривают под микроскопом, чтобы конкретизировать вид. Если обнаруженный микроорганизм является представителем нормальной микрофлоры, либо условным патогеном, но в маленьком росте, чувствительность к антибиотикам и бактериофагам не проводится.
При выявлении патогена или условного патогена в обильном росте, лаборант проводит специальный тест – антибиотикограмму, которая показывает, к чему микроорганизм чувствителен, а к чему резистентен. Это поможет вашему врачу сделать правильное назначение, а не пить лекарства наобум, в надежде, что поможет.
Срок выполнения бакпосева
Срок выполнения бакпосева варьируется от 3 до 7 дней в зависимости от степени роста возбудителя заболевания. Если бактерия роста не дает, результат посев будет готов уже через несколько дней. Если рост есть, выжидают 5-6 дней и делают антибиотикограмму.
У каждой лаборатории свои нормативы касательно интерпретации результатов посева, но в общем за норму считается отсутствие роста патогенных бактерий или рост условных патогенов не более 104 кое/мл.
Расшифровка результатов бакпосева
Самостоятельно расшифровать результаты такого микробиологического исследования, как бакпосев на микрофлору и чувствительность к антибиотикам и бактериофагам, вполне под силу любому пациенту, достаточно лишь знать условные обозначения.
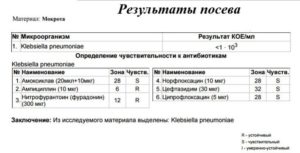
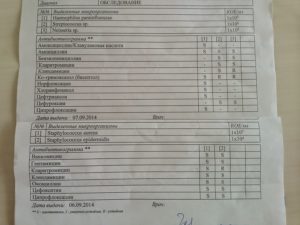
Название выявленного микроорганизма обычно указывается на латинице, например, Escherichia coli. Рядом с ним пишут степень роста бактерии (концентрация микроорганизма), к примеру, 106 кое/мл. Это количество, выраженное в колониеобразующих единицах на мл. Далее указывается патогенность флоры: патогенная, условно-патогенная, нормальная флора.
Также в бакпосеве пишутся названия антибиотиков, действующих на выявленную бактерию, а напротив указывается S (susceptible), I (intermediate) или R (resistant), где S означает, что микроорганизм имеет чувствительность к конкретному препарату, I – имеется промежуточная резистентность, т.е. при отсутствии выбора пролечиться данным лекарственным средством можно, но курс или дозировка понадобится увеличенная, а R – бактерия устойчива к данному средству, значит лечиться им нет смысла.
Источник: http://www.svetulka.ru/s1/x2/bakposev-na-floru-i-chuvstvitelnost-k-antibiotikam/
Бакпосев на микрофлору и чувствительность к антибиотикам: основания для назначения анализа, расшифровка

Оказавшись в благоприятных условиях (оптимальный тепловой режим, среда, влажность, наличие пищевых «пристрастий»), все микроорганизмы начинают активно расти и размножаться. Это закон природы.
В случае если подобные процессы происходят в организме человека, под воздействием изменения микрофлоры развивается заболевание или какая-либо патология.
Определить возбудителя, его количество, вид и то, как он реагирует на медикаментозные средства, можно, сделав бакпосев на микрофлору.
Другие инновационные диагностические обследования не всегда могут с точностью идентифицировать бактерию, выдавая ложноположительные или ложноотрицательные результаты. К ним относят полимеразную цепную реакцию, иммуноферментный анализ и другие методы.
Условия роста микроорганизмов
Каждый вид бактерий требует индивидуальных условий проживания: определенный уровень кислотности, влажности, вязкости, осмотических свойств. В лабораторных условиях, чтоб определить возбудителя заболевания, его сеют на определенные среды, учитывая особенности дыхания, питания и размножения микроорганизмов.
Существуют среды, на которых могут размножаться и расти несколько разных типов бактерий. Такие условия проживания называются универсальными (среда Сабуро, тиогликолевая). Другие предназначены только для одного штамма (например, стафилококк и стрептококк сеют на солевой или кровяной агар).
Микроорганизмы, которые попадают на слизистые оболочки и кожу человека, можно разделить на следующие группы:
- Нормальная микрофлора — те бактерии, которые являются постоянными безопасными жителями. Без них организм человека не может правильно функционировать, поскольку представители нормальной микрофлоры участвуют в процессах переваривания пищи, синтезировании витаминов и ферментов. Недостаточное количество микроорганизмов приводит к развитию дисбактериоза или бактериального вагиноза.
- Условно-патогенные микроорганизмы — эти штаммы безопасны для человека только в случае крепкого иммунитета. Если условия их проживания изменяются, бактерии начинают активно расти и размножаться, вызывая патологию или заболевание.
- Патогенные (болезнетворные) микроорганизмы — в здоровом теле они не обитают. При случайном инфицировании вызывают развитие заболевания, даже летальный исход.
Бакпосев на микрофлору и чувствительность к антибиотикам имеет главную роль в процессе идентификации бактерий, их штамма, вида. Этот метод важен для диагностики заболеваний инфекционного генеза и болезней, передающихся половым путем.
Показания для проведения
Бакпосев на микрофлору в качестве самостоятельного анализа не проводится. Его назначает врач в тех случаях, когда есть подозрение на попадание в организм пациента болезнетворного возбудителя или активизации роста и размножения условно-патогенных бактерий.
Проводятся следующие диагностические мероприятия:
- урогенитальный бакпосев;
- бакпосев из носа, уха, зева, глаза;
- бакпосев на микрофлору из раны;
- бакпосев мочи, молока, желчи, спермы, кала;
- бакпосев на стафилококк, микоплазму, уреаплазму и других возбудителей.
Как расшифровать результаты
После получения результатов хочется сразу же с ними ознакомиться. На лабораторном бланке указывается следующее:
- Вид возбудителя на латинском языке. Перевод названий, как правило, вызывает у любопытных читателей наибольшую трудность. Ознакомившись с результатами, врач расскажет подробнее о виде возбудителя и особенностях его размножения.
- Количественные показатели роста микроорганизма. В большинстве случаев используют колониеобразующие единицы клеток на 1 мл материала. Например, бакпосев на микрофлору и чувствительность к антибиотикам мочи при нормальных показателях должен содержать до 103 КОЕ/мл. Результаты с большими показателями могут быть сомнительными или говорить о наличии воспалительного процесса.
- Уточнение патогенности штамма. В этом пункте указывают является ли микроорганизм болезнетворным или условно-патогенным, обитающим на слизистых оболочках организма человека.
Определение чувствительности возбудителя
В случае определения штамма патогенного микроорганизма, его в лабораторных условиях сеют на среды с антибиотиками. О тех средах, где рост будет наименьшим или отрицательным, специалисты делают пометки в бланке результата. Эти антибактериальные средства считаются наиболее эффективными при выборе лечения воспалительного процесса.
Так как бакпосев на микрофлору является достаточно длительным процессом (до 7 дней), в первую очередь назначают препараты, имеющие широкий спектр действия. Большинство микроорганизмов обладают устойчивостью к тому или иному медикаменту, а значит недельный прием может быть не только малоэффективными, но и существенно бить по карману пациента.
Антибиотикограмма, расшифровка которой также требует участия специалиста, позволит остановить выбор на единственном эффективном средстве. В лабораторном бланке указывают следующее:
- штамм и вид возбудителя, его количество в КОЕ/мл;
- названия антибактериальных препаратов с указанием чувствительности (R, S, I) и зоны.
Антибиотикограмма (расшифровка латинских букв) говорит о следующем:
- R — возбудитель устойчивый к препарату;
- I — микроорганизм проявляет умеренную устойчивость;
- S — бактерия чувствительная к данному антибиотику.
Подготовка к забору материала
Любые биологические жидкости и мазки, взятые со слизистых оболочек, могут служить материалом для диагностики. Чаще мазок на бакпосев назначают специалисты области урологии и гинекологии. Чтоб получить верные результаты, необходимо правильно подготовиться к забору материала.
Если посев проводят на основании крови пациента, то особой подготовки не требуется. Единственным условием является сдача анализа натощак. Медработник берет венозную кровь, соблюдая все необходимые правила асептики и антисептики.
Условия сдачи мочи немного отличаются. У здорового человека она находится в мочевом пузыре в виде стерильной биологической жидкости.
При прохождении мочи по женскому мочеиспускательному каналу небольшое количество кокков может попасть в материал, что учитывается при проведении диагностики и считается нормой (стафилококк и стрептококк, дифтероиды). У мужчин снабжение мочи бактериями происходит в передней части уретры.
Чтоб уменьшить возможность попадания других патогенных микроорганизмов следует придерживаться следующих правил:
- предварительный туалет половых органов;
- использование средней порции мочи;
- доставка в лабораторию на протяжении 2 часов после сбора материала;
- баночка для анализа должна быть простерилизована или приобретена в аптеке.
Если материал для бакпосева берут из прямой кишки, уретры, влагалища, цервикального канала, то это происходит в условиях частных лабораторий или лечебных учреждений. Подмываться, проводить спринцевание и использовать антисептики запрещено, поскольку это будет искажать правильность диагностики.
Кишечный тракт имеет постоянных «жителей», которые участвуют в процессах пищеварения, синтезе витаминов и ферментов. Соотношение бактерий является постоянным и может незначительно колебаться в ту или иную сторону.
При снижении иммунных сил, попадании в организм болезнетворных микроорганизмов или длительном приеме антибиотиков происходит нарушение нормального соотношения. Количество лактобактерий и бифидобактерий резко уменьшается, а их место могут занимать патогенные штаммы кишечной палочки, протей, клостридии, синегнойная палочка, дрожжевые грибы и др.Кал для диагностики собирают в стерильный транспортный контейнер. Результат посева готов от 3 до 7 дней.
Посевы в период беременности
Во время вынашивания ребенка посев является обязательным методом диагностики и его проводят дважды: во время постановки на учет и в 36 недель. Мазок берут из половых путей, а также носа и зева. Таким образом, определяется наличие урогенитальных воспалительных процессов и носительство золотистого стафилококка. Также беременные сдают мочу для посева на стерильность.
Неприятностью, которая может обнаружиться, бывает кишечная палочка в мазке у женщин. Лечение такого состояния должно быть безотлагательным.
Особенно это касается беременных, ведь наличие патогенной микрофлоры может привести к инфицированию малыша во время прохождения по родовым путям.
Если обнаружена кишечная палочка в мазке у женщин, лечение назначает гинеколог. Используется сочетание местной терапии и системных препаратов.
Объектами поисков в период вынашивания ребенка становятся хламидии, грибы, микоплазмы, уреаплазмы, трихомонады.
Заключение
Бакпосев с антибиотикограммой — показательный метод диагностики, позволяющий верно дифференцировать возбудителя и эффективно подобрать схему терапии. Все методы забора материала являются безопасными и безболезненными.
Источник: https://FB.ru/article/272266/bakposev-na-mikrofloru-i-chuvstvitelnost-k-antibiotikam-osnovaniya-dlya-naznacheniya-analiza-rasshifrovka
Бакпосев на микрофлору и чувствительность к антибиотикам: показания, расшифровка

Бакпосев на микрофлору – диагностическая процедура, которая подразумевает высеивание мочи или мазков (биологического материала) на определение питательной среды. Проводится такая манипуляция с целью точного установления вида бактерий или грибов, вызвавших развитие той или иной патологии.
Зачастую подобный анализ назначают гинекологи и урологи при подозрении на наличие у пациента венерических болезней, ЗППП и патологических процессов в области мочевыделительной системы и почек.
Но показаниями к проведению бакпосева могут стать и другие заболевания, требующие повышенного внимания медиков.
Что это за процедура, какова ее суть, и когда она необходима? Давайте разбираться по порядку.
к оглавлению ↑
Зачем нужен анализ
Посев мочи на флору – это анализ, который направлен на выявление в образце биологического материала патогенных и условно патогенных бактерий. После определения вида микроорганизмов, обнаруженных в моче или мазке, пациенту назначается вторая диагностическая клиническая процедура – антибиотикограмма.
Она нужна для определения, к каким группам противомикробных препаратов те или иные бактерии более всего чувствительны. То есть, врач на основании полученных данных может назначить пациенту препарат узкого спектра действия, необходимого для ликвидации конкретного вида болезнетворных бактерий.
Выше мы упоминали такой термин, как условно патогенная микрофлора. Ее выявление в биологическом образце тоже имеет довольно большое значение, поскольку помогает предотвратить или излечить болезнь на ранней стадии ее развития.
Что это такое условно патогенная микрофлора? Если говорить простыми словами, то УПМФ – это группы бактерий, которые в норме обитают в организме человека, не причиняя ему никакого вреда.
Однако при создании благоприятных условий они способны стремительно размножаться, вызывая развитие патологического процесса в организме своего носителя.Нередко такие бактерии вырабатывают устойчивость к различным группам медикаментозных препаратов (в том числе, и к антибиотикам), что значительно усложняет и удлиняет процесс выздоровления.
Приведем небольшой пример. В норме в организме у каждого здорового человека обитает небольшое количество грибков рода Кандида. Они являются возбудителями такой неприятной патологии, как молочница, или кандидоз. Пока они мирно обитают в клетках, переживать об этом не стоит.
Но как только возникнут неблагоприятные внешние факторы (стресс, переохлаждение и др.), грибки начнут быстро размножаться, приводя к развитию молочницы. То есть, говоря проще, эти грибы считаются потенциально опасными (условно патогенными), однако пока они находятся в состоянии покоя, приписывать себе мнимый хронический кандидоз не стоит.
к оглавлению ↑
Каковы плюсы бак посева?
Посев на микрофлору имеет ряд преимуществ перед другими клиническими методиками, направленными на исследование мочи и других биологических образцов. Основными преимущества этого анализа являются:
- высокая точность, что дает возможность получить максимально правдивые данные;
- возможность провести тест с любым биологическим материалом – мочой, семенной жидкостью, слюной, мокротой и т. д.;
- возможность назначить максимально эффективный препарат, с помощью которого можно быстро излечить ту или иную патологию.
Посев мочи на микрофлору имеет также свои недостатки, среди которых на первое место выдвигается довольно продолжительное время ожидания результатов исследования. К тому же собрать материал для такого теста не так просто, как для ОАМ или пробы по методу Нечипоренко.
к оглавлению ↑
Показания к проведению бак посева на микрофлору
Анализ на посев – довольно распространенный метод тестирования биологического материала, который каждый день назначают сотням пациентов. Однако для этого должны иметься определенные показания, одним из которых является подозрение на наличие болезнетворных микроорганизмов в крови человека.
Так когда принято назначать бактериальный посев? Показаниями к проведению этого теста являются следующие патологии (или подозрение на наличие таковых):
- Цистит. В данном случае проводится не только посев на микрофлору, но и на чувствительность к антибиотикам. Почитайте, что показывает общий анализ мочи при цистите.
- Хламидиоз.
- Гонорея.
- Трихомониаз.
- Уреаплазмоз.
- Вагинальный кандидоз.
- Бактериальные вагиниты.
Эти заболевания мочеполовой системы чаще всего требуют анализа на микрофлору. Но есть и другие, при которых этот тест тоже играет довольно серьезную роль. Это респираторные патологии инфекционного характера.
- Ангина. Любой вид тонзиллита – бактериальный, кандидозный, гнойный и др. – может стать основанием для взятия мазка. В этом случае проводится посев из зева на микрофлору.
- Воспаление легких или пневмония – анализ мокроты.
- Туберкулез.
Это еще далеко не весь список показаний для проведения бак посева на микрофлору. К тому же исследуется не только урина и мокрота, но также кровь, кал, лимфа и другие материалы.
к оглавлению ↑
Цель проведения бактериального посева и расшифровка данных
Бактериологический посев на флору и антибиотикограмма играют важную роль в выявлении болезнетворных бактерий, их разновидности и чувствительности к противомикробным препаратам. Несмотря на то, что эти исследования дополняют друг друга, они имеют разные принципы и способы расшифровки результатов. Для начала давайте разберемся с тем, как проводят бакпосев.
к оглавлению ↑
Суть процедуры
Посев на флору и АЧ – это две тесно взаимосвязанные процедуры, поэтому за первой, как правило, сразу же следует вторая. Исключением являются только те случаи, когда в исследуемом биологическом материале не было обнаружено патогенных микроорганизмов.
Примечание. Патогенная флора – это группы различных бактерий, которые не присутствуют в организме у здоровых людей. Их попадание в него происходит под воздействием внешних факторов, и приводит к развитию инфекционных патологий.
Именно на их обнаружение нацелен бактериальный посев.
к оглавлению ↑
Как проводится исследование?
Бак посев на флору подразумевает культуральный посев образца биологического материала на питательную среду. При этом учитывается приблизительная группа микроорганизмов, которая, по мнению врача, привела к развитию заболевания у пациента.
Например, если речь идет о герпесвирусной инфекции, соскоб с везикулярной сыпью вживляется в куриный эмбрион. Если на протяжении нескольких суток положительная динамика роста вируса не наблюдается, результат считается отрицательным.
То же самое касается и других патогенных микроорганизмов и грибов. Для каждой группы используется особая среда, которая будет способствовать росту бактерий.
Следующим этапом анализа мочи (или другой биологической жидкости) на микрофлору является помещение питательной среды с проросшей культурой в специальный аппарат – термостат. Там емкость находится на протяжении определенного периода времени.
После окончания положенного отрезка времени емкость извлекается из термостата, затем лаборантом проводится визуальная оценка цвета, количества и плотности прорастания бактериальных колоний.
При расшифровке и записи полученных данных используется такое понятие, как колониеобразующая единица, или КОЕ (1 бактериальная клетка).
Именно по этому критерию исчисляется количество микроорганизмов в образце биологического материала пациента.
к оглавлению ↑
Как прочитать полученные данные?
Расшифровка посева на флору и АЧ играет первостепенную роль в диагностике различных заболеваний. Различают 4 степени бактериальной обсемененности в образце биологического материала.
- При первой степени рост микрофлоры очень медленный, практически незаметный. Ее произрастание происходит исключительно в условиях жидкой среды.
- Вторая степень характеризуется рост микроорганизмов, относящихся только к одному определенному виду. При этом их число не превышает 10 колоний, и растут они только в довольно плотной среде.
- При третьей степени патогенная микрофлора произрастает в плотной твердой среде, но их число не превышает 100 колоний.
- При четвертой степени число колоний превышает 100 бактериальных клеток, произрастающих на твердой питательной среде.
Как понять эти данные? Первая и вторая степени свидетельствуют о том, что микрофлора несколько загрязнена, но это не является критическим показателем.
Третья и четвертая степени указывают на наличие явного воспалительного или инфекционного процесса, протекающего в организме человека.
При этом патологию вызвали именно те микроорганизмы, которые проросли в искусственно созданной лаборантами среде.
к оглавлению ↑
Мазок из зева – как прочитать результат?
Расшифровка мазка из зева на микрофлору несколько отличается от той, которая рассчитана под другой биологический материал (сперму, влагалищные выделения, мочу и др.). Чтобы понять данные, записанные на специальном медицинском бланке, необходимо знать, какие показатели считаются самыми оптимальными.
Если лаборант указал на листе, что количество тех или иных бактерий не превышает 10 в 4 степени, это означает, что переживать не о чем. Это допустимая норма для любого пациента.
При превышении количества колоний показателей 10 в 5 степени, то это считается тревожным звонком, извещающим об активном росте условно патогенной микрофлоре в ротовой или носовой полости (в зависимости от того, для подтверждения какого диагноза был взят мазок из зева). Крайне редко лаборант может указать количество микроорганизмов 10 в 1 степени. Это говорит о том, что уровень бактерий слишком мал, чтобы вызвать ту или иную ЛОР патологию.
к оглавлению ↑
Как расшифровать данные антибиотикограммы?
Немаловажную роль играет также посев на чувствительность к антибиотикам. Он помогает установить, к каким именно группам противомикробных лекарств более всего чувствителен проросший вид бактерий.
Суть процедуры проста. После определения с помощью бакпосева типа бактерий, вызвавших возникновение у пациента недомогание, с этими микроорганизмами проводится тест на их чувствительность к антибиотикам. Для этого используются те препараты, которые, по мнению врача, целесообразно применять в данном конкретном случае.
Расшифровка данных о чувствительности к антибиотикам может проводиться несколькими способами. Каждый из них довольно информативен, поэтому разобраться с обоими сможет даже человек без медицинского образования.
к оглавлению ↑
Способ первый – плюсы
Лаборант выдает бланк, где указан тип возбудителя инфекции, а также список препаратов, которые к нему чувствительны. Возле каждого названия лаборант ставит плюсы – от 1 до 3. Далее расшифровка анализа на чувствительность к антибиотикам проводится по такой схеме (цифра в списке означает количество плюсов).
- Резистентность микроорганизмов к данному препарату высока, поэтому применять его нецелесообразно.
- Микроорганизмы не слишком чувствительны к медикаментозному средству, поэтому его использование также не приведет к быстрому выздоровлению.
- Бактерии высокочувствительны к лекарству, что означает высокую вероятность его эффективности при лечении недуга у больного.
Иногда вместо плюсов могут ставиться «птички» (галочки), расшифровка числа которых соответствует количеству плюсиков, указанных в вышеприведенном списке.
к оглавлению ↑
Система обозначения S, R, I
В некоторых бланках вместо галочек и плюсов можно встретить условные буквенные обозначения S, R, I. Многие пациенты ломают голову над тем, что бы это могла означать. На самом деле все довольно просто, к тому же практически во всех медицинских документах, где записываются полученные данные, сбоку дано объяснение, как их трактовать.
Так какой же является расшифровка антибиотикограммы S, R, I?
S – микроорганизмы чувствительны к тому или иному препарату.
R – лечение выбранным лекарством не даст результата по причины высокой резистентности микробов к нему.
I – бактерии умеренно чувствительны, поэтому лучше поискать более эффективное лекарство.
Как видно, «все гениальное – просто». Бак посев мочи и других образцов биологических материалов на чувствительность к антибиотикам помогает не только назначить правильное лечение, но и сохранить драгоценное время, предотвратив тем самым возникновение осложнений имеющегося у пациента заболевания.Источник: http://vseproanalizy.ru/bakposev-na-mikrofloru-pokazaniya-rasshifrovka.html
Антибиотикограмма: что это такое и как проводится анализ?

Что такое антибиотикограмма?
Антибиотикограмма – это вид бактериологического исследования, целью которого является определение чувствительности или устойчивости микроорганизмов к антибиотикам.
Имеет практическую ценность при определении тактики ведения больного и выбора эффективного лекарственного средства для лечения заболевания.
Для проведения антибиотикограммы необходимо предварительно сделать посев биологического материала из очага воспаления на специальную питательную среду, с целью выделения возбудителя инфекции.
Выделенного возбудителя идентифицируют и пересаживают на другую питательную среду, в максимально благоприятные условия для роста культуры микроорганизмов. Если исследование на данном этапе завершилось, такое исследование называется культуральным. Но чаще, одновременно проводится антибиотикограмма.
На питательную среду наносят бумажные диски, пропитанные антибиотиками. Суть метода заключается в том, что чувствительные к антибиотику микроорганизмы не могут расти в зоне действия препарата, а устойчивые возбудители спокойно растут колониями.
По результатам посева определяется штамм возбудителя – его видовая принадлежность. По характеру роста микроорганизма в зоне действия антибиотика, определяется его степень чувствительности к различным препаратам.
Чем больше диаметр стерильной среды вокруг диска с антибиотиком, тем выше чувствительность возбудителя к этому препарату.
Значит, назначение данного антибиотика будет эффективно в лечении заболевания. Виновниками заболевания могут оказаться не только бактерии, но и вирусы или грибы. Аналогично проводится расшифровка действия противогрибковых препаратов на грибы и противовирусных препаратов на вирусы.
к оглавлению ↑
Как сдается анализ?
Для исследования проводится посев биологических выделений из очага инфекции. В зависимости от пораженного органа и вида заболевания это могут быть:
- мазки из носа и зева;
- мокрота при отхаркивании или промывные воды из бронхов;
- моча;
- кровь;
- кал;
- выделения из ушей;
- выделения из глаз;
- отделяемое из ран;
- материалы после пункций (ликвор, суставная, плевральная жидкость);
- материалы после биопсий.
Самостоятельно больной может собрать только мочу, кал и мокроту при отхаркивании. Все остальное отбирается в условиях медицинского учреждения.
к оглавлению ↑
Посев материала проводится в условиях бактериологических лабораторий, где соблюдаются все правила и нормы работы с особо опасными источниками инфекции.
Для выделения разных видов культур микроорганизмов применяются специальные среды и условия роста.
Например, микобактерию туберкулеза выделяют при посеве на кислой среде. Так как большинство других микроорганизмов в таких условиях гибнут, а возбудитель туберкулеза относится к кислотоустойчивым видам бактерий.
Антибиотикограмма имеет свои недостатки – длительность исследования, и достоинства – высокая точность и специфичность результата. Длительность анализа зависит от вида бактерий. В некоторых случаях культуру выделяют в течение пяти дней. А в случае с микобактерией туберкулеза на это уходит от двух до трех месяцев.Поэтому посев для антибиотикограммы проводят до начала терапии антибактериальными препаратами. Затем при остром процессе назначают лечение широким спектром антибиотиков, рекомендуемых при данном виде заболевания, а после получения результатов исследования проводят коррекцию лечения.
к оглавлению ↑
Определение устойчивости или чувствительности возбудителя инфекции к антибактериальным препаратам важно для выбора правильного лечения. Нет смысла назначать антибиотик, который не действует на возбудителя инфекции. Такое лечение не принесет пользы, а наоборот, может нанести большой вред организму.
Какие побочные эффекты развиваются при неправильном назначении антибиотиков? При необоснованном назначении антибактериальных препаратов, наносится следующий вред организму:
- развитие устойчивых форм возбудителей инфекции;
- затяжное течение болезни;
- возможный переход заболевания в хроническую форму;
- возникновение дисбактериоза кишечника;
- развитие грибковой флоры;
- аллергизация организма;
- наличие побочных эффектов, специфичных для определенных антибиотиков (например, ототоксический эффект).
Правильное назначение антибиотика позволяет эффективно и в максимально короткие сроки справиться с возбудителем инфекции.
к оглавлению ↑
В чем польза антибиотиков?
Эра антибиотиков началась в первой половине XX века. Благодаря антибиотикам сумели остановить эпидемии чумы и холеры, значительно снизили смертность от туберкулеза, пневмоний, менингитов и кишечных инфекций. Практически отсутствует летальность от сифилиса. За 80 лет применения антибиотиков продолжительность жизни в мире в среднем увеличилась на 20 лет!
Почему микроорганизмы устойчивы к антибиотикам? В эпоху массового применения антибиотиков выживали именно те микроорганизмы, которые были устойчивы к лекарствам.
В процессе эволюции происходил естественный отбор и в настоящее время все чаще возбудителями заболеваний у человека являются микроорганизмы, устойчивые к лекарствам.
Увы, это делает антибиотикотерапию менее эффективной, чем 60–70 лет назад. Ученые и в настоящее время ведут поиск новых поколений антибиотиков, однако, это становится все труднее. За последние 20 лет уже сменилось 3–4 поколения препаратов, а популяция устойчивых форм микроорганизмов продолжает расти.
Достойной альтернативой являются генетические методы определения видов возбудителей и их устойчивости к наиболее широко применяемым антибиотикам. Результаты генетического исследования можно получить быстро – в течение нескольких часов. При таком методе определяется устойчивость к лекарству на основании идентификации генных мутаций микроорганизма.
Специфичность данного исследования несколько уступает антибиотикограмме, потому что таким способом выделяют уже известные устойчивые формы возбудителей. Поэтому антибиотикограмма, несмотря на длительность, не теряет своей актуальности.
Источник: http://OAntibiotikah.ru/diagnostika/chto-takoe-antibiotikogramma.html
Антибиотикограмма расшифровка r s — Лечение потнеции
Многие годы безуспешно боретесь с ПРОСТАТИТОМ и ПОТЕНЦИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить простатит принимая каждый день…
Читать далее »
- Что такое бактериологический посев
- Как подготовиться к исследованию
- Как собрать материал на анализ
- При беременности
- У ребенка
- Проведение исследования
- Расшифровка результатов
Бактериологический посев мочи — это метод диагностики, с помощью которого определяют возбудителя заболевания мочевыделительной системы. Частота направления на это исследование при заболеваниях почек, мочевого пузыря и репродуктивной системы связана с тем, что большая часть инфекций мочеполовой сферы вызвана бактериями.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При бакпосеве можно определить не только вид патогенного микроорганизма, но и степень его чувствительности к антибиотикам различных групп.
Бактериальный посев — это дополнительное исследование, которое выполняется для идентификации патогенных микроорганизмов, выявленных при общем анализе. Исследование на флору подразумевает помещение биоматериала (мочи) в питательную среду, благоприятную для роста колонии.Выращивание колонии на питательных средах — достаточно длительный процесс, однако полноценно заменить бакпосев другим исследованием (например, общим анализом мочи) нельзя.
Микроскопия мочи, выполняемая в ходе общеклинической диагностики, выявляет заражения, но не дает возможности идентифицировать патоген и определить его чувствительность к антибиотикам.
Результаты посева на микрофлору дает возможность определить возбудителя или возбудителей инфекции мочевыводящей системы, их концентрацию и степень чувствительности микроорганизмов к различным группам противомикробных препаратов.
Анализ методом бактериологического посева назначают при:
- диагностике острых и хронических инфекций мочевыводящих путей;
- беременности и ее планировании;
- лечении заболеваний почек, мочевого пузыря и уретры (мониторинг эффективности терапии).
Особенно важны результаты исследования при иммунодефицитных состояниях, сахарном диабете и беременности.
Как подготовиться к исследованию
Чтобы результат бактериологического исследования был достоверным, во время подготовки к сбору мочи необходимо соблюдать следующие правила:
- До сбора материала запрещено начинать прием антибиотиков. Исключением служит лишь бакпосев для контроля эффективности лечения.
- За сутки до проведения исследования нельзя превышать рекомендуемую норму жидкости (2 л).
- За 2 суток до сбора нужно исключить прием диуретиков (мочегонных средств), в т.ч. растительного происхождения, а также вагинальных суппозиториев.
- В течение дня до взятия пробы мочи нужно воздержаться от сексуальной близости и спринцевания.
- За 2 часа до забора биоматериала нужно воздержаться от мочеиспускания.
- Непосредственно до анализа нужно тщательно промыть половые органы со слабым раствором соды, мыла или повидон-йода. Сбор желательно проводить в стерильных перчатках.
Общие рекомендации по подготовке к анализам мочи, предусматривающие отказ от алкоголя, жирной и соленой пищи за неделю до исследования, не являются необходимыми при бакпосеве.
Как собрать материал на анализ
Правильная подготовка к исследованию не исключает риска ложного результата, если забор жидкости был проведен с нарушениями регламента. При сборе мочи необходимо:
- Брать только среднюю порцию (30-50 мл) выделяемой жидкости. Мочеиспускание нужно начать в унитаз, продолжить в специальную емкость и окончить вне ее.
- Собирать анализ только в стерильный контейнер для мочи. Если в пробирку для лабораторного исследования перелить жидкость из судна, мочеприемника и др., то велика вероятность ложноположительного результата.
- Распаковывать емкость для сбора анализа необходимо непосредственно перед мочеиспусканием.
- Женщинам перед сбором необходимо вставить во влагалище тампон или кусочек ваты, которые предохранят анализ от попадания слизи, которая также может содержать бактерии.
- Доставка биоматериала в лабораторию должна производиться в течение 2 часов после сбора. В исключительных случаях допускается выдержка в холодильнике не дольше 6-8 часов.
- Взятие мочи с помощью катетера производится только при невозможности сбора другими методами (например, у лежачих пациентов), т.к. механическое воздействие на мочевыводящие пути может привести к распространению инфекции.
При беременности
Инфекция в мочевыводящих путях будущей матери может стать причиной развития осложнений (например, пиелонефрита и нарушения фильтрационной функции почек), тяжелых родов и заражения новорожденного патогенной микрофлорой.
Для беременных женщин бактериологический посев мочи является плановым исследованием. Он выполняется при постановке на учет и на 36 неделе беременности.
При выявлении микроорганизмов проводится безопасная для плода антимикробная терапия. При выявленном заболевании повторный анализ проводится каждые 3 недели до самых родов.
Плановое назначение исследования обусловлено высокой частотой бессимптомного инфицирования: у 6% будущих мам, не имеющих характерных признаков воспаления, определяется бактериурия (наличие микробов в моче).
Подготовка к проведению исследования сопряжена с некоторыми сложностями. Беременным на поздних сроках часто сложно удержаться от мочеиспускания в течение 2 часов до сбора. В этом случае необходимо сходить в туалет по будильнику не позже 2 часов ночи, после чего выпить стакан воды и собрать нужный биоматериал уже в утреннее время.
У ребенка
У детей старше грудного возраста биоматериал для анализа собирается так же, как у взрослых. Для исследования необходима средняя порция утренней мочи. У новорожденных и грудничков забор производят с помощью мочеприемников, которые аккуратно приклеивают в область половых органов. Предварительно ребенка нужно напоить водой.
Проведение исследования
Бак посев мочи проводится по следующему алгоритму:
- Первичная микроскопия.
- Бактериологический посев на питательные среды для выделения чистой культуры возбудителя. Для каждого вида возбудителей предпочтительна своя среда (сахарная вода для стрептококков, среда Сабуро для грибков, кровяной агар для стафилококка и др.). Посев выполняется на несколько сред.
- Накопление выделенной культуры и изучение ее свойств.
- Окончательная идентификация.
Изучение результата начинается на 2 день после посева. Полное исследование занимает 4-7 дней.
При подозрении на почечный туберкулез бактериологическую пробу мочи берут в течение 3 дней подряд.
Чтобы дифференцировать воспаление почек и цистит, проводится тест с введением антибиотика (Неомицин, Полимиксин) в полость мочевого пузыря. Пробу мочи берут через 10 минут после теста. Бактериурия идентифицирует патологию почек.
Расшифровка результатов
Нормой количества микробов в результате бактериологической пробы считается 1000 КОЕ (колониеобразующих единиц, т.к. возбудителей) в 1 мл мочи.
При результате от 1000 до 10000 КОЕ рекомендуется проведение повторного исследования.
Пороговое значение для подтверждения инфекции мочевыводящих путей зависит от вида возбудителей и их количества. Для грамотрицательных бактерий (в т.ч. кишечных палочек, клебсиелл и др.) пороговым значением является 100000 КОЕ/мл, для стафилококков — 50000 КОЕ/мл, для грибков Кандида — 10000 КОЕ/мл.
При нарушении мочеиспускания, низком удельном весе и pH мочи ассоциации возбудителей (наличии нескольких микроорганизмов) и во время антибиотикотерапии величина порогового значения уменьшается. Низкая степень бактериурии в сочетании с ассоциацией микробов чаще всего свидетельствует о хроническом воспалении.В ходе исследования определяется также чувствительность микроорганизмов к антимикробным средствам, которая указывается в результате с помощью маркировок S (чувствительный), t (умеренно чувствительный) и R (резистентный).
Источник: http://potenciya.bezpotencii.ru/potentsiya/antibiotikogramma-rasshifrovka-r-s/


