Отечная плацента при беременности
Содержание
Отеки при беременности что делать | Отеки плаценты причины и симптомы

Беременность является очень важным и ответственным периодом в жизни женщины. Но течение всего времени вынашивания ребеночка протекает у каждой по — своему. Многие из них могут отеки ног при беременности. Такие проявления в одних случаях могут быть нормой, а другие говорить о наличие какой – либо патологии в организме.
Отеки при беременности что делать?
Следует заметить, что отеками ног в период беременности страдает большинство женщин.
Причинами их появления могут быть гормональные изменения, способствующие скоплению жидкости в организме, неправильное питание, период жары, стрессовые состояния.
В основном, подобного рода отеки невелики по свои объемам, с ощущением тяжести ног. Но проходят они сами по себе. Ну а если это связано с серьезными нарушениями и заболеваниями, то здесь следует обязательно обратиться к врачу.
Отеки ног при беременности появляются не только на ногах, но и на руках. При отечности ног возникает ног тяжесть в ногах, ношение прежней обуви становится просто неудобным, так как она может давить, или вообще обуть ее станет невозможным. Украшения на руках и пальцах также будут приносить дискомфорт.Отеки ног, если они еще и скрытые определяются, если сравнить объем жидкости, который беременная употребила в течение дня и суточный объем диуреза. Отеки ног при беременности определяются и набранному выше нормы весу. В основном, отечность наблюдается во второй половине дня, когда вся жидкость стекает вниз и в итоге происходит накопление в ногах.
При надавливании пальцем на отечное место, под кожей можно обнаружить вдавленную ямку, а сама кожа станет бледной и напряженной.
Как не отекать при беременности?
Для предупреждения появления отеков ног при беременности рекомендуется:
1.
Осуществлять контроль объема жидкости, который выпивается в течение дня. Не больше двух литров!
2.
Не переедать! Перекусы малыми порциями пять, шесть раз в день. Питание разнообразное, включающее в себя множество разных витаминов.
3.
Ношение удобной обуви. Никаких каблуков.
4.
Свободный покрой одежды, которая не препятствует оттоку крови.
5.
Применение (в случае усталости ног) соляных ванночек.
6.
Что делать при отеках при беременности? Несложные физические упражнения и массаж стоп (рук). Желательное посещение бассейна, прогулки пешком, положительные эмоции, никаких стрессов!
7.
По назначению врача употребление травяных чаев, которые обладают мочегонным действием. Ни в коем случае не должно быть самостоятельного лечения. Только с разрешением врача!
Отеки ног при беременности
Если появились отеки ног при беременности, то лечение может быть таковым:
1.
При отечности ног с болезненными ощущениями, покраснениями, то нужно обращаться к врачу. Возможно, в этой ситуации началось развитие тромбоза.
2.
Чтобы не было отеков ног при беременности нужно стараться следить за массой тела и придерживаться сбалансированной диеты. Для профилактики отеков ног при беременности стоит меньше употреблять жирную пищу и пить больше воды, которая будет способствовать улучшению работы почек и выводу лишней жидкости из организма.
3.
Чтобы избавиться от отеков ног при беременности нужно включить в рацион питания продукты, которые помогают поддерживать работу мочеполовой системы и обладают хорошими мочегонными средствами. Это и цитрусовые, яблоки, сельдерей, петрушка (только не очень много), кресс водяной. Больше употреблять чеснока и лука. Они способствуют улучшению кровообращения.
4.
Что делать при отеках при беременности? Ограничьте потребление соли, пищевых добавок, полуфабрикатов, которые способствуют задержке жидкости. Включать в рацион продукты, содержащие витамины — Е и C.Они содержатся в помидорах, картофеле, брокколи и картофеле, в красном и зеленом перце, дыне, цитрусовых, клубнике. А также в соевом и кукурузном масле, в масле зародышей пшеницы.
Богаты витамином — Е семена подсолнечника, пророщенная пшеница и кукуруза, кешью и орехи, миндаль.
5.
Бросить курить.
6.
Отеки при беременности, лечение – это и отдых. Во время отдыха стараться класть ноги выше уровня своего тела. Если по какой – то причине приходится долго стоять, то рекомендуется переступать с ноги на ногу. Это улучшает приток крови.
7.
Использование ведра с водой, куда опускаются ноги, с несколькими каплями любого ароматического масла. Положительно влияет на кровообращение масло кипариса. Масло лаванды и ромашки снимают напряжение и усталость.
8.
Помочь снять отеки и вывести лишнюю жидкость могут листья капусты, которые сначала охлаждаются в холодильнике и потом прикладываются к ступням и опухшим местам ног. Держать как можно дольше. А потом сменить на новые.
9.
Что делать при отеках при беременности? Прием гомеопатических средств, таких как хлорид натрия поможет избавиться от них. Принимается он по оной или две таблетки под язык дозировкой 30с до четырех раз в день. Курс — пять дней. Прием только по назначению врача.
10.
Корни одуванчика, из которого готовиться чай. Хотя его нельзя принимать при повышенном холецистите.
11.Нетрадиционная медицина, например, акупунктура, помогающая восстановлению баланса внутренней энергии, и улучшает работу почек и кровообращение.
Отеки плаценты причины и симптомы
Каждая беременная женщина знает, какую роль плацента играет для плода.
Патология образования и дальнейшего созревания плаценты в состоянии спровоцировать необратимые последствия протекания беременности и последующего развития детей.
Вероятно, толстая плацента является народным определением, часто говорящим о преждевременном созревании плода. В данной статье мы поговорим о симптомах отека плаценты и о причинах, по которым он возникает.
Причины отека плаценты
Плацента является временным органом, который развивается вместе с плодом из клеток зародыша. Развиваться плаценты заканчивает примерно на 16 неделе беременности, потом она приступает к синтезу гормонов беременности. В нормальном состоянии плацента находится на задней или передней стенках матки. Ее функциями являются:
1.
Газообмен (кислород из крови мамы проникает в тело плода, а обратно поступает углекислота);
2.
Доставка питания к плоду и устранение продукции обмена веществ;
3.
Наличие иммунологической функции (попадание материнских антител плоду);
4.
Гормональная секреция.
Когда мы рассуждаем про отек плаценты, причины могут быть разнообразными. Это могут быть инфекционные (токсоплазмоз, сифилис) и вирусные болезни (ОРВИ, грипп).
Кроме того, в образовании симптомов отека плаценты огромное значение имеют: сахарный диабет мамы, резус-конфликтная беременность, угроза остановки беременности, тяжелая анемия, многоплодная беременность, избыточная или сниженная масса тела, гестоз и т.д.
Симптомы отека плаценты
В чем же заключается опасность толстой плаценты? О старении плаценты прежде времени говорят, когда присутствует третья степень зрелости в сроки около 37 недель.
В связи с утолщением плаценты и возникновением в ней кальцификатов, она не в состоянии выполнять свои функции в полной мере.Потому плод получает мало кислорода и питательных веществ, что вызывает появление хронической гипоксии, а также задерживанию внутриутробного развития.
В связи с ярко выраженной опасностью отека плаценты существенно уменьшается ее гормональная функция, что может проявляться в качестве угрозы остановки беременности, либо преждевременных родов. В трудных ситуациях преждевременного созревания плаценты возможной является смерть плода, а также преждевременное отслаивание плаценты.
Источник: https://www.medmoon.ru/bolezni/oteki_nog_pri_beremennosti.html
Отек плаценты при беременности: причины и лечение

Отек плаценты вызван рядом заболеваний. Патологическое развитие детского места может привести к внутриутробной гипоксии плода, преждевременным родам.
Плацента образуется на время беременности. Она развивается главным образом из хориона и оболочки матки. Ее развитие продолжается до 4 месяцев. Сквозь ткани плаценты происходит обмен необходимыми веществами, поступление кислорода от матери к плоду. Отек плаценты во время беременности возникает по причине воспалительных процессов.
Причины
Основные функции детского места.
- Обмен кислорода, который поступает из крови беременной и попадает в тело плода, возвращается углекислым газом.
- Обогащение питанием плода, вывод веществ обмена.
- Защитные функции.
- Эндокринная секреция.
Развитие и рост плаценты происходит вместе с плодом. По патологическим изменениям можно судить о нарушениях её функций, которые способны привести к тяжёлым последствиям. Отек плаценты проходит на фоне инфекционных, вирусных заболеваний, при сахарном диабете, резус-конфликте, гестозе и других проблемах. В группе риска находятся беременные с представленными ниже патологиями.
Отек при резус-конфликте
Конфликт резус-фактора возможен, только если мать имеет отрицательный резус, а плод положительный фактор крови. При этом происходит отек плаценты, а в тяжёлых случаях развивается отёчный синдром новорождённого.
Отек при сахарном диабете
Отёчность плаценты при сахарном диабете наблюдается с 20-25 недели беременности. Исследуют кровоток в плаценте и у плода. Изменения детского места характеризуются увеличением массы, утолщением органа.
Отек при сифилисе и токсоплазмозе
Поражение плаценты характеризуется отеком, разрастанием клеток ткани. Она увеличивается в размерах, развиваются гиперпластические процессы, то есть происходит разрастание эпителия в плацентарных клетках.
Токсоплазмоз – это паразитарное заболевание. При хроническом течении он практически не опасен для плода. В случае заражения токсоплазмозом в период беременности плацента увеличивается в размерах и напоминает отечность при гемолитическом заболевании. При микроскопическом исследовании наблюдают воспаление стенок сосудов.
Внешние и скрытые отеки
Физиологические отеки появляются на поздних сроках гестации. Они могут быть нормальными или патологическими. Нормальные отеки не представляют опасности для здоровья.
Скрытые отеки являются первым признаком развития гестоза, что может привести к угрозе жизни матери и плода. Гестоз вызывает отёчность плаценты, повышается артериальное давление, обнаруживается белок в моче, образовываются кальцинаты.
Скрытые отеки провоцируют увеличение недельного веса на 300 г.
На что влияет толщина детского места
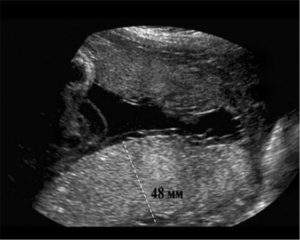
Размеры плаценты оказывают влияние на развитие плода, являясь одним из критериев диагностики здоровья ребёнка и матери. Определяют толщину после 4 месяца беременности на ультразвуковом исследовании. Размер плаценты в нормальном состоянии соответствует количеству недель плюс 1,5–2 мм в среднем. Увеличение толщины происходит до 36 неделе и составляет к этому времени 35,6 мм.
Отек плаценты увеличивает размер и толщину органа. Такое состояние может вызвать причины, которые способствуют внутриутробному патологическому развитию плода.
Симптомы отека
На начальной стадии развития утолщение или гиперплазия проходит бессимптомно. Определить симптомы начального этапа патологического процесса можно только с помощью ультразвукового обследования.
На более поздних гестационных сроках ощущаются изменения в шевелении плода. Измеряются показатели сердцебиения, частота сокращений и тоны сердца. При утолщении плаценты данные соответствуют брадикардии (снижение сердечных сокращений) или тахикардии (учащение). Это говорит о снижении поступления кислорода плоду.
Развивается плацентарная недостаточность. Снижаются функции плаценты, что приводит к гипоксии, ВУЗР (внутриутробная задержка развития). Гиперплазия вызывает причины отечности плаценты, нарушается гормональный фон, появляется опасность преждевременных родов.
Диагностика
Так как симптомы патологического утолщения плаценты отсутствуют, то требуется постоянное наблюдение и прохождение перинатальной диагностики.
- Ультразвуковое исследование определяет толщину плаценты на начальных сроках беременности. При доплерографии начиная с 18 недели исследуется кровоток сосудов, артерии пуповины, кровообращение в плаценте.
- Кардиотокографическое исследование показывает частоту сердечных сокращений плода, силу мышечного сокращения матки.
- Когда есть подозрение на гиперплазию, то необходимо сдать анализы крови на уровень сахара, общий, биохимический, тесты torch и rpr. Обязательно сдают анализ мочи на белок и мазок для исследования генитальной флоры.
- Проводят анализ гормональной активности плаценты.
Лечение
При отёчной плаценте назначают терапию для улучшения функционирования плацентарной ткани, а также нормального развития плода.
- При резус-конфликте применяют внутриутробное переливание эритроцитов с Rh- через артерию пуповины.
- При сахарном диабете проводят этиологическое лечение, направленное на уменьшения содержания сахара в крови.
- Во время инфекционных и вирусных заболеваниях подбираются антибиотики щадящего действия.
- Назначение препаратов, улучшающих кровообращение, способствует ускорению обменных процессов, повышению венозного оттока, увеличению уровня кислорода, профилактике плацентарной недостаточности.
- При обнаружении внутренних отёков рекомендуют бессолевую диету. Назначение рутина, аскорбиновой кислоты укрепляет стенки сосудов. Травяные мочегонные средства слабого действия помогают справиться с физиологическими отеками.
Отечность плаценты достаточно серьёзное заболевание, симптомы которого не определяются в начальных стадиях гестации. Чтобы свести к минимуму риски патологического развития, рекомендуется своевременное обследование и лечение сопутствующих болезней для профилактики изменения внутриутробного развития плода.
Источник: https://otekam.net/beremennost/otek-placenty-pri-beremennosti.html
Гиперплазия плаценты во время беременности
Array( [id] => 5 [cat_id] => 2 [type] => 3 [html] => [link] => [check_number] => 0 [show_number] => 0 [check_user] => 0 [show_user] => 0 [check_click] => 0 [show_click] => 0 [count_view] => 11277160 [width] => 0 [height] => 0 [alt] => [title] => [target_blank] => 0 [name] => Баннер 1 [text] => ) 31 июля 2016 г.
- Рубрика:
- Сайт для мам→
- Беременность→
- Осложнения при беременности
Плацента является одним из самых важных временных органов беременности. Еще несколько десятков лет назад функцию плаценты можно было оценить лишь косвенно — по состоянию самого плода. Если плод в порядке, значит и плацента работает хорошо. С развитием медицины и, особенно, ультразвуковой диагностики, стало возможным исследовать плаценту внутриутробно.
Что такое гиперплазия плаценты?
Гиперплазия – это древнегреческое слово, означающее «чрезмерное развитие», «увеличение». Этот термин применим к любому органу человеческого тела. В случае с плацентой термин гиперплазия обычно подразумевает увеличение ее толщины, массы и окружности.
Однако на ультразвуковом сканировании возможно точно измерить только толщину плаценты, поэтому отталкиваются именно от этого показателя. Хочется отметить, что единичное ультразвуковое исследование неправомочно ставить диагноз гиперплазии плаценты.
Необходимо динамическое наблюдение беременной, мнение нескольких врачей, расширенные исследования. Тем более недопустима самостоятельная оценка результатов УЗИ.
Причины утолщения плаценты
Гиперплазия или диффузное утолщение плаценты подразумевает ее отек, а также компенсаторное увеличение количества структурных единиц. Причин тому несколько:
- Инфекции. Это, пожалуй, самая частая причина утолщения плаценты. Бактерии, вирусы и другие чужеродные агенты могут проникать в полость матки, околоплодные оболочки и воды как восходящим путем из влагалища, так и с током крови из других очагов. Плацента редко инфицируется изолированно. Воспаление детского места называется плацентит и очень часто он сочетается с воспалением плодных оболочек и внутриутробным инфицированием плода. При развитии воспалительного процесса происходит отек плаценты и кажущееся увеличение ее толщины.
- Иммунологический конфликт матери и плода, например по резус-фактору. В этом случае картина будет сходна инфекционному процессу, только поражают ткань плаценты не вирусы и бактерии, а антитела матери. Говоря простым языком, в этом случае организм матери пытается убить плод и все временные органы беременности, принимая их за чужеродные.
- Тяжелый или длительно текущий гестоз. При гестозе повышается артериальное давление, появляется белок в моче и нарастают отеки, в том числе и скрытые. К таким скрытым отекам относится и отек плаценты. Кроме этого, гестоз поражает сосудистую сеть плаценты, также приводя к отеку.
- Тяжелая анемия у матери. При падении уровня гемоглобина ниже 80 г/л плод начинает испытывать кислородное голодание. В этом случае плацента начинает расти компенсаторно, чтобы увеличить площадь газообмена и таким образом помочь плоду.
- Природная особенность. Не нужно исключать возможность увеличения плаценты просто как варианта развития. Часто у крупных детей бывают массивные плаценты, или эта особенность передаются в поколениях.
Очень часто утолщение плаценты сочетается с многоводием или маловодием, а так же расширением межворсинчатых пространств (МВП) плаценты. В первых двух случаях это дополнительные проявления инфекции или иммунного конфликта.
Расширение МВП говорит о том, что плацента пытается компенсировать свою функцию.
Изолированное расширение МВП не является диагнозом, а лишь может подразумевать инфекционный процесс, анемию, фетоплацентарную недостаточность или просто особенность развития.
Симптомы и диагностика гиперплазии плаценты
Плацента лишена болевой иннервации, поэтому при начальных признаках ее поражения ничего не беспокоит беременную. Обычно основные симптомы появляются спустя недели и даже месяцы.
- Основными симптомами нарушения функции плаценты являются признаки кислородного голодания плода: задержка его роста, нарушение плодово-маточных кровотоков, острая гипоксия. Женщина отмечает уменьшение шевелений плода, снижение его активности. Врач при осмотре обращает внимание на снижение темпов роста живота беременной, плохие показатели сердцебиения или кардиотокографии.
- Проявления инфекционного процесса также могут выступать как основные жалобы. Беременная жалуется на повышенную температуру, слабость, головные и мышечные боли, ознобы, выделения из половых путей. Часто при расспросе женщина вспоминает про недавнее обострение хронического воспалительного процесса (отит, синусит, пиелонефрит) или острое заболевание (ОРВИ, грипп, ангина, тромбофлебит).
При обнаружении утолщения плаценты на очередном УЗИ необходимо выполнить так называемый диагностический поиск – ряд обследований для выявления возможных причин:
- Общий анализ крови, мочи и биохимию крови для поиска воспалительных изменений, а также определения уровня гемоглобина и ферритина.
- Посев и мазок из влагалища, исследование на инфекции передающиеся половым путем и группу TORCH.
- Определение уровня антител к резус-фактору и группам крови для исключения резус-сенсибилизации.
- Кровь на глюкозу.
- Консультации терапевта и кардиолога для исключения гестоза, инфекциониста в сложных случаях внутриутробного инфицирования.
Постоянный КТГ-мониторинг и ультразвуковая допплерометрия плода входят в протоколы наблюдения таких беременных.
Гиперплазия плаценты: последствия для мамы и малыша
Так как плацента является временным органом для существования плода, то и последствия нарушения ее функций сказываются в основном на ребенке:
Опасность для матери составляет не столько сама гиперплазия плаценты, сколько причина, вызвавшая ее. Гестоз и эклампсия, инфекционный процесс, тяжелая анемия безусловно грозят здоровью и жизни женщины.
Лечение утолщения плаценты
Терапия гиперплазии плаценты заключается в лечении непосредственной причины, вызвавшей данное осложнение:
- Антибактериальная и противовирусная терапия в случае инфекции.
- Лечение гестоза, а также скорейшее родоразрешение.
- Лечение резус-конфликта, заключающееся в периодическом внутриутробном переливании крови плоду и плазмаферезе матери. В этом случае также показано максимально скорое родоразрешение с обязательной профилактикой резус-конфликта антирезусными иммуноглобулинами в следующей беременности.
- Терапия препаратами железа анемии у беременной женщины, а также переливание эритроцитарной массы в случае снижения гемоглобина ниже 75 г/л.
Учитывая нарушенную функцию плаценты, показано применение различных препаратов, улучшающих плацентарный кровоток: Курантил, Актовегин, Пирацетам, Пентоксифиллин.
Александра Печковская, акушер-гинеколог, специально для Mirmam.pro
:
- Отслойка плодного яйца (плаценты) на ранних сроках беременности
- Преждевременное старение плаценты на 31, 32, 33, 34, 35, 36 неделе: причины, последствия, лечение, роды
- Плацентарная недостаточность у беременных
- Отслойка плаценты: причины, симптомы, лечение
Калькуляторы
беременности
Источник: https://mirmam.pro/beremennost/oslozhneniya-pri-beremennosti/diagnostika-placenty
Тонкая плацента чем грозит — Я беременна
Плацента это эмбриональный орган, который формируется только в период беременности и служит для доставки к плоду необходимое количество кислорода и питательных веществ. С ее помощью происходит поддержка жизнедеятельности малыша в утробе матери и благополучное его развитие.
Рост плаценты продолжается в период всей беременности до тридцать седьмой недели, после чего она может незначительно уменьшиться в своих размерах.
В это время ее диаметр будет составлять примерно 180 мм, а толщина стенок плаценты будет около 30 мм, тогда как весить эмбриональный орган будет в пределах 600 грамм.
Снабжение плода всем необходимым для развития происходит с помощью пуповины (состоит из одной вены и двух артерий), которая соединяет его и плаценту.
Помимо обеспечения ребенка необходимыми веществами плацента выполняет также защитную функцию, оберегая малыша от всевозможных вирусов, инфекций, бактерий.
Однако, как и любой другой орган человеческого организма, плацента подвергается различным повреждениям, которые несут опасность для внутриутробного развития ребенка. Одним из таких нарушений является гипоплазия (уменьшение) плаценты.
Виды и причины гипоплазии плаценты
Гипоплазия плаценты указывает на несоответствие толщины «детского места» сроку беременности. Во время гипоплазии размеры плаценты становятся меньше, чем должны быть. Это способствует замедлению развития плода, что в свою очередь может привести к серьезным осложнениям во время родов. В медицине различают такие виды гипоплазии плаценты:
Причиной появления первичной гипоплазии плаценты является наличие у плода генетических отклонений. Стоит отметить, что этот вид заболевания встречается довольно редко, он практически не изучен учеными и не поддается лечению.
Вторичная гипоплазия явление более частой и происходит в результате недостаточного кровотока в сосудах эмбрионального органа, а также наличия у роженицы позднего токсикоза, атеросклероза или гипертонии, инфекционных заболеваний. Данный вид гипоплазии вполне излечим, если болезнь своевременно диагностировать.
Стоит отметить, что в группу риска входят будущие мамы, которые в период беременности принимают наркотические средства, употребляют алкоголь или курят.
Симптомы и диагностика
При наличии тонкой плаценты уменьшается поступление к ребенку необходимых для его внутриутробной жизнедеятельности компонентов, последствием чего является явное замедление развития плода.
Во многих случаях болезнь протекает бессимптомно и обнаруживается только во время прохождения планового УЗИ.
Если результаты УЗИ показывают некоторые отклонения развития плода, то врачи назначают дополнительные исследования.
Основные симптомы заболевания:
- Замедленное развитие плода. Основой для такого заключения служит результаты ультразвукового исследования – УЗИ, во время которого будет обнаружено несоответствующая срокам масса плода и его рост.
- Уменьшение ритма сердцебиения ребенка. Обнаруживается методом кардиотокографии – КТГ.
- В плаценте значительно уменьшается уровень кровотока, для определения которого используют метод допплерометрии.
Если уменьшение размеров эмбрионального органа не сопровождается вышеперечисленными симптомами, то гипоплазия плаценты маловероятна.
Во время формирования плаценты могут происходить некоторые незначительные отклонения, которые никоим образом не влияют на внутриутробное развитие малыша.
Также следует учесть, что у рожениц с миниатюрным строением тела размер плаценты будет намного меньше, чем у будущих мам с крупным телосложением, поэтому ее развитие необходимо отслеживать в динамике.
Лечение тонкой плаценты
Основой успешного лечения гипоплазии плаценты является своевременное установление диагноза и обнаружение причины возникновения болезни.
После выяснения всех составляющих болезни роженице назначают лечение, которое должно проходить исключительно в стационаре.
В первую очередь врачи прописывают прием лекарственных препаратов, которые стабилизируют кровоток в плаценте, после чего концентрируются на лечении заболевания, являющегося причиной появления гипоплазии.
Также осуществляется ряд мероприятий для приведения в норму ритма сердцебиения ребенка и слежения за его активностью, шевелениями.При значительно тощей плаценте и ухудшении состояния малыша, врачи могут принять решение провести беременной женщине экстренные роды методом кесарева сечения.
Однако стоит отметить, что до этого доходит крайне редко и при современных медикаментозных средствах и тщательном наблюдении плода лечение гипоплазии плаценты проходит весьма успешно, беременность протекает согласно срокам, роды проводятся без осложнений, а ребенок рождается абсолютно здоровым.
Источник: http://pregnant-club.ru/gipoplazija-placenty
Толщина плаценты
Источник: https://pregnancymy.ru/tonkaya-placenta-chem-grozit.html
Отек плаценты, причины, спмтомы, диагностика, методы лечения

Плацента – это важнейший орган перинатального периода. С одной стороны, она надежно защищает малыша в утробе, препятствует негативному воздействию окружающей среды. С другой — обеспечивает взаимосвязь организмов матери и ребенка. Отек плаценты крайне опасная патология, как для женщины, так и для плода.
Симптомы
Сопровождается следующими симптомами:
- изменяется характер шевелений ребенка в утробе, они становятся менее активными и могут прекращаться на продолжительное время;
- сердечный ритм ребенка замедляется;
- формирование плацентарной недостаточности;
- у плода диагностируется гипоксия;
- внутриутробная задержка развития ребенка и отставание в показателях нормы.
Внимание! На первых этапах патологию диагностировать невозможно, т.к. она протекает бессимптомно. Первые признаки появляются на поздних сроках беременности.
При обнаружении одного или нескольких симптоматических признаков необходимо как можно скорее обратиться к врачу, который ведет беременность.
Он назначит дополнительное обследование и при подозрении на отек плаценты скажет, что делать дальше.
Интересное видео: что такое плацента
Источник: https://kakrodit.ru/otek-platsenty/
Низкая плацентация при беременности – что это значит? Чем опасна низкая плацентация для ребенка и протекания беременности?
Даже самые эмоционально уравновешенные женщины слегка теряют способность здраво рассуждать во время беременности – об этом «заботится» сильно изменяющийся на время беременности гормональный фон.
Материнский инстинкт делает женщину тревожной без видимой на то причины, а если ведущий врач огласил диагноз «низкая плацентация при беременности», некоторые особы вообще впадают в панику.
И совершенно зря: это состояние не относится к патологическим состояниям и способно меняться с течением беременности.
По данным ВОЗ 99% беременных с низкой плацентацией, определенной в середине (или ближе к концу) беременности, успешно рожают самостоятельно. Но в одном проценте случаев это состояние действительно опасно. Как не попасть в эту группу?
Низкая плацентация при беременности — что это?
Плацента — это своеобразная «крепость» для ребенка, которая обеспечивает ему максимальную физическую и иммунную защиту, сытость, здоровье и полноценное развитие. Образуясь в стенке матки, плацента является утолщенной частью зародышевых оболочек и разветвленной сетью кровеносных сосудов в ней.
Вес плаценты может достигать полутора килограмм. Как правило, она дислоцируется на дне матки и начинает развиваться после внедрения в стенку матки оплодотворенной яйцеклетки. Для крепления яйцеклетки и формирования плаценты выбирается зона самого лучшего кровоснабжения в матке, чаще рядом с кровеносным сосудом у основания эпителия.
Окончание формирования плаценты происходит на 12-16 неделе и напрямую связано с окончанием токсикоза беременных.
Прикрепление плаценты к стенкам или дну матки считается нормальным, если детское место расположено дальше 5-6 сантиметров от зева матки.
В случае низкой плацентации при беременности внедрение яйцеклетки приходится в опасной близости к зеву, и может вызвать осложнения.
Врач следит за состоянием плаценты на протяжении беременности, чтобы вовремя увидеть предлежание, от которого зависит способ родоразрешения.
По мере развития беременности матка увеличивается, при этом место имплантации остается на месте. Именно за счет увеличения тканей матки происходит «миграция» плаценты дальше от внутреннего зева, вплоть до нормального расстояния в 5-6 сантиметров.
Симптомы низкой плацентации
Правильно сформированная плацента, которая полностью не перекрывает внутренний маточный зев, может вообще не давать знать о себе самой беременной женщине: низкую плацентацию при беременности часто замечают только на последнем УЗИ.
Но в определенных случаях описываемое состояние приводит к угрозе выкидыша, и у беременной появляются:
• мажущие кровянистые выделения;
• ноющая регулярная боль внизу живота и пояснице;
• гипоксия плода;
• сниженное артериальное давление беременной.
Низкая плацентация при беременности: причины
С низкой плацентой практически не встречаются женщины с первой беременностью, так как чем больше изменений произошло с состоянием половых органов, тем выше риск нежелательного расположения беременности.
До конца причины этого состояния не изучены по сей день. Формирование плаценты в области шейки матки считается многими даже нормальным. Но есть условия, которые способствуют отклонениям от нормы в развитии плаценты.
Причины возникновения низкой плацентации при беременности:
• возраст беременной женщины старше 30 лет;
• вторые и более роды;
• отделение плаценты вручную при предыдущих родах;
• дистрофические и атрофические процессы в эндометрии – маточные рубцы, повреждение слизистого слоя эндометрия после кесарева, абортов или прижигания эрозий;
• незрелость бластоцисты;
• анатомические особенности строения репродуктивных органов (перегородки в полости, загиб, недоразвитие матки);
• патология ворсинчатого хориона (чаще у женщин с нарушением функции яичников или генитальным инфантилизмом) – перестройка эндометрия происходит несвоевременно;
• врожденные или приобретенные физические аномалии;
• патология шейки матки – эндоцервициты, эрозии, истмоцервикальная недостаточность;
• воспалительные процессы в органах малого таза;
• доброкачественные новообразования, полипы;
• абортивные или другие хирургические вмешательства в функционирование репродуктивных органов;
• многоплодная беременность;
• инфекционные заболевания;
• хронические недуги (сердечно-сосудистые, заболевания почек и печени, интоксикация), провоцирующие нарушения кровообращения в области репродуктивных органов.
Отдельно нужно сказать о доброкачественных новообразованиях. Вероятность низкой плацентации при беременности в таком случае возрастает. Если врач обнаружил в половых органах полипы, миомы и другие новообразования во время планирования вашей беременности, и предлагает операцию, несомненно лучше согласиться.
Поврежденный эндометрий после хирургического вмешательства и воспалительных заболеваний в матке говорит о том, что желательно с беременностью лучше подождать хотя бы год.
Влияние низкой плацентации на течение беременности, осложнения
Чем больше становится плод, тем сильнее он давит на полость матки. Сосуды плаценты сжимаются, нарушается кровоток в матке и плаценте. Эти процессы могут приводить к гипоксии плода (недостатку кислорода) и к задержке внутриутробного развития. Беременная в это время испытывает слабость, пониженное давление, возможно развитие малокровия.
Более страшные последствия низкой плацентации при беременности встречаются гораздо реже. Она может вызывать отслойку плаценты с нарушением кровоснабжения, что развивает острую гипоксию и даже гибель плода. Кровотечение при этом вынуждает врачей выполнять оперативное родоразрешение.
Низкая плацентация при беременности: диагностика
К концу третьего триместра хорион в результате гестации трансформируется в плаценту, состоящую из кровеносных сосудов. Это время первого ультразвукового исследования, выявляются генетические патологии плода и пороки развития. Именно УЗИ позволяет быстро и безопасно определить проблемы с плацентой.
На первом УЗИ на 12-16 неделях 80% беременных женщин ставят диагноз «низкая плацентация». Подтверждают диагноз на 22-25 и 30-35 неделях. В норме, ближе к концу беременности, детское место смещается, и к моменту родов находится в нормальном положении.
Если возникло кровотечение и УЗИ провести невозможно, шейку матки осматривают при помощи зеркал, чтобы обнаружить часть плаценты в цервикальном канале. Метод достаточно опасный и применяется только в крайних случаях в условиях наличия операционной.
Низкая плацентация при беременности: что делать
Медицинская практика показывает, что подавляющая часть беременных с низкой плацентацией вначале к концу срока приходит на роды с нормальным состоянием матки и плаценты. Это связано с постоянным видоизменением нижнего сегмента матки, который часто увеличивается и все выше поднимает детское место. Обычно такие женщины рожают самостоятельно.
Низкая працентация к 32 неделе беременности сохраняется только у пяти процентов женщин с таким диагнозом. К 37 неделе лишь треть из оставшихся сохраняет это состояние. К дате родов не больше одного процента беременных имеет расположение плаценты ближе 2 сантиметров ко внутреннему зеву матки. Этим беременным ставят диагноз «предлежание плаценты» и проводят кесарево сечение.
Риск кровотечения в естественных родах у беременных, когда плацента находится от внутреннего зева матки дальше 2 сантиметров, не выше, чем при нормальном расположении плаценты.
Хотя низкая працентация при беременности не является патологическим состоянием вплоть до 38 недели, женщинам с этим диагнозом рекомендуют на последних сроках:• меньше ходить, не пренебрегать отдыхом;
• в лежачем положении размещать ноги на возвышенности;
• не приседать и низко не наклоняться;
• не пропускать плановых осмотров у ведущего врача, соблюдать график УЗИ и сдачи анализов;
• следить за выделениями из влагалища.
Если низ живота стал беспокоить и появились кровянистые выделения, то нужно сразу сказать врачу, если беременная находится в стационаре, либо вызывать скорую помощь и ехать в отделение патологии беременных.
Можно ли летать в самолете при низкой плацентации
У беременных женщин с этим состоянием при необходимости поездок возникают сильные опасения, особенно если нужно лететь в самолете, где происходят сильные изменения давления и перегрузки.
Консультация врача обязательна, и если он даст добро на перелет при низкой плацентации, то можете смело отправляться в путешествие.
Как правило, до середины срока беременности, женщине почти ничего не запрещают, поэтому до 20 недели риска выкидыша или кровотечений, можно сказать, нет. Естественно, чем короче перелет, тем лучше, и не стоит брать с собой тяжелый багаж.
Низкая плацентация при беременности: чего нельзя делать
Соблюдая некоторые правила поведения, беременная женщина может свести к нулю риск осложнений при низкой плацентации.
К подобным требованиям относят:
1. Минимизацию физических нагрузок: бег, быстрая ходьба, активные виды спорта и половая жизнь — от этого лучше воздержаться.
2. Устранение резких движений и вибрации – меньше ездить в любых видах транспорта (особенно в общественных).
3. Прием медикаментов, назначенных врачом.
4. Наблюдение за влагалищными выделениями, и в случае кровотечения сразу принять горизонтальное положение и вызвать скорую (быстрота этих действий влияет на исход беременности и сохранение жизни плода).
Роды при низкой плацентации
Способ родоразрешения в этом случае выбирает только врач. Он может принять решение о проколе плодного яйца, тогда плацента зафиксируется головой плода. Такие роды чаще всего проводят в операционных, чтобы успеть провести кесарево сечение, если плод расположен в неподходящем для родов положении (ножками вперед).
Низкая плацентация при беременности на 37-38 неделе вынуждает врачей рекомендовать женщине госпитализацию в патологическое отделение беременных, где она будет под постоянным наблюдением.
К моменту родов плацента может «отойти» на допустимое расстояние – тогда естественные роды возможны.
Однако во время родов мышцы матки сокращаются и она уменьшается в объеме, а плацента остается изначального размера.
В результате кровеносные сосуды, соединяющие низкую плаценту со стенками матки, сильно напрягаются, возможен даже их разрыв и преждевременная отслойка плаценты.
Плоду не будет поступать достаточно кислорода, и может повредиться мозг.
Чтобы не допустить таких осложнений, врачи принимают решение делать кесарево, если ситуация с низкой плацентацией не изменилась к 38 неделе.Источник
Источник: https://mamaclub.info/nizkaya-placentaciya-pri-beremennosti-chto-eto-znachit-chem-opasna-nizkaya-placentaciya-dlya-rebenka-i-protekaniya-beremennosti/
Отечность плаценты при беременности
Во время вынашивания ребенка у беременной могут возникать такие неприятные симптомы, как отёки. И если припухлости рук или ног зачастую не несут в себе какой-либо угрозы, то отек плаценты при беременности является очень опасным состоянием как для матери, так и для малыша.
Что такое плацента и каковы ее функции?
Роль плаценты или детского места, как ее называют, сложно переоценить. Этот орган образуется в слизистой оболочке стенки матки только на время беременности. Она связывает плод с организмом матери и обеспечивает его всеми необходимыми для питания веществами. Можно выделить следующие функции:
- газообменная. Через детское место из крови женщины к плоду поступает кислород, а углекислый газ выводится обратно;
- выработка гормонов, которые отвечают за все течение беременности;
- защитная функция. Пропускает к плоду иммунные клетки матери и при этом предотвращает иммунный конфликт между организмом женщины и ее будущего малыша;
- получение питательных веществ для роста и развития плода, а также выведение продуктов жизнедеятельности.
Причины отека плаценты при беременности
Неправильное функционирование детского места называется дисфункцией. Это определение включает в себя разные патологии и отек плаценты одна из них.
Причины, по которым возникает отечность плаценты при беременности могут быть самыми разными. Вот некоторые из них:
- резус-конфликт, то есть отрицательный резус-фактор у матери и положительный у ребенка;
- сифилис, токсоплазмоз и другие инфекционные заболевания;
- при сахарном диабете отек плаценты наблюдается с 20-25 недели;
- вирусные заболевания такие, как грипп и ОРВИ;
- многоплодная беременность;
- гестоз или поздний токсикоз, который возникает после 34 недели беременности;
- внутриутробные инфекции плода;
- дисфункция почек;
- избыточная или, наоборот, недостаточная масса тела может также вызвать отечность плаценты.
Симптомы и диагностика
Первые признаки отека плаценты во время беременности могут появиться уже на 15-й неделе. Однако самостоятельно симптомы дисфункции увидеть нельзя. Проблему можно выявить только на ультразвуковом исследовании. Отечность при этом заключается в утолщении стенок органа на 25-100%. Внешние же признаки патологии могут и вовсе отсутствовать.
После 18-й недели беременности проводят допплерометрию для исследования направления и скорости кровообращения плода и детского места.
На поздних сроках в результате отека может наблюдаться неправильное сердцебиение плода (учащение или снижение сердечных сокращений), а также изменение в шевелении ребенка. В этот период для точного обследования используется кардиотокография (КТГ).
Если на УЗИ выявлена гиперплазия плаценты, то женщине придётся сдать ряд анализов таких, как анализ мочи на белок, крови на уровень сахара, общий, биохимический, тесты torch и rpr.
В чем опасность отека плаценты?
Отечная или толстая плацента при беременности – довольно тревожный сигнал. Этот симптом характеризует преждевременное старение органа. В норме выделяю четыре стадии развития плаценты:
- формирование до 30-й недели;
- рост 27-34-я неделя;
- зрелость 34-39-я неделя;
- старение после 37-й недели.
Толщина плаценты полностью соответствует сроку. И в случае чрезмерного утолщения, то есть старения, она уже не может в полной мере выполнять жизненно важные для ребенка функции.
Прежде всего отек плаценты может привести к тому, что плод будет недополучать кислород и питательные вещества. Вполне естественно что это приведет к задержке в его развитии и гипоксии.
Нарушение гормональной функции детского места может спровоцировать преждевременные роды или же прерывание беременности.
Как лечить?
Лечение такого симптома, как отек плаценты должен обязательно назначать врач. Обычно терапия непосредственно связана с причиной, вызвавшей отёчность. Если в организме обнаружена инфекция или вирус, назначаются антибиотики. При резус-конфликте применяется внутриутробное переливание крови через пуповину.
Помимо лечения основного заболевания, назначают препараты для улучшения кровообращения и ускорения метаболизма (Актовегин, Курантип), витаминные комплексы (Компливит), аскорбиновую кислоту.
Кроме того, так же как и при любых других отеках рекомендуется наладить свой питьевой режим и рацион. Следует минимизировать потребление соли, а в течение дня пить больше чистой воды (1,5-2 литра).
Чтобы снять сам отек плаценты, по назначению врача можно использовать мочегонные травяные сборы либо самостоятельно употреблять продукты, являющиеся природными диуретиками. К ним относятся морсы (особенно клюквенный), свекольный и морковный сок, зеленый чай, спаржа, сельдерей, арбуз, капуста, петрушка.Отек плаценты при беременности довольно тревожный сигнал, который нельзя оставлять без внимания, ведь детское место отвечает за развитие, питание и защиту малыша. Симптомы дисфункции зачастую можно увидеть только на УЗИ, поэтому важно вовремя проходить это обследование и в случае обнаружения отечности сразу же обращаться к врачу.
Источник: https://otekimed.ru/beremennost/otek-placenty.html


